近視 近視眼
近視 近視眼百科
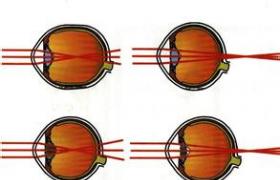
近視眼(myopia)也稱短視眼,因為這種眼隻能看近而視遠不清.處在休息狀態時,從無限遠處來的平行光,經過眼的屈光系統折光後在視網膜之前集合成焦點,在視網膜上則形成不清楚的像.
近視 近視眼
近視 近視眼病因
一、發病原因
引起近視眼的原因,至今看法仍不統一,但歸結起來不外於遺傳和環境兩大因素.人的視覺器官是適應外界光的不斷變化而變異和進化的.現就遺傳和環境對眼的影響分述如下.
遺傳因素(hereditaryfactor)根據群體調查,已證明各民族之間近視眼的發病率差別很大,亞洲人中以中國人和日本人多發近視.歐洲猶太人較英、德等國本地人的近視眼為多見.Stephoson於1919年調查倫敦兒童的眼屈光狀態,猶太人兒童的近視眼比本地兒童者約多10倍.
高度近視:胡誕寧等對61個傢系調查發現:①雙親均有高度近視,子代12人均為高度近視(100%);②雙親之一有高度近視,子代又有人發病者(指示雙親中另一方為雜合子),在40個子女中23人高度近視(57.5%),與預期的發生率(50%)相比,P0.05;③雙親表現正常,子代有人發病的25個傢庭(指示雙親均為雜合子),在197個子女中68人發病,經用Winburg和Lenz矯正法後,其發病率分別為21.3%和22.2%,與預期的25%相比,P0.05.此三者均符合常染色體的隱性遺傳規律,但可受環境因素的影響使其表現程度減輕或外顯不全.高度近視者,如與表現型正常者結婚,有18%~24%的機會是與雜合子者通婚,有可能生出高度近視的子女.因此,可較有把握地認為我國的高度近視為常染色體的隱性遺傳.
單純近視:即低、中度近視,系指屈光度在6.0D以下的近視或近視散光.一般無明顯的眼底變化,矯正視力可以正常,是最常見的一種屈光不正.在雙生子調查中發現,無論近視一致率還是屈光度差值,都是同卵間的相同程度大於異卵,統計學處理有顯著性意義,並提示遺傳因素在近視發生中起到重要作用.根據本組相關系數計算,近視遺傳度為61%.進行雙生子測定,得出遺傳指數為65%.眼軸、角膜曲率半徑和前房深度的遺傳指數分別為55.5%,49.1%,72.1%.有人在上海高中學生一級親屬調查計算遺傳度為50.5%,即遺傳和環境對近視的發生約各占一半.因此推論,單純近視為多因子遺傳.
綜上所述,高度近視眼為常染色體隱性遺傳;一般近視眼為多因子遺傳,既服從遺傳規律,也有環境因素的參與.
環境因素(environmentalfactor)某些環境因素可以增加眼部調節形成一定程度的屈光性近視眼,是否可使眼軸變長形成軸性近視,仍然存在疑問.Duke-Elder的眼科教科書中已有報道幼小動物養在籠中比野生者增加近視的例子.近年來國外和國內學者將幼小動物放在人工設計的特殊視覺環境中喂養,用以觀察環境對眼球發育的影響,已取得一些成就.如Wiesel將獼猴的眼瞼縫合,形成上下瞼緣粘連,在眼前形成半透明的遮蓋膜,在明亮處喂養.其中5號猴是單側眼瞼縫合18個月後,打開縫合,在睫狀肌麻痹後做帶狀光檢影和眼球摘除後測定其屈光度和眼球長度.結果表明縫合眼形成-13.5D的近視,眼的前後軸長亦增加20%.8號猴因已發育成熟,喂養17個月屈光度和眼軸均無變化.2號猴剛生後就將眼瞼縫合,僅6周即成為-2.75D的近視.1979年Wiesel等又將眼瞼縫合的猴喂養在全黑的環境條件下,發現並不發生近視.
二、發病機制
近視眼的發病機制包括病因與發生機制,可就單純性近視眼與病理性近視眼分別討論.
單純性近視眼病因:單純性近視眼的病因假說很多,主要可歸納為遺傳和環境兩大類.
①遺傳假說:單純性近視眼有明顯傢族聚集現象,在學生等人群調查發現雙親均為近視眼者,子代近視眼發生率明顯高於雙親僅一為近視眼者;後者又遠高於雙親均無近視眼者.說明遺傳是近視眼發生的重要原因之一.不同種族的近視眼發生率有很大差異,黃種人發生率最高,白種人次之,黑種人最低.即使在同一環境條件下,不同種族的近視眼發生率仍有明顯差異,指示遺傳因素是種族差異的主要原因.
②環境假說:認為單純性近視眼是環境因素決定的,主要是近眼工作.流行病學調查發現單純性近視眼發生率與近眼工作量有關.先有多量近眼工作,然後發生近視眼.前者是因,後者是果.營養,體育運動,有機磷農藥污染等因素是否與近視眼發病有關,還有待研究.
動物實驗中由環境因素造成的近視眼模型主要有兩大類:一是限制動物視覺空間,使之長期註視近處;或是戴上負球鏡片,使物體成像落在視網膜後方,模擬視近環境,均能誘發近視眼.此類近視眼與人類近視眼比較接近,也是視近引起近視眼的論據.另一類實驗近視眼是縫合眼瞼或戴上透光乳白眼罩,剝奪動物形體覺,也可造成近視眼,稱為形覺剝奪性近視眼.在人類中,此種情況極為罕見.僅有極少數幼年高度上瞼下垂或嚴重屈光介質渾濁者發生的近視眼與之類似.這2類實驗性近視眼的發病機制不同,例如切斷視神經後形覺剝奪性近視眼仍能發生,但視近性近視眼的發生則受到抑制.又如多巴胺能抑制形覺剝奪性近視眼的發生,但對視近性近視眼無效.因此將形覺剝奪性近視眼的結果應用於人類近視眼時應謹慎小心,以免誤導.
概括地說,在決定單純性近視眼發生與否的個體差異中,遺傳與環境約各起一半作用,遺傳的作用略大於環境.
發生機制:指引起近視眼發生的生化、病理、光學、細胞生物學和分子生物學改變.決定眼屈光力的主要因素為角膜曲率半徑,晶狀體屈光力與眼軸長度.Sorsby認為三項中如有一項異常即可造成近視眼;三者均在正常范圍內,隻要組合不當,也可造成近視眼.近年的實測結果顯示單純性近視眼主要的單項改變為眼軸延長,與角膜曲率半徑關系較小.
人類近視眼發生時,眼軸延長發生的機制與鞏膜,尤其是後極部鞏膜的薄弱有關.鞏膜結構主要包括細胞(成纖維細胞)和細胞外基質(膠原纖維,彈性纖維,氨基葡聚糖和蛋白多糖等).兩者力量的削弱都可引起眼軸延長.哺乳類動物實驗中也證實近視眼時有鞏膜薄弱,膠原纖維,蛋白多糖和氨基葡聚糖的減少以及基質金屬蛋白酶的增加.雞的鞏膜結構不同,除纖維層外並有軟骨層.近視眼時由於軟骨層的增厚,造成鞏膜的增厚加強.因此眼軸延長是鞏膜組織增多,主動伸長的結果,與哺乳類動物相反.因此雞的研究結果不能隨意搬用於人類.作近視眼實驗時,哺乳類尤其是靈長類動物的結果,可能與人類較接近.
實驗性近視眼研究中發現在近視眼形成過程中,視網膜會有一些生化物質的增多或減少.例如,血管活性腸肽可能會促進近視眼;多巴胺可能會抑制近視眼.此類與近視眼有關物質可作用於視網膜色素上皮細胞和脈絡膜細胞(主要是黑色素細胞),使之產生下一級的生化物質,再作用於鞏膜.促進近視眼的生化物質能抑制鞏膜成纖維細胞生長與細胞外基質的合成,或降解破壞細胞外基質,引起鞏膜薄弱和近視眼.最終一級作用於鞏膜的與近視眼有關物質尚未完全明瞭.已發現可能有關的有各種生長因子,維A酸和金屬蛋白酶等.有關近視的研究目前大多仍在器官與組織水平.近年很多人類眼部細胞都已實現在體外的培養並應用於近視眼的研究,可有助於在細胞與分子水平闡明近視眼的發病機制.
除眼軸延長外,調節在人類單純性近視眼的發生中也起一定的作用.青少年單純性近視眼用睫狀肌麻痹藥後近視眼可減輕或消失,稱為假性近視眼.對之有兩種不同看法.一是認為視近可引起調節痙攣,凡有調節痙攣的均為假性近視眼,這時如采用措施放松調節,視力可得到恢復;如繼續過度用眼,則可引起眼軸延長,轉變為真性近視眼.另一是認為假性近視眼僅指用睫狀肌麻痹藥後近視眼完全消失者.此類近視眼非常少見.近視眼在發生發展過程中,調節有重要作用,但不是惟一因素.
據國內大規模調查,青少年近視眼用睫狀肌麻痹藥後5%~8%的患者近視眼完全消失,即假性近視,完全是調節因素造成的.約50%的近視眼度數基本不變,為真性近視,是器質性改變(主要是眼軸延長)造成的.其他42%~45%的近視眼,度數降低但未完全消失,此為半真性近視,是由調節和眼軸改變共同造成的.除調節外,調節性集合與調節的比率(AC/A)在發病中所起作用也值得註意.
病理性近視眼病理性近視眼的發生與遺傳關系較大.病理性近視眼的遺傳方式主要為單基因遺傳,具有遺傳異質性,有常染色體隱性遺傳、常染色體顯性遺傳、性連鎖隱性遺傳等各種遺傳方式.
常染色體隱性遺傳:根據我國較大規模的傢系調查和流行病學研究,病理性近視眼最常見的遺傳方式為常染色體隱性遺傳.根據有:
①傢系分析:根據我國7大組病理性近視眼共507個傢系的調查分析,雙親均為病理性近視眼者,子代接近全部發病(93%);病理性近視眼患者的雙親均未發病(即均為雜合子),其同代矯正發病率為22.3%(Lentz矯正法);如雙親之一發病(另一方應為雜合子),同代發病率為45.6%,基本符合常染色體隱性遺傳規律.
②流行病學調查:有人對山東某地區作瞭病理性近視眼的流行病學調查,發現各種表型通婚時子代發病率與常染色體隱性遺傳假設的預期值完全符合.
③聚集分析研究:對6個病理性近視眼傢系進行聚集分析研究,得出的結論是病理性近視眼屬於單基因遺傳,符合常染色體隱性遺傳規律,基因頻率為14.7%.有少數散發性病例,也不能排除常染色體顯性遺傳的存在.
常染色體顯性遺傳:病理性近視眼中有些傢系有多代連續的垂直傳代,每代多個個體的子代發病率均接近半數,較可能為常染色體顯性遺傳.由於常染色體隱性遺傳型的病理性近視眼基因頻率較高(10%~15%),人群中雜合子頻率約18%~24%,因此常染色體隱性遺傳的病理性近視眼患者與表型正常者通婚時,每4~5次婚姻中即有一次遇上雜合子,而造成子代發病(假顯性現象).因此不能見到垂直傳代即認為是常染色體顯性遺傳.
性連鎖隱性遺傳:有極少數病理性近視眼傢系僅男性發病,且有女性攜帶者傳代等現象,較可能為性連鎖隱性遺傳.
基因定位:病理性近視眼的基因定位已發現的突變基因位點有MYP1,位於X染色體q28;MYP2,位於18p11.31;MYP3,位於12q21-q23;7q36及17q21-22.但此類調查對象均為個別的常染色體顯性遺傳的傢系,且其結果大多不能在以後的研究中重復,可見常染色體顯性遺傳的病理性近視眼具有遺傳異質性,目前已發現的突變基因位點可能隻代表極少數的個別病例.多數的病理性近視眼患者的突變基因仍有待探索.現正在積極探索的基因包括與各種生長因子,細胞外基質有關的基因.我國有作者發現高度近視眼可能與HLA-DQB1有關,也值得註意.
近視 近視眼
近視 近視眼症状
一、癥狀:
遠視力下降,近視力正常;視疲勞;可發生外隱斜或共轉性外斜,斜視眼多為近視度數高的一眼;高度近視者常出現玻璃體液化、混濁,並發白內障而自覺眼前黑影飄動或視力下降;低、中度者眼底一般無變化或呈豹紋狀眼底,近視孤形斑,高度近視者視神經乳頭顳側或周圍環狀脈絡膜萎縮,黃斑變性、出血、富克斯(Fuchs)斑,後鞏膜葡萄腫,並易發生視網膜裂孔和視網膜脫離;高度近視者因眼軸處長而稍突出,同時伴前房較深和瞳孔較大,且對光反向略遲鈍;7.用凹球面透鏡能增進視力.
研究者們從不同角度作瞭各具特點的描述.如有將變性近視眼底病變分為3期:初期、進行期及晚期.有按眼底病變范圍分成3型:後極中心型、周邊型及混合型.我國夏德昭將高度近視眼眼底改變分為5級一級(近視眼Ⅰ):正常或呈現豹紋狀.
二級(近視眼Ⅱ):豹紋狀+鞏膜後葡萄腫.
三級(近視眼Ⅲ):豹紋狀+後葡萄腫+漆裂紋.
四級(近視眼Ⅳ):局限性視網膜、脈絡膜萎縮斑和(或)有Fuchs斑.
五級(近視眼Ⅴ):後極部呈現廣泛地圖樣視網膜-脈絡膜萎縮斑.
二、體征:
豹紋狀眼底:豹紋狀眼底(tessellatedfundus;fundustiger)是近視眼的一大特征.由於眼球向後伸長,視網膜血管離開視盤後即變直變細.脈絡膜血管亦相應變直變細或明顯減少.同時由於色素上皮層營養障礙,淺層色素消失,脈絡膜橘紅色大血管暴露明顯,由此而呈現的眼底被稱之為豹紋狀.出現率高達80%,而當眼軸明顯延長、屈光度更高時,出現率可超過90%.
視盤:視盤外形受視神經通過視神經管路徑的影響,通常此徑呈直角.近視眼的視神經軸多斜向顳側,偏斜進入球內.近視眼的視盤較大,平均橫徑1.55plusmn;0.5mm,直徑1.75plusmn;0.5mm,面積多超過3mm2,而正常眼平均為2.0plusmn;0.5mm2.多呈橢圓形,長軸垂直,可稍傾斜.顳側平坦,邊界部分模糊不清,可與弧形斑相連.從視盤的形態有可能對近視眼的發展變化進行預測.
弧形斑:弧形斑(crescent)是近視眼特征性表現之一.出現率在輕度近視眼為40%,中度近視眼為60%,高度近視眼可超過70%,男女無差別.由於眼球向後伸長,視盤周圍的脈絡膜受到牽引而從視盤旁脫開,相應處鞏膜暴露而形成特有的弧形斑.弧形斑明顯隨屈光度的加深而增大.多居顳側(約占80%).若眼球繼續向後生長,則可擴展到視盤四周,單純居鼻側者罕見,呈半月形.大小不一,大者甚可超過一個視盤徑,延及黃斑區,並與後極部萎縮區連成一片.有時緊靠弧形斑,顳側有一棕紅色的遷移區,表明該處仍有部分脈絡膜存在.
黃斑:黃斑區有無病變及病變程度,直接決定近視眼視功能的好壞.單純性近視眼的黃斑區多可保持正常狀態,但變性近視眼則多被累及,出現率很高.病變表現多樣,功能受損明顯.通常與年齡、性別、軸長及屈光度明顯相關.主要表現有:黃斑紅變(中心凹反光消失,出現一境界不清的深紅色斑點,此系擴張的毛細血管叢透過變薄的組織所致),黃斑色素紊亂(退行性變的早期表現)及黃斑新生血管.新生血管可嚴重影響視力,多見於10D及30歲上下的近視眼患者.新生血管常於出血後出現,來自脈絡膜毛細血管.眼底熒光造影可見黃斑區有近視性視網膜下新生血管.軸長26mm者,新生血管可漸擴張到眼底後極部更大區域.單純性黃斑新生血管多可成為其他病變(如Fuchs斑、裂孔及後葡萄腫等)的基礎,或本身即為其他病變的初期表現.
Fuchs斑:Fuchs斑(Fuchsrsquo;sspot)亦為變性近視眼特征性表現,最早分別由Forster及Fuchs介紹,故亦稱之為Forster-Fuchs斑.檢查可見黃斑區呈輕微隆起的圓形、橢圓形或形狀不規則的暗斑.色灰黑或灰綠,位於中心凹或其附近,約為1/3~3/4視盤大小.邊緣可見小的圓形出血或色素環.發生率約為5%~33%.自覺視物變形、視力下降及中心暗點,似有薄紗遮住中央視線.病程緩慢,後漸趨穩定.早期因急性出血可形成出血性盤狀脫離,晚期因出血吸收而有色素增生.熒光血管造影可見一小的盤狀變性灶.急性出血期出現色素上皮或神經上皮脫離,或兩者均有脫離.視網膜下新生血管在造影初期及中期最清晰.熒光滲漏呈顆粒狀、絨球狀或不規則花邊狀.後期擴散,邊緣模糊不清.若有出血或色素,則見環形熒光遮蓋區.出血吸收期造影可見色素堆積,遮擋熒光.後期瘢痕組織染料著色,白色機化斑可呈現假熒光.眼底鏡下見到的新生血管病變,要小於熒光造影所見范圍.Fuchs斑曾被認為是玻璃膜(Bruch膜)破裂及視網膜下新生血管所形成的黃斑盤狀病變.有的Fuchs斑表現為黃斑區有一黑色斑塊,略小於視盤,圓形,邊界清楚.有時黑色斑塊可漸擴大,或可變為灰色或灰白色,斑塊四周有萎縮帶.有Fuchs斑者脈絡膜並無明顯改變,玻璃膜也未破壞.黑色斑點區內可有色素上皮增生,並伴有一種細胞性膠樣滲出物,這種滲出物和增生的上皮形成一弧形隆起面.在色素上皮增生區的四周,色素上皮細胞的色素較正常減少,有時色素缺如.Fuchs認為這些改變與眼軸向後部伸展及眼球膨脹密切相關.大多數人認為Fuchs斑是黃斑區嚴重出血的結果.如吸收緩慢,最後會被滲出、機化物和色素塊所代替.Fuchs斑與漆裂紋樣病變密切相關.在有Fuchs斑的患者中,伴有漆裂紋樣病變者常超過55%.起病前視力即可減退,但在整個病程中,視力有時亦可能趨向好轉或穩定.
漆裂紋樣病變:漆裂紋樣病變(lacquercracklesion)是近視眼的另一個特征性表現.眼底可見不規則的黃白色條紋,如同舊漆器上的裂紋,為玻璃膜出現的網狀或枝狀裂隙.亦稱玻璃膜裂紋.發生率報道不一,高者達38%,低者為16.4%及4.3%.主要見於眼球後極部及黃斑區,有的與弧形斑相連,數量(2~10條)不等.平均長度約為0.8PD.血管造影早期可透見熒光,有時可見脈絡膜大血管在其下方交叉而過.動靜脈期熒光增強,晚期可見漆裂紋處組織著色,並有較強熒光,但無滲漏.少有直接損害視功能情況,但可引起視物變形及相對旁中心暗點,並可誘發視網膜下血管新生及黃斑出血,是視力進一步受損的先兆.通過熒光血管造影及三面鏡觀察,可見漆裂紋樣病變細小、不規則,有時呈斷續的淺黃色線條或粒點狀,有時呈分枝狀,位於視網膜最深部.其底部常有大或中等大的脈絡膜血管橫跨而過,見於黃斑區及其周圍.可伴有脈絡膜出血.漆裂紋樣病變可能為玻璃膜皸裂和色素上皮萎縮引起.其發生可能有遺傳因素,更有可能與生物力學異常、眼球伸長的機械性作用(眼軸延長、眼壓升高、眼內層變形及Bruch膜牽引撕裂)有關,並與血液循環障礙、年齡增長有關.與眼底其他病變,如後鞏膜葡萄腫等均有聯系.這些異常便為黃斑出血及脈絡膜新生血管長入視網膜提供瞭機會.隨著病程的發展,最終可誘發脈絡膜、視網膜的進一步萎縮變性.漆裂紋樣病變的實際發生率可能更高,因為部分可能已與深層脈絡膜萎縮區融合,常規檢查不一定都能及時發現.
周邊視網膜脈絡膜病變:變性近視眼除黃斑區外,眼底病變的另一好發部位為周邊部(赤道區附近),亦為眼軸延長的結果.並隨眼軸的進一步延長而不斷發展.隻是早期不直接影響中心視力,故多不被發現.但:①發生率高,一般報道為50%,甚至高達70%,亦可見於中、低度近視眼;②早期變性近視眼雖無明顯異常表現,但用間接眼底鏡檢查即可發現至少有20%以上的患者,周邊視網膜已有變性病灶;③病變范圍多數較大,至少累及1~2個象限;④明顯影響周邊視力mdash;mdash;視野;⑤多種病變與合並癥同時存在;⑥變性常可導致視網膜裂孔和脫離.因此,周邊視網膜脈絡膜病變亦有很大的危害性.眼底周邊病變主要表現有彌漫性脈絡膜退行性病灶、帶狀脈絡膜退行性病灶及視網膜囊樣變性.變性可分為4型:白色(無壓力型)變性、色素變性、鋪路石樣變性及格子狀變性.發生率與年齡無關,與屈光度顯著相關.病變分佈以顳側居多.主要表現為格子狀變性(12.3%)、霜樣變性(23.1%)、牽引灶(8.4%)、囊樣變性(5.0%)及裂孔(2.5%)等.
三、診斷標準:在近視眼的診斷中,主要依據指標為遠視力及屈光狀況三、按動態屈光分:
①假性近視:指使用阿托品後,近視屈光度消失,呈現為正視或遠視.
②真性近視:指使用阿托品後,近視屈光度未降低或降低的度數50度.
③混合性近視:指使用阿托品後,近視屈光度明顯降低ge;50度,但仍未恢復為正視.
五、其他①、輕度近視:小於300度.
②、中度近視:300-600度.
③、高度近視:大於600度.
三、按病變性質分:
①、單純性近視:一般小於600度.
②、病理性近視:進行性,伴有眼底改變.
③、進行性近視:近視終生發展,度數一直增加.
五、按屈光成分分:
①、曲率性近視:由於角膜或晶狀體表面彎曲度近強所致.
②、屈光率性近視:由於屈光介質的屈光率過高所引起.
③、軸性近視:由眼球前後軸過度發展所致,大多數近視眼系軸性近視眼.
近視 近視眼
近視 近視眼检查
一、檢查
眼部檢查包括裸眼視力、矯正視力、眼壓測定等,並用電腦驗光、散瞳檢影.還采用角膜地圖儀、角膜測厚儀、裂隙燈等檢查角膜、屈光間質、眼底、角膜厚度和曲率半徑等
二、鑒別
老視、遠視和老視是2種不同屈光狀態,但由於都用凸透鏡矯正,遠視力又都好,兩者往往被混淆.遠視是一種屈光不正,戴凸透鏡後既可看清遠方,也能看清近方,而老視隻是由於調節力的減弱,對近方目標看不清,屬於一種生理性障礙,戴上凸透鏡後雖能看清瞭近方目標(書、報),但不能同時用此鏡看清遠方物體,這和近視者戴鏡的情況不同.
正視調節力較強的輕度或中度近視眼,可借調節作用自行矯正其近視,對遠、近目標均能看清,外觀上和正視者無異.鑒別近視和正視可以采用客觀檢影法進行.
近視 近視眼预防
預防近視眼近視眼發生有一定規律性,應當註意好發期的視力保健,通常包括學齡前期,生長發育期,懷孕期,圍生期及患有某些全身疾病時,單純性近視眼有明確的外因即長時期近距離用眼,故減少視力負荷是預防工作的關鍵,通過對視力變化的定期監測及對視力進行定性檢查,可以早期發現與確定預防對象,根據流行病學調查,以下對象較易發生近視眼,可作為重點預防對象:
①有不良用眼衛生習慣及過度近距離工作者.
②父母為近視者.
③視力不穩定已從1.5降至1.2或1.0者(實際上可能已有近視眼),預防措施包括連續近距離用眼時間不應過長;積極參加戶外活動;並可采取遠眺法,或多種視力與調節-集合訓練法,以求經常性地增加視距,開闊視野,放松調節,維持正常視覺功能,平時要保證充足睡眠,勞逸結合,平衡飲食,合理營養,生活要有規律,維護身心健康,註意預防各種異常刺激及危險因素,如有機磷慢性中毒等,盡量避免物像在視網膜上形成朦朧影,如早期矯正角膜散光,不要在震蕩,晃動的條件下或黃昏時閱讀,照明要求充分與標準,光線不要過暗或過強,電視屏亮度與色調選擇要適中正常,圖像不清時應及時調整,或即轉移視線,采用正確的閱讀姿勢,讀寫距離保持在1尺以上,改善學習條件(印刷品要求清晰,字型標準)及書寫條件(筆跡清晰,紙張白凈),積極治療全身疾病及其他眼病,特別是青少年患有全身發熱疾病期間,更應保護視力,註意用眼衛生,可通過遺傳咨詢,預防病理性近視眼,父母雙方如均為病理性近視眼,子女將近100%發病,孕期要預防感染,避免中毒,過敏及其他非正常刺激,早產兒要註意護理,盡可能減少吸氧.
預防近視眼度數增加對於所有近視眼,特別是病理性近視眼者,應當設法防止近視屈光度加深,維持或爭取改善視功能,除可采用上述預防近視眼發生的方法外,尚應特別註意合理用眼,選擇適當工作,避免過度用眼與不良視覺刺激,正確矯正屈光不正,配戴合適眼鏡,病理性近視眼要求經常戴鏡,遠近選擇使用,也可配戴接觸眼鏡,可能緩減或中止近視眼發展的措施,包括配鏡(雙焦點鏡,透氧硬性接觸鏡),藥物和手術等.
預防近視眼的並發癥近視眼致盲的主要原因為其並發癥,如弱視,視網膜病變及青光眼等均需重點預防,應積極,認真采取各種防止近視眼加深的方法,除要求患者經常註意視力變化外,還應重視眼部早期出現的任何其他異常現象,如閃光感,飛蠅(蚊)癥,視野缺損,視力(尤以近視力)進行性或突發性下降,以及眼部酸脹,疼痛及夜盲等現象,一眼已有並發癥者,應特別觀察另一眼情況,隨時檢查,及早發現,包括眼壓,視野,眼軸等的變化情況,必要時進行其他眼部特種檢查,病理性近視眼發生開角性青光眼的幾率較高,其眼底及視野變化可掩蓋青光眼病損,且由於眼壁硬度較低,測出眼壓偏低,都可延誤青光眼的診斷,因此應提高警惕,對病理性近視眼測量眼壓時應使用壓平式眼壓計,以排除眼壁硬度的影響,此外,尚要避免各種誘發因素,減少對眼的不良刺激,盡量減少劇烈體力活動.
推廣健眼操眼保健操:已由教育部和衛生部定為在校學生的健眼操,雖有學者對其效果有不同看法,但隻要能夠按照規定認真去做,對眼的健康有益無害.
遠眺法和晶體操:這2種健眼操都是根據“長期看近是引起近視的主要動因"反其道而行之,設法看遠就可預防近視的發生所設計,這類方法,在所有防治近視的科普讀物中均有詳細介紹,亦不贅述.
手指操:現分2種做法,分述如下:
①有目標的手指操:把右手食指伸直,垂直放在兩眼下前方15~25cm處,當兩眼註視遠方10m以外物體時,兩眼即處於看遠狀態,此時兩眼的眼軸散開可使兩眼視線平行,兩眼調節為零和瞳孔放大,當兩眼註視眼前手指時,兩眼即處於近反射狀態,根據食指與眼的距離,如放在15cm處時,可以產生6.6D的調節和6.6米角(ma)的集合,如兩眼交替看遠方物體和近處手指,必然使兩眼眼內外肌肉聯合運動,這是一種非常合理的防治近視的健眼操.
②無遠目標的手指操:將一個手指垂直地放在兩眼前方,當兩眼註視近處手指時形成雙眼單視使兩眼處於看近狀態,根據手指與眼的距離可進行程度不同的兩眼眼內外肌近距離的協同鍛煉,但當被試者去看想象中的遠目標,同時有意識地不去註視近處手指,兩眼眼軸即向外旋轉,由於遠處無註視目標,就把近處手指看成左右交叉的兩個模糊的指影,忽而註視眼前手指,忽而看想象中的遠方目標,就可進行無遠目標的手指操瞭,如同時將手指左右上下移動,就可進行兩眼眼肌全方位的眼內外肌的鍛煉,此法簡單方便隨時隨地可做,如能堅持,確實是防治近視的方法中經濟又有實效的好方法.
近視 近視眼治疗
一)治療長期以來,人們進行瞭大量的近視眼治療探索,“已有數不清的治療方法",但對一些方法的有效性,一直存在有很多爭議,一般認為配戴眼鏡作光學矯正是較基本而有效的方法,隨著科技的發展,各種矯正近視眼的屈光手術已在國內外開展,確切有效的藥物治療方法也正在積極探索中.
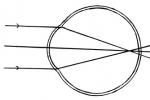
配戴眼鏡在近視眼的眼前放置一適當凹透鏡,平行光束通過後被分散入眼,焦點因此後移,正落在視網膜上,可獲得清晰的遠視力,矯正近視凹透鏡片度數的選擇原則是,在獲得正常視力(1.0~1.2)或最滿意的視力(即矯正不到1.0時的最佳視力)的幾個凹透鏡片中選其中度數最小的作為該眼的矯正度數.
關於近視的眼鏡矯正有兩種相反觀點:主張調節說的人們認為,眼鏡矯正增強瞭調節作用,可能對近視的發展以有害的影響,故強調近距工作時不要戴眼鏡,而為瞭看遠也盡可能用低度凹透鏡作部分矯正;而主張集合說的人們則認為,集合時眼外肌對眼球的壓迫可導致近視的發生或發展,故主張近視應戴完全矯正眼鏡,而且不僅平時看遠要戴,即使在閱讀,書寫或近眼工作時也要戴鏡,其理由是近視者戴完全矯正眼鏡能保持正常讀書距離和減少過度的集合活動,從而消除瞭導致近視發生和發展的原因.
要解決以上爭論,最好的方法是實地調查戴鏡對近視眼發展的影響,上海市近視眼戴鏡問題協作組對中學生戴鏡與不戴鏡的近視眼者進行瞭為期14~25個月的比較觀察,發現戴鏡與否並不影響近視眼的發展,戴鏡者近視進展似略快,但與不戴鏡者的差別無統計學意義,因此從總體上看,既不能證明戴鏡能使近視眼發展變慢,也未發現戴鏡會促使近視眼加重,戴鏡的主要作用應是矯正遠視力,便利工作,學習和生活,至於戴鏡是否可能對不同類型近視眼的發展有不同影響,則還有待觀察.
正確適當度數的凹透鏡除提高視力外,可恢復調節與集合的平衡,緩解視疲勞,預防或矯正斜視或弱視,減低屈光參差,有利建立與發展雙眼同視功能,近視散光者戴鏡矯正有可能阻止屈光度加深,因此,一般肯定並建議配鏡,要求準確,合適,不可馬虎選購,凡有屈光參差,弱視,明顯散光及視疲勞癥狀者,最好經常戴鏡.
眼鏡種類有:
框架眼鏡:由於安全價廉,易配戴,使用及保存方便,加上近年在鏡片設計,材料研制和鍍膜工藝上的進展,因此仍是矯正近視眼遠視力最常用的工具,但框架眼鏡對外觀有一定影響,鏡片不能隨眼球轉動,視野受到一定限制,不適於某些職業,鏡片與眼球表面有一定距離,因此矯正的光學質量略差,尤其是屈光度較高的鏡片可造成視物變小及變形,對高度近視眼的矯正視力較差,屈光參差較重者不易接受,均為其缺點.
接觸鏡:目前接觸鏡用於近視眼,在國內外已較普遍,接觸鏡的優點為鏡片貼於角膜表面,可隨眼球轉動,免除瞭視物變形和三棱鏡效應,視物變小較輕,並避免瞭框架眼鏡對外觀的影響,較適用於高度近視眼及較大的屈光參差,缺點是配戴手續較框架眼鏡繁瑣,取戴,消毒和保存都需一定練習,戴用者需有一定文化水平與衛生習慣,接觸鏡的質量監控和保證配戴水平都頗為重要,如不註意可發生角膜損傷,角膜潰瘍,巨乳頭性結膜炎等並發癥.
接觸鏡的種類按其應用材料有軟性,硬性,透氧硬性等多種;按使用方法有每日取下,長期戴用及一次性等多種,可根據不同情況選擇使用.
雙焦點鏡:雙焦點鏡是框架眼鏡的一種,視遠時的鏡片為一般的凹透鏡,視近的鏡片則較視遠的減少2~3D,有人認為用雙焦點鏡可減輕視近時調節負荷,因此能防止近視眼進行,根據同樣原理,近年有人將漸變多焦點眼鏡用於青少年近視眼,希望能防止或減慢近視眼的進行,其確切效果還有待進一步觀察,是否對不同類型近視眼有不同作用,也值得註意.
角膜塑型術:指在晚間戴用中央較扁平的硬性角膜接觸鏡,使角膜曲率半徑加大,希望在白天不戴鏡時能有較好遠視力,本法能降低近視屈光度1.5~5D,平均3.0D,約75%的屈光降低量發生於開始後的2周之內,屈光度降低的同時,裸眼遠視力也有提高,低度近視眼常能恢復正常視力,但停用後其效果很快消失,因此隻有暫時性作用,並發癥和副作用包括較常見的角膜染色,重影和眩光以及少見但較嚴重的並發癥,如角膜潰瘍,角膜瘢痕等,如驗配不當,不但效果較差,並發癥也較多,因此對鏡片生產和驗配工作者應有嚴格的管理及質量監督,對配戴者應加強隨訪觀察,本法在國際上已很少應用,但近年在國內應用較多,可能與國內招生招工時對裸眼遠視力要求較高,因而形成國內特有的需要市場有關,驗配的經濟效益也較好,因此更推動瞭一哄而起的行為.
手術治療近視眼的手術治療近年來已在國內外普遍應用,手術種類較多,可分為:
角膜手術:包括準分子激光原位角膜磨削術(LASIK),準分子激光角膜切削術(PRK),放射性角膜切開術以及較少用的自動板層成形術,角膜環放置術,表面角膜移植術,角膜鏡片術等,此類手術一般用於近視眼已停止進行者,手術能通過改變角膜的曲度,矯正近視性屈光不正,但對病理性近視眼的眼底變化及各種並發癥並無作用.
目前應用較多的是準分子激光角膜屈光手術,在國內大中城市和沿海地區已普遍應用,準分子激光角膜切削術可用於中低度的近視眼,準分子激光原位角膜磨削術的術後反應較輕,矯正精確,可用於低度至高度的近視眼,在設備良好,手術者操作熟練的情況下一般矯正效果較好,但仍有一些副作用或並發癥,近年隨著手術方法的不斷改進,如小光斑飛點掃描和波前相差引導的個體化切削都有助於提高療效,獲得更好視力,至於更遠期的效果及對眼組織的影響則仍待觀察.
放射性角膜切開術開展較早,通過角膜切口,使角膜周邊部削弱膨出,中央部扁平,以降低近視眼屈光度,本法原創於前蘇聯,西方國傢引進後作瞭改進,可用於治療低度和中度近視眼,手術需要專用器械和熟練技術,精確控制切口深度,達到矯正效果和減少並發癥的發生,但對於角膜的損傷較大.
晶狀體及人工晶狀體手術:對高度近視眼作透明晶狀體摘出術以矯正屈光不正已有較久歷史,但需註意術後發生視網膜脫離,黃斑囊樣水腫等並發癥的可能,近年應用超聲乳化術合並人工晶狀體植入術,效果較好,也有人對透明晶狀體的高度近視眼者在晶狀體前放置前房型或後房型的人工晶狀體,以矯正屈光不正,也取得瞭一定的矯正效果,本法矯正屈光不正的能力較強,對於12D以上的高度近視,角膜較薄,估計用角膜屈光手術不易矯正者可能更為適用,此類手術可能有一定的並發癥,對其確切效果和評價還有待進一步觀察,對適應證也應嚴格掌握.
鞏膜後部加固術:對進行性的病理性近視眼用闊筋膜,異體鞏膜條帶,硬腦膜或矽膠海綿等繞過眼球後極作鞏膜後部加固,希望能防止近視眼進行及減少眼底並發癥的發生,國內外均有報道,尤其是俄國和東歐做的較多,由於手術會擾動眼球後部組織,因此開展時需謹慎從事,嚴格掌握適應證,手術者應有良好手術技巧及處理並發癥的能力.
藥物治療曾用於治療近視眼的藥物種類繁多,包括阿托品,去氧腎上腺素,夏天無,新斯的明,托品卡胺等,各傢報道的療效不一.
國際上近年報道較多的是阿托品滴眼治療近視眼,我國過去用阿托品治療近視眼多為短期治療,作用為解除調節痙攣,使假性近視眼消失或使半真性近視眼減輕,但停藥後療效不易鞏固,本法為美國最早報道,對近視眼患者單眼滴用阿托品,可使治療眼的近視停止或減緩進展,療效與藥物濃度有關,濃度高的(0.5%~1%)療效較肯定,低的(0.1%~0.25%)療效較差,治療過程中未發現眼壓改變或青光眼,缺點是副作用較多,如擴瞳及畏光,調節力降低及過敏性結膜炎等,因此不易推廣,極低濃度的(0.1%以下)副作用較少,但療效較差,應用價值不大.
阿托品為非特異性毒蕈堿受體拮抗劑,眼內的毒蕈堿受體已知的有5種(M1,M2,M3,M4,M5),其中僅M3受體的興奮有擴瞳及睫狀肌麻痹作用,如有選擇性毒蕈堿受體拮抗劑能防止近視眼進行而無明顯副作用,則可能較易推廣,動物試驗中哌侖西平(主要為M1受體拮抗劑,亦有M4受體拮抗作用)對近視眼有一定療效,其效果尚待觀察.
其他治療其他凡無害於眼而有一定理論依據的治療方法,如霧視法(戴用+2~3D球鏡片視遠半小時),雙眼合像法及合像增視儀,遠眺法,睫狀肌鍛煉法等均可試用.
多年來曾有各種中醫中藥療法,包括針刺,氣功,推拿等用於近視眼防治,或基於中醫理論設計的“眼保儀"等,但迄今尚未有確鑿的科學依據證明其有效性,這些方法有待嚴格的對照研究和縱向研究對其結果進行證實.
由於社會上對近視眼治療的迫切需求,形形色色的近視眼治療方法層出不窮,種目繁多,不勝枚舉,但迄今為止,此類療法常無嚴格的療效觀察,或根本無學術報道;或僅以裸眼遠視力的改變作為療效指標,因此對其療效很難做出評價,今後對近視眼的治療方法評價,應嚴肅認真,實事求是,采用各種主客觀指標,設立對照組,並用合適的統計學方法處理數據,方能做出正確的評價.
病理性近視並發癥的治療病理性近視的並發癥各有相應的治療方法,如青光眼的藥物及手術治療,白內障的手術治療,視網膜脫離的手術治療,視網膜下新生血管膜及黃斑出血的激光治療及光動力學治療,嚴重黃斑病損的中心凹移位手術等.
二)預後單純性近視可以通過不同方法獲得理想的矯正視力,病理性近視出現並發癥時矯正不良.
近視 近視眼饮食
1、多以清淡食物為主,註意飲食規律.
2、根據醫生的建議合理飲食.
3、該疾病對飲食並沒有太大的禁忌,合理飲食即可.
近視 近視眼并发症
一)治療長期以來,人們進行瞭大量的近視眼治療探索,“已有數不清的治療方法",但對一些方法的有效性,一直存在有很多爭議,一般認為配戴眼鏡作光學矯正是較基本而有效的方法,隨著科技的發展,各種矯正近視眼的屈光手術已在國內外開展,確切有效的藥物治療方法也正在積極探索中.
配戴眼鏡在近視眼的眼前放置一適當凹透鏡,平行光束通過後被分散入眼,焦點因此後移,正落在視網膜上,可獲得清晰的遠視力,矯正近視凹透鏡片度數的選擇原則是,在獲得正常視力(1.0~1.2)或最滿意的視力(即矯正不到1.0時的最佳視力)的幾個凹透鏡片中選其中度數最小的作為該眼的矯正度數.
關於近視的眼鏡矯正有兩種相反觀點:主張調節說的人們認為,眼鏡矯正增強瞭調節作用,可能對近視的發展以有害的影響,故強調近距工作時不要戴眼鏡,而為瞭看遠也盡可能用低度凹透鏡作部分矯正;而主張集合說的人們則認為,集合時眼外肌對眼球的壓迫可導致近視的發生或發展,故主張近視應戴完全矯正眼鏡,而且不僅平時看遠要戴,即使在閱讀,書寫或近眼工作時也要戴鏡,其理由是近視者戴完全矯正眼鏡能保持正常讀書距離和減少過度的集合活動,從而消除瞭導致近視發生和發展的原因.
要解決以上爭論,最好的方法是實地調查戴鏡對近視眼發展的影響,上海市近視眼戴鏡問題協作組對中學生戴鏡與不戴鏡的近視眼者進行瞭為期14~25個月的比較觀察,發現戴鏡與否並不影響近視眼的發展,戴鏡者近視進展似略快,但與不戴鏡者的差別無統計學意義,因此從總體上看,既不能證明戴鏡能使近視眼發展變慢,也未發現戴鏡會促使近視眼加重,戴鏡的主要作用應是矯正遠視力,便利工作,學習和生活,至於戴鏡是否可能對不同類型近視眼的發展有不同影響,則還有待觀察.
正確適當度數的凹透鏡除提高視力外,可恢復調節與集合的平衡,緩解視疲勞,預防或矯正斜視或弱視,減低屈光參差,有利建立與發展雙眼同視功能,近視散光者戴鏡矯正有可能阻止屈光度加深,因此,一般肯定並建議配鏡,要求準確,合適,不可馬虎選購,凡有屈光參差,弱視,明顯散光及視疲勞癥狀者,最好經常戴鏡.
眼鏡種類有:
框架眼鏡:由於安全價廉,易配戴,使用及保存方便,加上近年在鏡片設計,材料研制和鍍膜工藝上的進展,因此仍是矯正近視眼遠視力最常用的工具,但框架眼鏡對外觀有一定影響,鏡片不能隨眼球轉動,視野受到一定限制,不適於某些職業,鏡片與眼球表面有一定距離,因此矯正的光學質量略差,尤其是屈光度較高的鏡片可造成視物變小及變形,對高度近視眼的矯正視力較差,屈光參差較重者不易接受,均為其缺點.
接觸鏡:目前接觸鏡用於近視眼,在國內外已較普遍,接觸鏡的優點為鏡片貼於角膜表面,可隨眼球轉動,免除瞭視物變形和三棱鏡效應,視物變小較輕,並避免瞭框架眼鏡對外觀的影響,較適用於高度近視眼及較大的屈光參差,缺點是配戴手續較框架眼鏡繁瑣,取戴,消毒和保存都需一定練習,戴用者需有一定文化水平與衛生習慣,接觸鏡的質量監控和保證配戴水平都頗為重要,如不註意可發生角膜損傷,角膜潰瘍,巨乳頭性結膜炎等並發癥.
接觸鏡的種類按其應用材料有軟性,硬性,透氧硬性等多種;按使用方法有每日取下,長期戴用及一次性等多種,可根據不同情況選擇使用.
雙焦點鏡:雙焦點鏡是框架眼鏡的一種,視遠時的鏡片為一般的凹透鏡,視近的鏡片則較視遠的減少2~3D,有人認為用雙焦點鏡可減輕視近時調節負荷,因此能防止近視眼進行,根據同樣原理,近年有人將漸變多焦點眼鏡用於青少年近視眼,希望能防止或減慢近視眼的進行,其確切效果還有待進一步觀察,是否對不同類型近視眼有不同作用,也值得註意.
角膜塑型術:指在晚間戴用中央較扁平的硬性角膜接觸鏡,使角膜曲率半徑加大,希望在白天不戴鏡時能有較好遠視力,本法能降低近視屈光度1.5~5D,平均3.0D,約75%的屈光降低量發生於開始後的2周之內,屈光度降低的同時,裸眼遠視力也有提高,低度近視眼常能恢復正常視力,但停用後其效果很快消失,因此隻有暫時性作用,並發癥和副作用包括較常見的角膜染色,重影和眩光以及少見但較嚴重的並發癥,如角膜潰瘍,角膜瘢痕等,如驗配不當,不但效果較差,並發癥也較多,因此對鏡片生產和驗配工作者應有嚴格的管理及質量監督,對配戴者應加強隨訪觀察,本法在國際上已很少應用,但近年在國內應用較多,可能與國內招生招工時對裸眼遠視力要求較高,因而形成國內特有的需要市場有關,驗配的經濟效益也較好,因此更推動瞭一哄而起的行為.
手術治療近視眼的手術治療近年來已在國內外普遍應用,手術種類較多,可分為:
角膜手術:包括準分子激光原位角膜磨削術(LASIK),準分子激光角膜切削術(PRK),放射性角膜切開術以及較少用的自動板層成形術,角膜環放置術,表面角膜移植術,角膜鏡片術等,此類手術一般用於近視眼已停止進行者,手術能通過改變角膜的曲度,矯正近視性屈光不正,但對病理性近視眼的眼底變化及各種並發癥並無作用.
目前應用較多的是準分子激光角膜屈光手術,在國內大中城市和沿海地區已普遍應用,準分子激光角膜切削術可用於中低度的近視眼,準分子激光原位角膜磨削術的術後反應較輕,矯正精確,可用於低度至高度的近視眼,在設備良好,手術者操作熟練的情況下一般矯正效果較好,但仍有一些副作用或並發癥,近年隨著手術方法的不斷改進,如小光斑飛點掃描和波前相差引導的個體化切削都有助於提高療效,獲得更好視力,至於更遠期的效果及對眼組織的影響則仍待觀察.
放射性角膜切開術開展較早,通過角膜切口,使角膜周邊部削弱膨出,中央部扁平,以降低近視眼屈光度,本法原創於前蘇聯,西方國傢引進後作瞭改進,可用於治療低度和中度近視眼,手術需要專用器械和熟練技術,精確控制切口深度,達到矯正效果和減少並發癥的發生,但對於角膜的損傷較大.
晶狀體及人工晶狀體手術:對高度近視眼作透明晶狀體摘出術以矯正屈光不正已有較久歷史,但需註意術後發生視網膜脫離,黃斑囊樣水腫等並發癥的可能,近年應用超聲乳化術合並人工晶狀體植入術,效果較好,也有人對透明晶狀體的高度近視眼者在晶狀體前放置前房型或後房型的人工晶狀體,以矯正屈光不正,也取得瞭一定的矯正效果,本法矯正屈光不正的能力較強,對於12D以上的高度近視,角膜較薄,估計用角膜屈光手術不易矯正者可能更為適用,此類手術可能有一定的並發癥,對其確切效果和評價還有待進一步觀察,對適應證也應嚴格掌握.
鞏膜後部加固術:對進行性的病理性近視眼用闊筋膜,異體鞏膜條帶,硬腦膜或矽膠海綿等繞過眼球後極作鞏膜後部加固,希望能防止近視眼進行及減少眼底並發癥的發生,國內外均有報道,尤其是俄國和東歐做的較多,由於手術會擾動眼球後部組織,因此開展時需謹慎從事,嚴格掌握適應證,手術者應有良好手術技巧及處理並發癥的能力.
藥物治療曾用於治療近視眼的藥物種類繁多,包括阿托品,去氧腎上腺素,夏天無,新斯的明,托品卡胺等,各傢報道的療效不一.
國際上近年報道較多的是阿托品滴眼治療近視眼,我國過去用阿托品治療近視眼多為短期治療,作用為解除調節痙攣,使假性近視眼消失或使半真性近視眼減輕,但停藥後療效不易鞏固,本法為美國最早報道,對近視眼患者單眼滴用阿托品,可使治療眼的近視停止或減緩進展,療效與藥物濃度有關,濃度高的(0.5%~1%)療效較肯定,低的(0.1%~0.25%)療效較差,治療過程中未發現眼壓改變或青光眼,缺點是副作用較多,如擴瞳及畏光,調節力降低及過敏性結膜炎等,因此不易推廣,極低濃度的(0.1%以下)副作用較少,但療效較差,應用價值不大.
阿托品為非特異性毒蕈堿受體拮抗劑,眼內的毒蕈堿受體已知的有5種(M1,M2,M3,M4,M5),其中僅M3受體的興奮有擴瞳及睫狀肌麻痹作用,如有選擇性毒蕈堿受體拮抗劑能防止近視眼進行而無明顯副作用,則可能較易推廣,動物試驗中哌侖西平(主要為M1受體拮抗劑,亦有M4受體拮抗作用)對近視眼有一定療效,其效果尚待觀察.
其他治療其他凡無害於眼而有一定理論依據的治療方法,如霧視法(戴用+2~3D球鏡片視遠半小時),雙眼合像法及合像增視儀,遠眺法,睫狀肌鍛煉法等均可試用.
多年來曾有各種中醫中藥療法,包括針刺,氣功,推拿等用於近視眼防治,或基於中醫理論設計的“眼保儀"等,但迄今尚未有確鑿的科學依據證明其有效性,這些方法有待嚴格的對照研究和縱向研究對其結果進行證實.
由於社會上對近視眼治療的迫切需求,形形色色的近視眼治療方法層出不窮,種目繁多,不勝枚舉,但迄今為止,此類療法常無嚴格的療效觀察,或根本無學術報道;或僅以裸眼遠視力的改變作為療效指標,因此對其療效很難做出評價,今後對近視眼的治療方法評價,應嚴肅認真,實事求是,采用各種主客觀指標,設立對照組,並用合適的統計學方法處理數據,方能做出正確的評價.
病理性近視並發癥的治療病理性近視的並發癥各有相應的治療方法,如青光眼的藥物及手術治療,白內障的手術治療,視網膜脫離的手術治療,視網膜下新生血管膜及黃斑出血的激光治療及光動力學治療,嚴重黃斑病損的中心凹移位手術等.
二)預後單純性近視可以通過不同方法獲得理想的矯正視力,病理性近視出現並發癥時矯正不良.
1/2 1 2 下一页 尾页


















