狹顱癥
狹顱癥百科
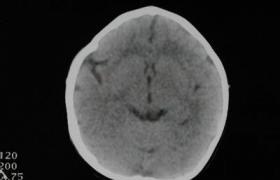
顱狹癥是一條或多條顱骨骨縫過早閉合而導致頭顱畸形,顱內壓增高、智能發育障礙,並可有眼部癥狀,臨床上以單個或多個顱骨骨縫過早閉合為特征.
狹顱癥
狹顱癥病因
(一)發病原因
到目前為止,本病的病因不明,尚無圓滿的解釋,有的學者發現本病有傢族性,故認為本病與遺傳有關,病變部位多集中在冠狀縫或多條骨縫骨化,有的學者將原因不明,出生時就存在的顱縫骨化稱為原發性狹顱癥,而將繼發於身體其他疾病的顱縫早期骨化稱為繼發性狹顱癥,如伴隨過度使用甲狀腺激素替代治療的克汀病病人出現的早期顱縫骨化.
早在1975年Cohen及1976年Converse等就對狹顱癥的病因進行瞭詳細闡述,認為本病是一種先天性發育畸形,但總的說來其病因還不明確,可能與胚胎期中胚葉發育障礙有關,也可能是骨縫膜性組織出現異位骨化中心所致,還可能與胚胎某些基質缺乏有關,少數病例有遺傳因素,個別病例可因維生素D缺乏病和甲狀腺功能亢進所致,Park和Power曾提出發生的基本原因在於顱骨間質束成長不全,以致顱骨減小和骨縫組織過早骨化.
顱縫骨化的起點及骨化如何擴展,相應的顱穹隆,顱底骨縫及硬腦膜所致的作用怎樣等這些問題都還不十分清楚,顱底的發育對伴有面部畸形改變的狹顱癥的發病過程起主導作用.
(二)發病機制
顱骨由額骨,頂骨,顳骨,蝶骨等多塊顱骨構成,每塊顱骨在初生時是分開的,骨與骨之間有纖維連合,稱為骨縫,在正常的發育過程中,顱骨之間既要融合在一起,又要逐漸增長,兩者和諧平衡發展到青春期顱腔容積基本固定,然後顱骨骨化連合在一起,到30歲以後顱縫完全骨化,若某種因素影響瞭顱縫的骨化進行,即可發生病變,某一條顱縫或多條顱縫過早骨化即影響瞭顱腔的發育,而腦組織卻繼續發育長大,致使顱骨發生代償性增大,形成各種頭顱畸形.
嬰兒出生第一年內大腦高速度生長,主導著額面部的發育,新生兒在出生後第一年內大腦生長速度最快,大腦體積增加1倍,長度增加4cm,大腦重量在生後半年增加85%,1年增加135%,生後1年內,頭圍可完成整個預計增大的50%,11個半月時嬰兒額葉的體積已達成人的47%.
隨著腦組織的發育生長,顱骨亦相應增長,大腦由附著在顱底的各腦鐮的硬膜包裹,在發育過程中,對可塑性嬰兒頭顱起著一個由內向外的強大推力,支配著顱骨的發育,在嬰幼兒發育過程中,如果出現一條或幾條顱縫過早閉合,就會影響顱骨的生長與擴張,而大腦卻繼續生長,顱骨薄弱處代償性擴大有限,即會出現顱內壓增高,從而嚴重影響腦組織的正常發育,引起各種腦功能障礙.
狹顱癥
狹顱癥症状
狹顱癥約占頭顱異常的38%,其臨床表現主要表現為各種不同形狀的頭顱畸形,因顱縫過早閉合,使顱骨生長受到限制,阻礙瞭腦的發育,從而產生瞭顱內壓增高,患者可有兩眼突出,下視,眼球運動障礙,視盤水腫或繼發萎縮,視力障礙或失明等,有的病人可有智力低下,晚期可出現頭痛,惡心,嘔吐等癥狀,部分病人可因大腦皮質萎縮而出現癲癇發作,狹顱癥的臨床表現可分頭顱畸形及繼發癥狀兩大類.
1.尖頭畸形又稱塔狀顱,較常見,為全部顱縫過早閉合所致,因顱骨生長除前囟門阻力小外,其他各方向均受限制,故頭顱向上生長呈塔形,顱底受壓下陷,眼眶變淺,眼球突出,鼻旁竇發育不良,由於腦組織向垂直方向伸展,而致頭顱上下徑增加,前後徑變短,顱前窩可縮短至1.5cm,視神經孔變小,眶上裂短,腦回壓跡明顯增多,蝶鞍擴大,前囟閉合延遲,尖頭畸形額骨後縮或後旋,使額骨與鼻脊連成一線,額鼻角消失,典型病例為顱頂尖突,額骨後旋為導致頭顱畸形的主要原因,面中部可正常,值得指出的是尖頭畸形在2~3歲前不會出現明顯的臨床表現,這是因為不少病例在1歲時顱骨是正常的,而在4歲時才出現典型的尖頭畸形,真性尖頭畸形伴手或足並指/趾畸形,稱為Saethre-Chotzen綜合征,脂肪軟骨發育不全癥表現為軟骨發育不全,視神經萎縮,頭大鼻寬而扁平,唇厚,也屬於尖頭畸形類,常見於嬰幼兒,病兒臂及下肢變短伴有智力低下,視力障礙,角膜有脂質沉著.
2.舟狀頭畸形又稱長頭畸形,單獨由矢狀縫早期閉合引起,是顱縫早閉中最常見的頭顱畸形,約占40%~70%,矢狀縫過早閉合,頭向側方發育受限,即向前後擴張,結果顱穹隆呈前後拉長,左右狹窄,使頭顱呈鞍狀畸形,枕及額極過度膨出,額骨位置可以很高,因顳窩間狹窄而形成梨狀前額,矢狀縫早期閉合所致舟狀頭畸形,男性占大多數,男女之比為4∶1,偶有傢族史.
3.三角頭畸形此型少見,約占5%~10%,是額縫早期閉合所致,但有的額縫尚開放,其特征是在額縫部位的額骨鱗部兩側邊緣向前凸出,呈銳角,從上面觀頭呈三角形,額骨短而窄,顱前窩變小變淺,兩眼相距過近,額縫處有骨嵴樣增厚,常與其他畸形並發.
4.斜頭畸形又稱偏頭畸形,是單側冠狀縫骨化所致的額骨單側發育不全,約占4%,顱骨雙側生長不對稱,病變側額骨扁平後縮,眶上緣抬高後縮,病變側影響腦組織發育,前囟仍存在,但偏向健側,過早閉合骨嵴可在額中部觸及,額骨的不對稱牽動著整個顱穹窿形態,矢狀縫向病側偏位,健側額骨和頂骨呈過度膨出,單側冠狀縫的骨化可深入到翼點及顱底,因此,斜頭畸形幾乎均伴有面部不對稱畸形,並隨年齡的增長而加重,雙眼間距變小,額部變狹窄,耳廓及外耳道亦可不對稱,但多不明顯,眶鼻部畸形較顯著,斜頭畸形多合並精神發育遲緩,腭裂,眼裂畸形,泌尿系統畸形及全前腦畸形等.
5.短頭畸形是兩側冠狀縫過早骨化所致,兩側冠狀縫閉合後前額對稱性扁平,故又稱為扁頭畸形或寬頭畸形,約占14.3%,病人頭顱兩側冠狀縫骨化,造成顱骨前後徑發育障礙和代償性橫徑增寬及顱頂抬高,故表現為頭顱增寬,前額寬平,顱中窩擴大,眼眶變淺,眶嵴發育不良,眼球明顯突出,如同“金魚眼”.
患兒出生後幾周即可出現明顯的畸形,額骨上半部高而寬,下半部後縮,扁平,有時凹陷,高而寬的額骨上半部常呈球形突起在面結構之上;下半部後縮,將鼻骨牽向後方而使鼻梁下陷,鼻咽腔變小,有時顱底及硬腭常有畸形,病兒常有反復上呼吸道感染,骨化的冠狀縫觸及呈念珠狀骨結節.
6.Crouzon狹顱癥又稱Crouzon顱骨面骨發育不良或Crouzon型顱面狹窄癥,由Crouzon於1912年最先報道,本病的主要特點為:
(1)巨大的顱蓋而顱縫早期閉合,以冠狀縫和人字縫早閉最多見,由於前囟門骨化突起而使顱頂尖狀隆起.
(2)正常的下頜骨與細小的上頜骨相比相對突出,面部鼻頜後縮,造成咬合倒轉,在一定程度上形成假性凸頜畸形.
(3)鼻子過度突起呈鷹嘴鼻,眶壁推前,眶上緣因短頭畸形而後縮,眶下緣也因頜後縮而後縮,結果形成極度的眼球突出,這種突眼再加上眼眶增寬,形成Crouzon病的青蛙眼,病人可伴有眼球運動性麻痹.
(4)大多有遺傳性和傢族史,又稱為遺傳性頭顏面骨發育障礙.
(5)本病可有顱內壓增高,視力喪失及智力遲鈍等.
7.Apert型顱面狹窄癥1906年Apert首先報道,是一種遺傳性疾病,表現為尖頭畸形及並指/趾的一種畸形綜合征,其面部畸形較明顯,特別是上頜骨的後縮更明顯;後縮的上額伴有水平位旋轉而在上面,使鼻根深深地凹陷在眉弓的下面,造成牙合張開,口嘴張開及上唇的中部好像被牽向後方,眼球突出不明顯,常有眼外斜視,面部畸形在出生時即很明顯.
狹顱癥
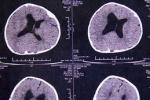
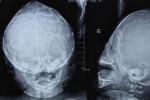
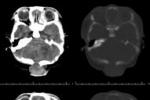
狹顱癥检查
1.尖頭畸形X線顱骨前後位片上可見眼眶內側壁變斜,顱前窩變狹窄,沿冠狀縫骨質密度增高,鈣質沉著,常常有顱骨指壓切跡,側位片上,額骨後旋,額骨後方的骨突無X線突起陰影表現,後方顱穹窿正常.
2.舟狀頭畸形顱骨平片可見頭顱呈舟狀畸形,沿矢狀縫骨質密度增高,鈣質沉著,嚴重者看不到骨縫,而冠狀縫,人字縫,鱗狀縫增寬,甚至分離,如有顱內壓增高,可見腦回壓跡增多.
3.三角頭畸形X線表現為額骨短而高度凸出,正位片可見典型的眼眶過短及眶內壁垂直.
4.斜頭畸形X線表現為斜頭畸形,即眼眶後長軸向上向外偏斜,顱骨像可見該側冠狀縫處,骨質密度增高,近翼點處更高,病側顱前窩也變小,顱前窩底變陡峭,鼻錐體歪斜,鼻嵴偏向病變側.
5.短頭畸形可見兩側冠狀縫處骨質密度增高,顱底改變為顱前窩縮短而豎起,蝶骨小翼高高抬起往上往後偏斜,翼穴抬高而使顳窩加深,眼眶容積變小.
狹顱癥预防
本病無有效的預防措施,早發現早診斷是預防的關鍵.
狹顱癥治疗
(一)治療
手術治療是惟一有效的方法.手術的主要目的是為瞭通過骨縫再造或顱骨切開重新建立新的骨溝,使顱腔有所增大,以保證大腦的正常發育.手術治療的兩個基本目的是修復顱骨的正常解剖及利用第1年嬰兒期間大腦發育的強大推動力.因此,手術時間理論上越早效果越好.生後應在7個月以內施行手術,預後較好.手術越晚,效果越差.一般認為如果患兒身體允許,應在出生後盡早手術,以盡快地解除變窄的顱腔,以利於腦組織的發育.若僅1~2個顱縫骨化,出生後4~6周即可手術;若多個顱縫骨化且有顱內壓增高,出生後1周即應手術,這樣才有可能成功.待出現瞭視神經萎縮和智能障礙時,即使手術,神經功能恢復也不滿意.
目前,狹顱癥的手術治療指征尚無一個統一的標準.因為手術的目的不同,其指征亦不同.手術指征包括整形指征、功能恢復指征、心理學及社會學指征等.有時心理及社會學因素決定手術指征,手術必須得到傢屬的完全同意.
1.早期病例的手術指征早期手術最理想,尤其是在1歲以內,因為這一時間大腦生長旺盛,對顱額有較大的推動力,利於術後再造,起著良好的塑形作用.如果不是急診,早期手術的最適年齡為出生後6~9個月.手術的頭顱畸形包括斜頭畸形、三角頭畸形和舟狀頭畸形.若為急癥病例,可不考慮這個年齡限度,主要考慮保證神經功能不受損害為原則.重癥狹顱癥,如某些額骨高度狹窄的三角頭畸形、舟狀頭畸形和彌漫性的小頭畸形,應在出生後幾周內手術.短頭畸形和顱面狹窄癥應在生後6個月以內手術,最好在生後2~3個月內手術,面部手術待2~3年以後再手術.
強調在1歲以內手術有以下優點:
①骨瓣的切取和塑形方便.
②骨瓣裝配容易,顱骨缺損將由再骨化迅速修復.
③在面部畸形尚未出現之前,對顱面狹窄癥的早期手術,可以改善或防止將來出現的面部畸形;④可防止神經功能損害及顱內壓增高的發生.
2.晚期病例手術指征1~3歲內患兒可利用繼續存在的大腦對顱骨再塑造的推動力,盡早地爭取手術治療.對於3歲以上的患兒,由於大腦生長旺盛階段已結束,手術的目的是為瞭整復顱面畸形或解決功能問題.因此,手術指征要從顱面畸形的程度及功能障礙方面考慮.確定畸形的程度有客觀指征,但對確定畸形對病人在心理和社會上的影響,須由心理學傢直接對病人及傢屬的談話以及檢查來瞭解.兒童對顱面畸形的自我感覺是決定是否手術的主要指征之一.對於已有神經萎縮性失明和重度智能低下者,應慎重考慮,因為這些繼發病變是不可逆的,無手術指征.至於輕度顱內壓增高造成的輕度視力和智力障礙,可望手術後得到緩解.
手術的方法是切開頭皮後,首先辨認出已骨化的骨縫,然後在骨縫處線狀切開,並超過鄰近的正常骨縫,在骨縫中鑲入聚乙烯塑料,以延長兩側顱骨彼此愈合的時間.另一種方法是在原骨縫處開一條溝槽,寬約1cm,切除早閉的骨縫,兩側顱骨斷端,用聚乙烯薄膜包裹,骨槽和包膜的長度均要超過相鄰的骨縫,此種方法效果比較肯定.
3.額縫早閉手術手術時面部向上,發際後冠狀皮切口,從一側顴弓到另一側,皮瓣前翻,露出鼻根部,從冠狀縫到鼻根部沿額縫切除3cm寬骨膜,切除1cm寬的顱骨,其中包括額縫,妥善止血.也有的學者在此基礎上,用咬骨鉗或鋸自冠狀縫中點向兩側咬開顱骨經顳部轉向眶上,在鼻根部匯合,遊離雙額骨.額縫和眶上緣處顱骨用聚乙烯薄膜包裹,復位,每側眶上固定1~2針,兩骨片之間也松散的固定1針,這樣骨瓣既不會移位,又可隨腦組織生長向前膨出,維持頭顱正常形態.
4.冠狀縫早閉手術體位和手術切口同上,沿冠狀縫剝離切除3cm寬骨膜,切除1cm寬顱骨,長度超過兩側鱗縫,然後用聚乙烯薄膜包裹兩側顱骨.
5.矢狀縫早閉手術側臥位,沿矢狀縫切開頭皮,沿矢狀縫剝離,切除3cm寬骨膜,切除1cm寬顱骨,前部要超過冠狀縫,後部要超過人字縫.因骨槽下方即為上矢狀竇,故手術需十分小心、細致,防止竇破裂、出血.也可不在矢狀縫處開骨槽,可在矢狀縫兩側各開一1cm寬的骨槽,要超過冠狀縫和人字縫,骨邊緣均用聚乙烯薄膜包裹,這可避免上矢狀竇損傷造成的大出血.
6.人字縫早閉手術俯臥位,切口從矢狀縫的最後方至兩側鱗縫的後方,同樣切除3cm骨膜,咬開或鋸開一1cm寬的骨槽,最好在上矢狀竇兩側各打一孔,後咬開,避免上矢狀竇的損傷,兩側乳突附近需小心,以避免損傷導靜脈,骨緣用聚乙烯膜包裹,骨槽必須經過上矢狀縫,並超過兩側鱗縫.
7.多發骨縫早閉手術方法同上,根據骨縫的位置確定手術步驟,可一次完成,也可分次完成.如額縫伴冠狀縫早閉,可通過冠狀切口,一次完成;冠狀縫伴矢狀縫早閉,需冠狀和矢狀切口,兩次完成;矢狀縫伴人字縫早閉,需做矢狀和後頂切口,也需分兩次完成;所有的骨縫均閉合,分兩次手術,做冠狀切口和一側耳部至另一側的後頂切口.二次手術時間至少要相隔1周以上.
術後如再出現顱壓高以及X線片檢查顯示顱骨再次融合時,可在術後6個月行二次手術.
近些年,有的醫生對狹顱癥病人行全顱再造術,先將額骨截斷拆下,矯正後再固定在正常的位置,這樣可以有效地矯正額骨、眶上緣及額鼻角的畸形.遊離大塊顱骨骨瓣後作隨心所欲的重新排列,可以塑造出一個符合正常解剖的頭顱,從而為手術治療狹顱癥開辟瞭一條新的、切實可行的途徑.
(二)預後
不同類型的頭顱畸形,其預後不一.經手術治療,其頭顱畸形可得到不同程度的矯正.舟狀頭畸形術後頭顱畸形可以消失,很少需要再次手術.尖頭畸形常合並顱內壓增高,手術效果不僅是解決美容的問題,顱內減壓更為重要,若術後顱縫再閉合,需要再次手術.早期手術可使腦功能障礙避免發生或減輕.若能及時合理地手術治療,多數病人預後滿意,其神經功能障礙及頭顱畸形得到改善,故手術效果與手術方式有很大關系.在1年內施行手術者智能發育預後良好;手術較遲者也能有顯著改善.早期手術者頭顱畸形能有明顯改進,2歲以後手術者改善不多.總之,絕大多數術後恢復良好,術後12~15天可回傢,不必任何特殊護理,很快恢復正常生活.但手術有一定危險性,手術死亡率為2.5%,死亡原因為術後顱內出血、急性肺水腫、腦膜炎等.
狹顱癥饮食
根據不同的癥狀有不同情況的飲食要求,具體詢問醫生,針對具體的病癥制定不同的飲食標準.
狹顱癥并发症
狹顱癥常合並身體其他部位的畸形,最常見者為對稱性並指/趾畸形,以及唇裂,腭裂,面骨畸形,鼻骨塌陷,脊柱裂,蝶骨小翼過度生長,後鼻孔閉鎖及鼻咽腔梗阻,硬腭增高,先天性心臟病及外生殖器異常等.
狹顱癥手術治療的並發癥可分術中及術後並發癥兩類:
1.術中並發癥
(1)靜脈竇破裂出血:發生率為5.1%,常為上矢狀竇(1.9%),橫竇(1.3%)和顱骨板障靜脈竇(1.9%),上矢狀竇破裂可引起大量失血而發生循環系統功能障礙,若能很快復蘇成功,可不留任何後遺癥,靜脈竇破裂常因剝離硬腦膜或分離骨瓣時撕裂所致,可作單純縫合修補術,若為顱骨板障靜脈出血,可用骨蠟填塞止血.
(2)硬腦膜損傷:絕大多數為硬腦膜小裂傷,為顱骨內板骨嵴插入硬腦膜所致,發生率為70%,可做縫合修補,硬腦膜大裂傷少見,4%需要作骨膜貼補縫合.
(3)硬膜下血腫:發生率為1.3%,為術中剝離硬膜時皮質硬腦膜靜脈破裂出血所致,常為額葉前片狀小血腫,可經硬腦膜開孔排除血腫.
(4)腦水腫:為通氣障礙造成,常影響顱底的暴露,解除通氣障礙後,腦水腫即消失,一般不留術後後遺癥.
2.術後並發癥
(1)硬腦膜外血腫:發生率為1.9%,其臨床表現不典型,很難做出診斷;因此,術後早期有異常癥狀和體征者,應毫不猶豫地行CT掃描.
(2)復蘇失敗:在整個手術過程中可能持續失血,如手術中發生大出血,對嬰兒來說是致命的,常發生呼吸困難,急性肺水腫而死亡,其發生率為1.3%.
(3)感染:術後感染包括切口感染,腦膜炎及骨髓炎等,切口感染表現為切口紅腫,無發熱,一般情況多無大的變化,經局部處理及全身用藥,一般可以控制,若形成骨髓炎,局部引流沖洗無效時,須全部切除感染的骨瓣,個別患者可能發生腦膜炎,常常危及生命.
(4)腦脊液鼻漏:發生率為1.9%,常發生在顱面狹窄癥術後,常並發腦膜炎,可經腰穿蛛網膜下腔引流減壓治愈.
(5)頭皮張力過高:頭皮張力過高可致切口裂開或頭皮壞死,這種情況罕見,頭皮張力過高亦可使骨瓣移位,廣泛遊離頭皮可以減輕其縫合的張力.
(6)骨瓣吸收:骨瓣吸收是罕見的,發生率為0.7%,但這是顱骨骨瓣成形術中最令人擔心的並發癥之一,一旦骨瓣吸收,勢必導致手術失敗.
(7)術後癲癇,視力和動眼神經障礙:均為罕見.
1/2 1 2 下一页 尾页


















