嚴重急性呼吸綜合征 非典 SARS
嚴重急性呼吸綜合征 非典 SARS百科
目前認為是由一種新的冠狀病毒引起的急性呼吸系統傳染病,世界衛生組織(WHO)和美國疾病控制與預防中心(CDC)稱為嚴重急性呼吸綜合征(severeacuterespiratorysyndrome,SARS).主要通過短距離飛沫、接觸患者呼吸道分泌物及密切接觸傳播.臨床特征為發熱、幹咳、氣促,並迅速發展至呼吸窘迫,外周血白細胞計數正常或降低,胸部X線為彌漫性間質性病變表現.
嚴重急性呼吸綜合征 非典 SARS
嚴重急性呼吸綜合征 非典 SARS病因
冠狀病毒感染(50%):
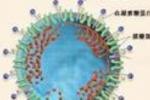
2003年4月16日,WHO根據包括中國內地和香港,加拿大,美國在內的11個國傢和地區的13個實驗室通力合作研究的結果,宣佈嚴重急性呼吸綜合征的病因是一種新型的冠狀病毒,稱為SARS相關冠狀病毒(SARS-associatedcoronavirus,SARS-CoV),冠狀病毒(coronavirus)是一類單股正鏈RNA病毒,電鏡下,病毒的包膜有突起呈日冕或皇冠狀,故於1968年得以命名,1975年國際病毒命名委員會確定設立冠狀病毒科(coronaviridae),下設冠狀病毒屬(Coronavirus),1993年又根據病毒的血清學特性,復制方式和基因組同源性,將環狀病毒屬(orbivirus)也列為冠狀病毒科門下,另外,還發現原屬於披膜病毒科的動脈病毒(artervirus)與冠狀病毒科也有一定的關系,冠狀病毒屬包括人冠狀病毒,豬傳染性胃腸炎病毒,豬血凝性腦脊髓炎病毒,貓腸道冠狀病毒,狗,牛,兔冠狀病毒和禽傳染性支氣管炎病毒等,引起人和動物呼吸道,消化道和神經系統疾病,它們隻感染脊椎動物,感染人類的主要為人呼吸道冠狀病毒(HCoV-0C43)和人腸道冠狀病毒(HcoV-229E),分別引起人類上呼吸道感染和腹瀉,本次發現的新型冠狀病毒在分類學上將為人類冠狀病毒增加一個新的類型,嚴重急性呼吸綜合征患者的臨床標本,在體外經VeroE6細胞培養可分離到SARS冠狀病毒,電鏡下病毒顆粒直徑80~140nm,周圍有鼓槌狀冠狀突起,突起之間的間歇較寬,病毒外形呈日冕狀,表現出冠狀病毒的典型特征.
SARS冠狀病毒是一種單股正鏈RNA病毒,從已經完成的幾株病毒全基因組測序來看,其基因組全長由29206~29727個核苷酸,差異很小,氨基酸同源性則更高,我國學者發現,SARS病毒的S蛋白(spikeprotein)和M蛋白(membraneprotein)具有很強的變異性,而這兩種蛋白質有助於病毒進入人體細胞,這意味著未來疫苗的研究可能因此遇到困難,系統發生關系進化樹分析表明,SARS病毒蛋白與已知的人類和動物冠狀病毒差異較大,完全屬於新一類的冠狀病毒,SARS病毒能在Vero細胞和猴腎細胞中培養繁殖,在Vero細胞中培養5天便可出現細胞病變,在細胞的粗面內質網和囊泡內,質膜表面,細胞外均可見病毒顆粒,將SARS病毒接種於猴子.
可出現與人類相同的臨床表現和病理改變,SARS冠狀病毒對外界的抵抗力和穩定性要強於其他人類冠狀病毒,在幹燥塑料表面最長可活4天,尿液中至少1天,腹瀉患者糞便中至少4天以上,在4℃溫度下培養存活21天,-80℃保存穩定性佳,但當暴露於常用的消毒劑或固定劑後即失去感染性,加熱到56℃每15min可殺滅10000U的病毒,SARS病毒特異性IgM和IgG抗體在起病後10~14天出現,IgM抗體在急性期或恢復早期達高峰,約3個月後消失,IgG抗體在病程第3周即可達高滴度,3個月後持續高效價,實驗證明該抗體可能是保護性抗體,可以中和體外分離到的病毒顆粒.
發病機制:
目前嚴重急性呼吸綜合征的發病機制尚不清楚,起病早期可出現病毒血癥,從體外病毒培養分離過程中可觀察到對細胞的致病性,推測在人體的SARS病毒可能對肺組織細胞有直接的損害作用,但是,SARS患者發病期間淋巴細胞減少,CD4和CD8T淋巴細胞均明顯下降,表明細胞免疫可能受損,且臨床上應用皮質類固醇可以改善肺部炎癥反應,減輕臨床癥狀,故目前傾向於認為SARS病毒感染誘導的免疫損傷是本病發病的主要原因,本病肺部的病理改變明顯,雙肺明顯膨脹,鏡下以彌漫性肺泡損傷病變為主,有肺水腫及透明膜形成,病程3周後有肺泡內機化及肺間質纖維化,造成肺泡纖維閉塞,可見小血管內微血栓和肺出血,散在的小葉性肺炎,肺泡上皮脫落,增生等病變,肺門淋巴結多充血,出血及淋巴組織減少.
嚴重急性呼吸綜合征 非典 SARS
嚴重急性呼吸綜合征 非典 SARS症状
潛伏期1~16天,常見為3~5天,起病急,以發熱為首發癥狀,可有畏寒,體溫常超過38℃,呈不規則熱或弛張熱,稽留熱等,熱程多為1~2周;伴有頭痛,肌肉酸痛,全身乏力和腹瀉,常無鼻塞,流涕等上呼吸道其他癥狀,起病3~7天後出現幹咳,少痰,偶有血絲痰,肺部體征不明顯,部分患者可聞少許濕囉音,病情於10~14天達到高峰,發熱,乏力等感染中毒癥狀加重,並出現頻繁咳嗽,氣促和呼吸困難,略有活動則氣喘,心悸,被迫臥床休息,這個時期易發生呼吸道的繼發感染,病程進入2~3周後,發熱漸退,其他癥狀與體征減輕乃至消失,肺部炎癥改變的吸收和恢復則較為緩慢,體溫正常後仍需2周左右才能完全吸收恢復正常,輕型患者臨床癥狀輕,病程短,重癥患者病情重,進展快,易出現呼吸窘迫綜合征,兒童患者的病情似較成人輕,有少數患者不以發熱為首發癥狀,尤其是有近期手術史或有基礎疾病的患者.
嚴重急性呼吸綜合征 非典 SARS
嚴重急性呼吸綜合征 非典 SARS检查
1.血常規:病程初期到中期白細胞計數通常正常或下降,淋巴細胞則常見減少,部分病例血小板亦減少,T細胞亞群中CD3,CD4及CD8T細胞均顯著減少,疾病後期多能恢復正常.
2.血液生化檢查:丙氨酸氨基轉移酶(ALT),乳酸脫氫酶(LDH)及其同工酶等均可不同程度升高,血氣分析可發現血氧飽和度降低.
3.血清學檢測:國內已建立間接熒光抗體法(IFA)和酶聯免疫吸附試驗(ELISA)來檢測血清中SARS病毒特異性抗體,初步應用結果表明,兩法對IgG型抗體檢測的敏感約為91%,特異性約為97%,IgG型抗體在起病後第1周檢出率低或檢不出,第2周末檢出率80%以上,第3周末95%以上,且效價持續升高,在病後第3個月仍保持很高的滴度.
4.分子生物學檢測:以反轉錄聚合酶鏈反應(RT-PCR)法,檢查患者血液,呼吸道分泌物,大便等標本中SARS冠狀病毒的RNA.
5.細胞培養分離病毒:將患者標本接種到細胞中進行培養,分離到病毒後,還應以RT-PCR法來鑒定是否SARS病毒.
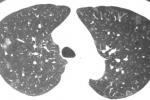
影像學檢查:絕大部分患者在起病早期即有胸部X線檢查異常,多呈斑片狀或網狀改變,起病初期常呈單灶病變,短期內病灶迅速增多,常累及雙肺或單肺多葉,部分患者進展迅速,呈大片狀陰影,雙肺周邊區域累及較為常見,而胸腔積液,空洞形成以及肺門淋巴結增大等表現則較少見,對於胸片無病變而臨床又懷疑為本病的患者,1~2天內要復查胸部X線檢查,胸部CT檢查以玻璃樣改變最多見,肺部陰影吸收,消散較慢;陰影改變與臨床癥狀體征有時可不一致.
嚴重急性呼吸綜合征 非典 SARS预防
重點在於控制傳染源和切斷傳播途徑.
1.控制傳染源
(1)疫情報告:我國已將嚴重急性呼吸綜合征列入《中華人民共和國傳染病防治法》2004年12月1日施行的法定傳染病乙類首位,並規定按甲類傳染病進行報告,隔離治療和管理,發現或懷疑本病時,應盡快向衛生防疫機構報告,做到早發現,早隔離,早治療.
(2)隔離治療患者:對臨床診斷病例和疑似診斷病例應在指定的醫院按呼吸道傳染病分別進行隔離觀察和治療,同時符合下列要求時才能考慮出院:
①體溫正常7天以上.
②呼吸系統癥狀明顯改善.
③X線胸片顯示有明顯吸收.
(3)隔離觀察密切接觸者:對醫學觀察病例和密切接觸者,如條件許可應在指定地點接受隔離觀察,為期14天,在傢中接受隔離觀察時應註意通風,避免與傢人密切接觸,並由衛生防疫部門進行醫學觀察,每天測量體溫,如發現符合疑似或臨床診斷標準時,立即以專門的交通工具轉往指定醫院.
2.切斷傳播途徑
(1)社區綜合性預防:開展本病的科普宣傳;減少大型群眾性集會或活動,保持公共場所通風換氣,空氣流通;排除住宅建築污水排放系統淤阻隱患;對患者的物品,住所及逗留過的公共場所進行充分的消毒處理.
(2)保持良好的個人衛生習慣,不隨地吐痰,避免在人前打噴嚏,咳嗽,清潔鼻子,且事後應洗手;確保住所或活動場所通風;勤洗手;避免去人多或相對密閉的地方,有咳嗽,咽痛等呼吸道癥狀或須外出到醫院以及其他人多的場所時,應註意戴口罩;避免與人近距離接觸.
(3)醫院應設立發熱門診,建立本病的專門通道,收治嚴重急性呼吸綜合征的病區應設有無交叉的清潔區,半污染區和污染區;病房,辦公室等均應通風良好,疑似患者與臨床診斷患者應分開病房收治,住院患者應戴口罩,不得任意離開病房,患者不設陪護,不得探視,病區中病房辦公室等各種建築空間,地面及物體表面,患者用過的物品,診療用品以及患者的排泄物,分泌物均須嚴格按照要求分別進行充分有效的清毒,醫護人員及其他工作人員進入病區時,要切實做好個人防護工作,須戴十二層棉紗口罩或N95口罩,戴帽子和眼防護罩以及手套,鞋套等,穿好隔離衣,以期無體表暴露於空氣中,接觸過患者或其他被污染物品後,應洗手.
3.保護易感人群保持樂觀穩定的心態,均衡飲食,多喝湯飲水,註意保暖,避免疲勞,足夠的睡眠以及在空曠場所作適量運動等,這些良好的生活習慣有助於提高人體對嚴重急性呼吸綜合征的抵抗能力,尚無效果肯定的預防藥物可供選擇,恢復期患者的血清對本病的被動預防作用未見有報道,我國已研制出對SARS冠狀病毒的馬抗毒血清和經鼻接種的滅活疫苗,其預防效果有待驗證.
嚴重急性呼吸綜合征 非典 SARS治疗
目前尚無針對SARS-CoV的藥物,臨床治療主要根據病情采取綜合性措施,應全面密切觀察病情,監測癥狀、體溫、脈搏、呼吸頻率、血象、SpO2或動脈血氣分析,定期復查胸片(早期不超過3天),以及心、肝、腎功能和水電解質平衡等.患者均應嚴格隔離,並註意消毒和防護措施.
1.對癥支持治療
(1)臥床休息,避免用力活動.
(2)發熱
超過38℃者可作物理降溫(冰敷、酒精擦浴)或解熱鎮痛藥(兒童忌用阿司匹林).
(3)鎮咳祛痰藥
用於劇咳或咳痰者,如復方甘草合劑,鹽酸氨溴索等.
(4)氧療
有氣促癥狀盡早作氧療,可作持續鼻導管或面罩吸氧,以緩解缺氧.
(5)營養支持治療
由於能量消耗及進食困難,患者常有營養缺乏,影響恢復,應註意足夠的營養支持和補充,可經腸內或全腸外營養給予,如鼻飼或靜脈途徑.總熱量供應可按每天每公斤實際體重83.7~104.6kJ(20~25kcal/kg)計算,或按代謝能耗公式計算[代謝消耗量(HEE)=基礎能量消耗(BEE)×1.26],營養物質的分配一般為糖40%,脂肪30%,蛋白質30%.氨基酸攝入量以每天每公斤體重1.0g為基礎,並註意補充脂溶性和水溶性維生素.患者出現ARDS時,應註意水、電解質平衡,結合血流動力學監測,合理輸液,嚴格控制補液量(25m1/kg體重),要求液體出入量呈輕度負平衡,補液以晶體液為主.
(6)心理治療
患者因受單獨隔離,且病情重,常易出現孤獨感和焦慮、恐慌等心理障礙,煩躁不安或情緒低落,需要熱情關註,並有針對性進行心理疏導治療.
2.糖皮質激素
糖皮質激素治療早期應用有利於減輕肺部免疫性損傷,減輕低氧血癥和急性呼吸窘迫綜合征(ARDS)的發生和發展,並可預防和減輕肺纖維化的形成,大部分患者用藥後改善中毒癥狀,緩解高熱,但是大量長期應用糖皮質激素,可能削弱機體免疫力,促進病毒增生繁殖,以及引起三重感染(細菌和真菌),因此激素的合理應用值得進一步探討.
(1)指征
①有嚴重中毒癥狀,高熱3天持續不退.
②48h內肺部陰影進展超過50%.
③出現ALI或ARDS.
(2)用法和劑量:一般成人劑量相當於甲潑尼龍80~320mg/d靜脈滴註,危重病例劑量可增至500~1000mg/d,靜脈滴註,體溫恢復正常後,即應根據病情逐漸減量和停用.以避免和減少不良反應的發生,如消化道出血、電解質紊亂、繼發感染等.采用半衰期短的糖皮質激素如甲潑尼龍較為安全有效.
3.抗病毒藥
抗病毒藥物治療效果報道不一,利巴韋林和幹擾素的應用報道較多.
4.機械通氣治療
機械通氣治療是對患者的重要治療手段,宜掌握指征及早施行.
嚴重急性呼吸綜合征 非典 SARS饮食
註意生活習慣,註意多吃一些飲食含量高的食物.
嚴重急性呼吸綜合征 非典 SARS并发症
並發有心,肝,腎功能損害,另外還發現肺部繼發細菌感染等.
1/2 1 2 下一页 尾页


















