霍亂
霍亂百科
霍亂(cholera),是由霍亂是由霍亂弧菌所引起的,通常是血清型O1的霍亂弧菌所致的烈性腸道傳染病,霍亂弧菌能產生霍亂毒素,造成分泌性腹瀉,即使不再進食也會不斷腹瀉,洗米水狀的糞便是霍亂的特征,嚴重者導致外周循環衰竭和急性腎衰竭.發病急、傳播快,是亞洲、非洲大部分地區腹瀉的重要原因,屬國際檢疫傳染病.在我國屬於甲類傳染病.一般以輕癥多見,帶菌者亦較多,但重癥及典型患者治療不及時可致死亡.
霍亂
霍亂病因
霍亂弧菌感染(95%)
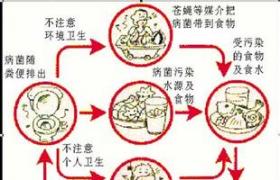
霍亂的病因主要分為3大方面:霍亂弧菌是病原菌,傳染源是患者和帶菌者,水源傳播是最重要的途徑.小腸黏膜上皮細胞的刷狀緣存在霍亂腸毒素受體,發病是大量水和電解質自表面神經節苷脂不可逆地結合在一起.霍亂的病因:霍亂弧菌有兩個生物型,即古典生物型和埃托生物型.1.傳染源霍亂的傳染源是患者和帶菌者.2.傳播途徑霍亂的兩個生物型均可經水、食物、蒼蠅以及日常生活接觸而傳播.水源傳播是最重要的途徑.3.易感人群人們不分種族、性別和年齡,對霍亂普遍易感.
發病機制:
1.發病機制人體食入霍亂弧菌後是否發病,主要取決於機體的免疫力和食入弧菌的量,人體若能分泌正常的胃酸且不被稀釋,則可殺滅一定數量的霍亂弧菌而不發病,若經過口服活菌苗,腸道存在特異性IgM,IgG和IgA抗體,亦能阻止弧菌黏附於腸壁而免於發病,但若曾進行胃大部分切除使胃酸分泌減少,或大量飲水,大量進食使胃酸稀釋,抑或食入霍亂弧菌的量超過108~109,均能引起發病,霍亂弧菌經胃抵達腸道後通過鞭毛運動以及弧菌產生的蛋白酶作用,穿過腸黏膜上的黏液層,在TcpA和霍亂弧菌血凝素(HA)的作用下,黏附於小腸上段腸黏膜上皮細胞刷狀緣上,並不侵入腸黏膜下層,在小腸堿性環境中霍亂弧菌大量繁殖,並產生霍亂腸毒素,當腸毒素與腸黏膜接觸後,其B亞單位能識別腸黏膜上皮細胞上的受體並與之結合,此受體為神經節苷脂(ganglioside),繼而具有酶活性的A亞單位進入腸黏膜細胞內,其中A亞單位能從煙酰胺腺嘌呤二核苷酸(NAD)中轉移ADP(腺苷二磷酸)一核糖至靶蛋白鳥苷三磷酸酶中(GTP酶),並與之結合,從而使GTP酶活性受抑制,導致腺苷環化酶(adenylatecyclase)持續活化,使腺苷三磷酸不斷轉變為環腺苷酸(cAMP),當細胞內cAMP濃度升高時,則刺激腸黏膜隱窩細胞過度分泌水,氯化物及碳酸鹽,同時抑制腸絨毛細胞對鈉離子和氯離子的吸收,使水和氯化鈉等在腸腔積累,因而引起嚴重水樣腹瀉.
霍亂腸毒素還能促使腸黏膜杯狀細胞分泌黏液增多,使腹瀉水樣便中含大量黏液,此外腹瀉導致的失水,使膽汁分泌減少,因而腹瀉糞便可成“米泔水"樣,除腸毒素外,內毒素及霍亂弧菌產生溶血素,酶類及其他代謝產物,亦有一定的致病作用.
2.病理生理
(1)水和電解質紊亂:霍亂患者由於劇烈的嘔吐與腹瀉,體內水和電解質大量喪失,因而導致脫水和電解質紊亂,嚴重脫水患者可出現循環衰竭,若糾正失水不及時,休克時間過長,能進一步引起急性腎衰竭,雖然霍亂患者丟失的液體是等滲液體,但其中含鉀的量為血清鉀的4~6倍,而鈉和氯則稍低於血清,因此補液治療時,在有尿的情況下應及時補鉀,否則嚴重低血鉀可導致心律失常;亦能引起腎小管上皮細胞變性,進一步加重腎衰竭.
(2)代謝性酸中毒:由於腹瀉丟失大量碳酸氫根,此外,失水導致的外周循環衰竭,組織因缺氧進行無氧代謝,因而乳酸產生過多可加重代謝性酸中毒,急性腎衰竭,不能排泄代謝的酸性物質,也是引起酸中毒的原因.
3.病理解剖本病主要病理變化為嚴重脫水,臟器實質性損害不重,可見皮膚幹燥,皮下組織和肌肉脫水,心,肝,脾等臟器因脫水而縮小,腎小球和腎間質毛細血管可見擴張,腎小管可有變性和壞死,小腸黏膜僅見非特異性浸潤.

霍亂
霍亂症状
一、癥狀
臨床表現
霍亂的臨床表現可分為四個階段--潛伏期、嘔瀉期、脫水期和反應期:
二、潛伏期
霍亂潛伏期短的僅數小時,長的3~6天,一般為1~3天.多數患者起病急驟,有頭昏、乏力或輕度腹瀉等癥狀,一般不太會引起註意.
三、嘔瀉期
以劇烈的腹瀉開始,繼而出現嘔吐,大多數情況下,霍亂病人在此病程中,會因為劇烈的腹瀉和嘔吐而意識到問題的嚴重性,此時,應盡早去醫院尋求治療.霍亂最明顯的癥狀為腹瀉、嘔吐和脫水,不同於一般痢疾和腸炎等,這期間具體表現須註意如下幾點:
①無明顯發燒癥狀;
②腹瀉為霍亂的最主要癥狀,但無裡急後重感,也不伴有腹痛;
③若出現疼痛癥狀,為痙攣性疼痛,腿部腓腸肌也會出現疼痛感;
④排出糞便次數多,且多為水樣便;
⑤腹瀉後若出現嘔吐,多為噴射性嘔吐,嚴重者嘔吐出類似排泄物的“米泔水".
五、其他
由於劇烈的嘔吐與腹瀉,病人體內會有大量水分和電解質喪失,出現脫水、電解質紊亂等狀況,嚴重者還會出現循環衰竭.本期病程長短,主要決定於治療及時和正確與否,所以持續時間為幾小時或2~3天不等,具體表征有:
①皮膚沒有光澤,幹皺,彈性變差;
②眼眶深陷、兩頰深凹;
③體內喪失大量水分和電解質.
4、恢復期
經過治療補液及輔助用藥後,腹瀉、嘔吐停止,脫水癥狀也會逐漸消失,有的病人可能還會伴有輕微發熱,若還有其它並發癥狀存在,輔以對應治療.
診斷
1、疑似診斷具有以下之一者
(1)具有典型霍亂癥狀的首發病例,病原學檢查尚未肯定前.
(2)霍亂流行期間與霍亂患者有明確接觸史,並發生瀉吐癥狀,而無其他原因可查者.疑似患者應進行隔離、消毒,作疑似霍亂的疫情報告,並每天做糞便培養,若連續2次糞便培養陰性,可作否定診斷,並作疫情訂正報告.
2、診斷標準有下列之一者,可診斷為霍亂
(1)有腹瀉癥狀,糞便培養霍亂弧菌陽性.
(2)霍亂流行期間,在疫區內有典型的霍亂腹瀉和嘔吐癥狀,迅速出現嚴重脫水,循環衰竭和肌肉痙攣者.雖然糞便培養未發現霍亂弧菌,但並無其他原因可查者.如有條件可作雙份血清凝集素試驗,滴度4倍上升者可診斷.
(3)疫源檢索中發現糞便培養陽性前5天內有腹瀉癥狀者,可診斷為輕型霍亂.

霍亂
霍亂检查
1.血常規及生化檢查由於失水可引起血液濃縮,紅細胞計數升高,血紅蛋白和血細胞比容增高,白細胞可達10×109/L以上,分類計數中性粒細胞和單核細胞增多,失水期間血清鈉,鉀,氯均可見降低,尿素氮,肌酸酐升高,而碳酸氫離子下降.
2.尿常規可有少量蛋白質,鏡檢有少許紅細胞,白細胞和管型.
3.糞便檢查
(1)常規鏡檢:可見黏液和少許紅細胞,白細胞.
(2)塗片染色:取糞便或早期培養物塗片作革蘭染色鏡檢,可見革蘭陰性稍彎曲的弧菌,無芽孢,無莢膜,而O139群霍亂弧菌除可產生莢膜外,其他與O1群霍亂弧菌同.
(3)懸滴檢查:將新鮮糞便作懸滴或暗視野顯微鏡檢,可見運動活潑呈穿梭狀的弧菌.
(4)制動試驗:取急性期患者的水樣糞便或堿性腖水增菌培養6h左右的表層生長物,先作暗視野顯微鏡檢,觀察動力,如有穿梭樣運動物時,則加入O1亞群多價血清1滴,若是O1群霍亂弧菌,由於抗原抗體作用,則凝集成塊,弧菌運動即停止,如加O1群霍亂弧菌血清後,不能制止運動,應再用O139群霍亂弧菌血清重作試驗.
(5)增菌培養:所有懷疑霍亂患者的糞便,除作顯微鏡檢外,均應作增菌培養,糞便留取應在使用抗菌藥物之前,且應盡快送到實驗室作培養,增菌培養基一般用pH8.4的堿性蛋白腖水,36~37℃培養6~8h後表面能形成菌膜,此時應進一步作分離培養,並進行動力觀察和制動試驗,這將有助於提高檢出率和早期診斷.
(6)分離培養:常用慶大黴素瓊脂平皿或堿性瓊脂平板,前者為強選擇性培養基,36~37℃培養8~10h霍亂弧菌即可生成小菌落,後者則需培養10~20h,選擇可疑或典型菌落,應用霍亂弧菌O抗原的抗血清作玻片凝集試驗,若陽性即可出報告,近年來國外亦有應用霍亂毒素基因的DNA探針,作菌落雜交,可迅速鑒定出產毒O1群霍亂弧菌.
4.PCR檢測新近國外應用PCR技術來快速診斷霍亂,其中通過識別PCR產物中的霍亂弧菌毒素基因亞單位CTXA和毒素協同菌毛基因(TCPA)來區別霍亂菌株和非霍亂弧菌,然後根據TCPA基因的不同DNA序列來區別古典生物型和埃爾托生物型霍亂弧菌,4h內可獲結果,據稱靈敏度能檢出每毫升堿性蛋白腖水中<10個菌體.
5.霍亂的快速診斷采用ELISA的方法,應用抗純化的弧菌外膜蛋白的血清檢測糞便中的弧菌抗原,可快速診斷霍亂,不需增菌培養.
6.鑒別試驗古典生物型,埃爾托生物型和O139群霍亂弧菌的鑒別.
7.血清免疫學檢查霍亂弧菌的感染者,能產生抗菌抗體和抗腸毒素抗體,抗菌抗體中的抗凝集抗體,一般在發病第5天出現,病程8~21天達高峰,血清免疫學檢查主要用於流行病學的追溯診斷和糞便培養陰性可疑病人的診斷,若抗凝集素抗體雙份血清滴度4倍以上升高,有診斷意義.
心律失常者心電圖示Q-T延長,T波平坦或倒置和出現U波.
霍亂预防
1.控制傳染源及時發現患者和疑似患者,進行隔離治療,並作好疫源檢索,這是控制霍亂流行的重要環節,這方面我國已有成功的經驗.
(1)建立腹瀉腸道門診:所有城鎮醫院均應建立腸道門診,接診所有腹瀉患者,以便及時發現患者和疑似患者,進行隔離治療和作好疫情報告,以防傳染源擴散.
(2)對密切接觸者進行糞檢和預防性服藥:密切接觸者應進行糞便培養檢查,1次/d,連續2天,第1次糞檢後給予服藥可減少帶菌者,一般應用多西環素200mg頓服,次日口服100mg,兒童6mg/(kg·d),連服2天,亦可應用諾氟沙星200mg,3次/d,連服2天.
(3)搞好國境衛生檢疫和國內交通檢疫:一旦發現患者或疑似患者,應立即進行隔離治療,並對交通工具進行徹底消毒.
2.切斷傳播途徑加強飲水消毒和食品管理,確保用水安全,有良好的衛生設施可以明顯減少霍亂傳播的危險性,在霍亂還沒有侵襲和形成季節性流行的地區,制定有效的控制霍亂的計劃是對控制霍亂流行的最好準備,長期改善水的供應和衛生設施是預防霍亂的最好方法,對患者和帶菌者的排泄物進行徹底消毒,此外應消滅蒼蠅等傳播媒介.
3.提高人群免疫力往應用全菌死菌苗或並用霍亂腸毒素的類毒素菌苗免疫人群,由於保護率低,保護時間短,且不能防止隱性感染和帶菌者,因而已不提倡應用,目前國外應用基因工程技術制成並試用的有多種菌苗,現仍在擴大試用,其中包括:
(1)B亞單位-全菌體菌苗(BS-WC):這是由滅活的霍亂弧菌全菌體細胞(WC)和純化的霍亂腸毒素B亞單位(BS)組成的菌苗,其中WC細胞壁含有脂多糖(LPS)和霍亂毒素協同菌毛(TCP)等抗原,能誘導機體產生抗菌抗體,從而抑制霍亂弧菌在腸道定居;而BS產生的抗毒抗體,則能中和CT的B亞單位,使霍亂腸毒素不能與腸黏膜受體結合,而無從發揮腸毒素作用,此菌苗保護率為65%~85%,對古典生物型霍亂弧菌的預防作用優於埃爾托生物型霍亂弧菌.
(2)減毒口服活菌苗(CVDl03-HgR):這是應用DNA重組技術將除去94%的CTXA基因,重組於古典生物型霍亂弧菌的569B株中,獲得減毒株CVD103,然後導入一個抗汞(Hg)的編碼基因進入hgla的染色體位點,成為CVD103-HgR減毒株,此菌苗能明顯對抗O1群古典生物型和埃爾托生物型霍亂弧菌的感染,Taket等報告,口服(3~5)×108,單一劑量CVD103-HgR菌後,志願者中獲得100%的保護作用,一般認為保護作用至少持續6個月,但動物實驗表明此菌苗對O139型霍亂弧菌無保護作用,Woldol-等曾構建出缺失細胞毒素(CT)和腺苷環化酶(ACE)zot等毒素的VCO139型減毒株Bengal3,但其安全性和保護力等還待進一步研究.
(3)O139疫苗的研究O139的莢膜脂多糖不僅是重要的毒力因子,也是重要的保護性抗原,以血清蛋白為載體蛋白制作O139莢膜脂多糖疫苗,應用EDC或CDAP為激活因子註射於小鼠,可使小鼠產生殺弧菌抗體,還有將O139莢膜脂多糖與白喉毒素共價結合可使小鼠產生針對莢膜多糖的IgG,具有殺弧菌作用,同時也可產生針對白喉毒素的抗體,此研究還處於動物實驗階段.
霍亂治疗
(一)治療
治療原則:嚴格隔離,及時補液,輔以抗菌和對癥治療.
1.一般治療與護理:
①隔離.隔離至癥狀消失6天後,糞便弧菌連續3次陰性為止,方可解除隔離,病人用物及排泄物需嚴格消毒,可用加倍量的20%漂白粉乳劑或2~3%來蘇兒,0.5%氯胺,還可用新藥“84"消毒液消毒,病區工作人員須嚴格遵守消毒隔離制度,以防交叉感染.
②休息.重型患者絕對臥床休息至癥狀好轉.
③飲食.劇烈瀉吐暫停飲食,待嘔吐停止腹瀉緩解可給流質飲食,在患者可耐受的情況下緩慢增加飲食.
④標本采集.患者入院後立即采集嘔吐物的糞便標本,送常規檢查及細菌培養,註意標本采集後要立即送檢.
⑤密切觀察病情變化.每4小時測生命體征1次,準確紀錄出入量,註明大小便次數、量和性狀.
⑥水份的補充為霍亂的基礎治療,輕型患者可口服補液,重型患者需靜脈補液,待癥狀好轉後改為口服補液.補液方案:
(1)靜脈輸液:液體的選擇非常重要,通常選擇與患者喪失電解質濃度相似的541溶液.即每升含氯化鈉5g、碳酸氫鈉4g、氯化鉀1g,另加50%葡萄糖註射液20ml,以防低血糖.可以按照0.9%氯化鈉550ml,1.4%碳酸氫鈉300ml,10%氯化鉀10ml和10%葡萄糖註射液140ml的比例配制.
幼兒由於腎臟排鈉功能較差,為避免高血鈉,其比例改為每升液體含氯化鈉2.65g、碳酸氫鈉3.75g、氯化鉀1g、葡萄糖10g.輸液的量和速度應根據失水程度而定.如有嘔吐不能口服者給予靜脈補液3000~4000ml/d,最初1~2h宜快速滴入速度為5~10ml/min.
中度失水補液4000~8000ml/d,最初1~2h宜快速滴入,待血壓、脈搏恢復正常後,再減慢速度為5~10ml/min.重型脫水補液8000~12000ml/d,一般以兩條靜脈管道,開始按40~80ml/min的速度輸入,以後按20~30ml/min快速滴入,直至休克糾正後相應減慢輸液速度,直至脫水糾正.若患者沒有嘔吐,部分液體可經口服途徑補充.
兒童輕型患者亦可采用口服補液法,不能口服者24h內補液100~150ml/kg體重.中、重型患兒24h靜脈補液各自為150~200ml/kg和200~250ml/kg體重,可用541溶液.若應用2∶1溶液(即2份生理鹽水,1份1.4%碳酸氫鈉註射液)則應註意補鉀.由於患者存在個體差異和病情是否繼續發展等情況,因此補液量和補液速度應根據病情而調整.
補液過程中應仔細觀察患者癥狀和體征變化,如血壓是否恢復、皮膚彈性是否好轉、尿量是否正常等.目前國外報告應用無損傷的生物阻抗分析儀(BIA101)自動監測霍亂的脫水和補液過程,認為其效果優於血清蛋白和血細胞比容的測定.
(2)口服補液:臨床實踐證明口服補液治療霍亂脫水是有效的.霍亂腸毒素雖然能抑制腸黏膜對鈉離子和氯離子的吸收,但根據葡萄糖鈉離子共同運載原理,它並不能抑制鈉離子和葡萄糖的配對吸收和鉀離子的吸收,而且葡萄糖還能增進水的吸收.一般應用葡萄糖20g、氯化鈉2.5g、碳酸氫鈉2.5g、氯化鉀1.5g,加水1000ml.
適用於輕型患者,為減少靜脈輸液量,亦可用於中、重型經靜脈補液後已糾正休克的患者.口服量可按成人750ml/h,小兒15~20ml/kg體重.5~6h後根據腹瀉和脫水情況再調整.
3.對癥治療
(1)糾正酸中毒:重型患者在輸註541溶液的基礎上尚需根據二氧化碳結合力情況,應用5%碳酸氫鈉溶液酌情糾正酸中毒.
(2)糾正低血鉀:輕度低血鉀者可口服補鉀.補液過程中出現低血鉀者應靜脈滴入氯化鉀,濃度一般不宜超過0.3%.
(3)抗腸毒素治療:小檗堿亦有抑制腸毒素,減少分泌和具有抗菌作用,成人0.3g/次,3次/d,口服.小兒50mg/kg體重,分3次口服.目前認為氯丙嗪對小腸上皮細胞的腺苷環化酶有抑制作用,臨床應用能減輕腹瀉,可應用1~2mg/kg體重,口服或肌內註射.
(4)糾正休克和心力衰竭:少數患者經補液後血容量基本恢復,皮膚黏膜脫水表現已逐漸消失,但血壓仍低者,可應用地塞米松20~40mg或氫化可的松100~300mg,靜脈滴註,並可加用血管活性藥物多巴胺和間羥胺靜脈滴註.如出現心衰、肺水腫,則應暫停或減慢輸液速度,應用強心藥物去乙酰毛花苷0.4mg或毒毛花苷K0.25mg加葡萄糖註射液20ml,緩慢靜脈註射.必要時應用呋塞米20~40mg靜脈註射.鎮靜,亦可應用哌替啶50mg肌內註射.嚴重氮質血癥者可做血液透析.
4.抗菌治療但僅作為液體療法的輔助治療.應用抗菌藥物控制病原菌後能縮短病程,減少腹瀉次數和迅速從糞便中清除病原菌.近年來已發現四環素的耐藥菌株,但對多西環素(doxycycline)仍敏感.目前常用藥物:
磺胺甲唑/甲氧芐啶(復方磺胺甲?唑),每片含甲氧芐啶80mg、磺胺甲?唑40mg,成人2片/次,2次/d;小兒30mg/kg,分2次口服.
多西環素成人200mg/次,2次/d;小兒6mg/(kg?d),分2次口服.
諾氟沙星(norfloxacin)成人200mg/次,3次/d,或環丙沙星(ciprofloxacin)250~500mg/次,2次/d,口服.
以上藥物任選一種,連服3天.不能口服者可應用氨芐西林肌內或靜脈註射.
O139群霍亂弧菌對常用抗生素四環素、氨芐西林、氯黴素、紅黴素、萘啶酸、頭孢唑林、環丙沙星敏感,而對磺胺甲?唑/甲氧芐啶(復方磺胺甲?唑)、鏈黴素、呋喃唑酮有不同程度的耐藥,耐藥率分別為98%、92%、86%.
(二)預後
本病的預後與所感染霍亂弧菌生物型的不同,以及臨床病型輕重、治療是否及時和正確有關.此外年老體弱或有並發癥者預後差;病死率在3%~6%,治療不及時者預後差.死亡原因早期主要是循環衰竭,脫水期多為急性腎衰竭或其他感染等並發癥.
霍亂饮食
多攝入一些高纖維素以及新鮮的蔬菜和水果,營養均衡,包括蛋白質、糖、脂肪、維生素、微量元素和膳食纖維等必需的營養素,葷素搭配.
霍亂并发症
一、並發病癥
一、急性肺水腫其臨床主要表現為:突然出現嚴重的呼吸困難,端坐呼吸,伴咳嗽,常咳出粉紅色泡沫樣痰,病人煩躁不安,口唇紫紺,大汗淋漓,心率增快,兩肺佈滿濕羅音及哮鳴音,嚴重者可引起暈厥及心臟驟停.代謝性酸中毒可導致肺循環高壓,後者又因補充大量不含堿的鹽水而加重.
二、腎功能衰竭腎臟功能部分或全部喪失的病理狀態.按其發作之急緩分為急性和慢性兩種.急性腎功能衰竭系因多種疾病致使兩腎在短時間內喪失排泄功能,簡稱急性腎衰.慢性腎功能衰竭是由各種病因所致的慢性腎病發展至晚期而出現的一組臨床癥狀組成的綜合證.根據腎功能損害的程度將慢性腎功能衰竭分為4期:①腎貯備功能下降,患者無癥狀.②腎功能不全代償期.③腎功能失代償期(氮質血癥期),患者有乏力,食欲不振和貧血.④尿毒癥階段,有尿毒癥癥狀.由於霍亂引起休克得不到及時糾正和低血鉀所引起,表現為尿量減少和氮質血癥,嚴重者出現尿閉,可因尿毒癥而死亡.
其他,低鉀綜合征、心律不齊及流產等.
2/2 首页 上一页 1 2


















