胃息肉 K31.701
胃息肉 K31.701 百科
胃息肉是指胃粘膜表面長出突起的乳頭狀肉,早期可無明顯癥狀,一般都是在胃腸鋇餐造影、胃鏡檢查或因其它原因而手術時意外發現的.息肉這一名稱不表示它的病因及組織學構造,隻表示肉眼觀察到的隆起物.
胃息肉 K31.701
胃息肉 K31.701 病因
(一)發病原因
目前病因不明,胃息肉是指起源於胃黏膜上皮細胞凸入胃內的隆起病變.
(二)發病機制
胃息肉一般多發生於胃竇,少數也可見於胃體上部,賁門和胃底,病理上主要分為增生性息肉和腺瘤性息肉.
1.增生性息肉此型息肉約占胃息肉的75%~90%,是炎性黏膜增生形成的息肉樣物,並非真正的腫瘤,息肉較小,一般直徑小於1.5cm,呈圓形或橄欖形,有蒂或無蒂,表面光滑,可伴有糜爛,組織學上可見增生的胃小凹上皮和增生的固有層腺體,上皮分化良好,核分裂象少見,固有層見炎性細胞浸潤,部分息肉伴有腸化生,少數增生性息肉可發生異型增生或腺瘤性變而產生惡變,但其癌變率一般不超過1%~2%.
2.腺瘤性息肉系來源於胃黏膜上皮的良性胃腫瘤,約占胃息肉的10%~25%,一般體積較大,呈球形或半球形,多數無蒂,表面光滑,少數呈扁平狀,條狀或分葉狀,組織學上主要由表面上皮,小凹上皮和腺體增生形成,上皮分化不成熟,核分裂象多見,可分為管狀,絨毛狀及混合型腺瘤,常伴有明顯腸化生和異型增生,息肉間質為疏松結締組織,有少量淋巴細胞浸潤,黏膜肌層無明顯增生,肌纖維無分散現象,本型息肉癌變率高,可達30%~58.3%,尤其瘤體直徑大於2cm,絨毛狀腺瘤,異型增生Ⅲ度者惡變率更高.
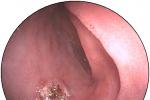
胃息肉 K31.701
胃息肉 K31.701 症状
本病早期或無並發癥時多無癥狀,出現癥狀時常表現為上腹隱痛,腹脹,不適,少數可出現惡心,嘔吐,合並糜爛或潰瘍者可有上消化道出血,多表現為糞潛血試驗陽性或黑便,嘔血少見,位於幽門部的帶蒂息肉,可脫入幽門管或十二指腸,而出現幽門梗阻的表現,息肉生長於賁門附近時可有吞咽困難.
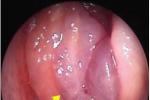
胃息肉 K31.701
胃息肉 K31.701 检查
合並糜爛或潰瘍者,多表現為糞潛血實驗陽性或黑便.
1.內鏡檢查內鏡下可見息肉呈圓形或橢圓形隆起,少數呈分葉狀,有蒂或無蒂,多數直徑在0.5~1.0cm之間,少數直徑大於2cm,腺瘤性息肉顏色往往較周圍黏膜紅,而增生性息肉則與周圍黏膜相似,內鏡直視下活檢及組織學檢查可明確其性質及類型,同時可進行治療.
2.X線檢查X線鋇餐檢查表現為充盈缺損,對診斷胃息肉有一定價值,但其發現率低於胃鏡,適用於內鏡檢查有禁忌證者.
胃息肉 K31.701 预防
為瞭防止胃息肉癌變,應堅持每年做一次胃鏡檢查,將息肉切除幹凈,此外,要加強自我保健,把住吃喝這一關,盡量不給胃加重負擔,隻要人人都提高警惕,就可將胃癌拒之門外.
胃息肉 K31.701 治疗
(一)治療
1.內鏡治療經內鏡切除是胃息肉治療的首選方法,主要有高頻電凝切除法、激光及微波灼除法、尼龍絲結紮法及氬離子凝固法等.內鏡治療息肉方法簡便,損傷小,費用低,多數為1次性治療,少數需分次切除.通過內鏡定期隨訪,還可發現息肉復發,並給予及時治療以防止癌變.
(1)高頻電凝切除法:是目前應用最廣泛的方法,其原理是利用高頻電流產生的熱效應使組織凝固、壞死而達到切除息肉的目的.一般電流頻率在300kHz以上,輸出功率為30~80W.術前應盡量抽吸胃內液體,小於0.5cm的無蒂息肉應首選前端球形的電凝器或電熱活檢鉗電凝灼除.使用電熱活檢鉗時,應先將其頭部咬持輕輕提拉後灼除,對於有蒂及大於0.5cm的無蒂息肉應盡量選擇圈套器切除,但也可用球形電凝器或電熱活檢鉗分次灼除.對有蒂息肉應將圈套器套於蒂上並盡量保留殘蒂1cm左右後通電,以避免組織灼傷過深而致穿孔.對於無蒂息肉灼除時應先以高滲鹽水或1∶10000腎上腺素溶液註入息肉基底部1~2點,每點1.0ml,以免圈套切除時損傷肌層及漿膜層,然後用雙活檢管道內鏡先以抓持鉗提拉息肉頭部,使其基底形成假蒂後再行圈套切除.對過大息肉可分期處理,即先將息肉頭部以圈套器進行部分斜行切除,間隔2周後斜行切除對側部分,如未能完全切除可再重復,直到全部摘除;亦可采用吸引與電凝結合進行治療,即在內鏡前安置吸引套,將電凝用圈套器經活檢孔置於吸引套內槽中,將內鏡送至胃腔內,以吸引套頭端與息肉緊密接觸後,負壓吸引息肉至全部吸入吸引套內,收緊圈套器,退出息肉進行電凝.對於較大有蒂或亞蒂息肉也可采用金屬夾結紮後圈套電凝治療,方法為經內鏡活檢孔置入可旋式夾閉裝置器,於息肉蒂莖部進行多枚交叉金屬鉗夾,阻斷病灶血供,待息肉頭端呈紫色時,進行圈套電凝切除.采用圈套電凝術時需註意通電前要緩慢收緊圈套襻,並輕輕提拉以避免機械切割所致出血及組織過深灼傷,圈套襻收緊後要先電凝後電切,反復交替,每次通電時間數秒鐘,也可用混合電流間歇通電治療.
(2)微波灼除法:利用微波可使極性分子振動產生熱效應的原理,而使組織凝固氣化進行息肉灼除,且有止血作用,適用於直徑小於2cm的無蒂息肉,對較小息肉可1次性灼除,較大者則需多次治療.其輸出功率為30~40W,治療前可調整並固定每次燒灼的時間,一般為5~10s,也可用腳踏開關控制.操作時經活檢口插入微波同軸電纜(天線),使球形探頭密切接觸病變部位,或針狀探頭刺入病變部位後進行灼除,應註意控制組織灼傷深度,以免造成穿孔.該法操作簡單、安全、成本低、易於開展.
(3)激光法:將激光器產生的高能量激光,經內鏡活檢孔導入的光導纖維照射病變部位,通過光能轉變的熱能,使其組織蛋白凝固、變性破壞而達到治療目的.多用於寬蒂或無蒂息肉的治療.目前多采用Nd:YAG激光,功率可根據息肉大小選用,一般為50~70W不等,操作時光導纖維頭端距離病灶1cm左右,每次照射0.5~1s,時間過長可致穿孔,應予註意.較大息肉可分期多次治療.另外亦可用激光治療,其特點為對病灶周圍組織損傷小,穿透深度淺.激光對準病灶後應迅速進行照射,以免胃蠕動損傷周圍組織.
(4)尼龍絲及橡皮圈結紮法:通過結紮息肉根部,使其缺血壞死,達到治療目的.病理證實,治療後結紮部位肌層完整,僅局限於黏膜及黏膜下層產生局部缺血壞死.結紮後1~4天內局部黏膜發生急性炎癥反應,肉芽組織增生及壞死組織脫落形成淺表潰瘍,並逐漸被瘢痕組織取代而愈合,故有可避免穿孔發生的優點.方法:於內鏡前端置一透明吸引套.將結紮器自活檢孔送入並自前端探出,將尼龍絲結紮套或橡皮圈置吸引套內槽內,將內鏡送至胃腔內,以吸引套頭端與息肉緊密接觸,負壓吸引息肉使息肉全部吸入至吸引套內,拉動結紮器手柄,使用尼龍絲或皮圈結紮於息肉根部.結紮後第1周內息肉脫落並形成淺潰瘍,第3~4周形成白色瘢痕而愈合.
(5)氬離子凝固術:氬氣可通過離子化傳導由鎢絲電極產生的高頻電能,使組織發生凝固效應,近年來應用於內鏡治療,收到較好的療效.主要適用於廣基無蒂,直徑小於1.5cm者.經內鏡活檢孔插入氬離子凝固器導管,使導管頭端距離病灶上方0.3~0.5cm,啟動腳踏開關進行氬離子凝固治療,每次1~3s.
(6)冷凍法:將致冷氣體經特制導管通過內鏡活檢孔直接噴灑在息肉表面,或用特制的冷凍桿對病灶進行接觸冷凍,使組織壞死脫落.因此法對單個較大息肉難以1次性治愈,故目前少用.
(7)射頻法:射頻為一種200~750kHz的電磁波,進入病變組織後,局部產熱使其水分蒸發、幹燥而壞死達到治療目的.操作時控制射頻治療儀輸出功率為23~25W,工作時間為5~10s,將電極經內鏡活檢孔導入後,對病變進行治療.
(8)酒精註射法:內鏡下用無水酒精圍繞息肉基底部一圈作點式註射,每點0.5ml,見白色丘狀隆起為度.一般隻用於廣基息肉的治療.
2.抗Hp治療近年有研究表明,幽門螺桿菌(Hp)感染與增生性息肉的發生密切相關,Hp陽性的增生性息肉患者在成功根除Hp感染後,其中約40%病例息肉完全消退.因此,對於增生性息肉患者進行診斷和治療時應行Hp檢測,若陽性則應行根除Hp治療,然後根據息肉的消退情況再作相應的處理.
3.手術治療手術適應證為:
(1)大於2cm的無蒂或廣基型息肉.
(2)息肉進行性增大者.
(3)病檢為腺瘤性息肉伴異型增生、可疑癌變和癌變者.
(二)預後
胃息肉一般多為良性,無癥狀者勿需治療.增生息肉為非腫瘤性息肉,因為不會發生惡性病變,經內科對癥處理,效果較好.腺瘤性息肉癌變率可達30%~58.3%,活組織病理檢查確診即手術治療.
胃息肉 K31.701 饮食
胃息肉手術後為利於傷口的愈合及體力恢復,需攝取含高蛋白質和高維生素之食物,如:蛋、肉類、魚類、豆類、牛奶和水果、綠葉蔬菜等,也可在醫生指導下服用能全素.也就是說,食物的種類並不需特別的限制,不過,為瞭適應消化能力的減少,應在食物的量和質方面作適度的調整.胃息肉手術後的飲食護理大致有以下幾點需要註意,僅供參考,患者要據醫囑執行飲食.
胃息肉手術後的飲食註意事項一,術後禁食,腸蠕動恢復肛門排氣,拔除胃管後當天可少量飲水,每次4~5湯匙,2小時一次.如無不適反應,次日可給適量清流質飲食,50ml~80ml/次.
胃息肉手術後的飲食註意事項二,第3日給全量流質,每次100~150ml.每日6~7餐.飲食原則為:食物無刺激性,呈液性,少食多餐,每2~3小時進食一次,宜選不宜脹氣,不過甜的食物,如雞蛋湯、米湯、菜湯、藕粉等.餐後宜平臥20~30分鐘.若術後恢復正常,術後兩周後可進食低脂半流質飲食,如稀飯,面條、餛飩等,每日5~6餐,飲食原則:呈半流質狀,其蛋白質含量達到正常需要量,纖維含量極少,少量多餐.
胃息肉手術後的飲食註意事項三,患者出院後可進食軟飯.主食與配菜宜選營養豐富,易消化食物,忌食生冷、油煎,酸辣等刺激易脹氣食物,患者應細嚼慢咽,多食新鮮蔬菜水果,不吃高脂食物,醃制品,適量補充鐵劑和維生素,禁忌煙酒,飲食有規律,術後3~6個月後可逐漸據身體情況恢復到普通飲食.
患者飲食以自我感覺無不適,飲食內容以低渣、溫和、易消化為原則,少食多餐,並避免過甜、過咸、過濃飲食,如進食後出現惡心,腹脹等癥狀,應暫停進食.由最易消化的食物開始,將采漸進的方式,即由稀而濃,由液體到軟質至固體,讓胃逐漸習慣消化食物.通常手術後第十天起可給予流質飲食,諸如:濃湯、半熟蛋、肉松、魚松、蒸蛋或燉魚肉與稀飯.出院後可試吃軟質食物,約術後一個月可達到像平常人的飲食.
胃息肉 K31.701 并发症
合並糜爛或潰瘍者可有上消化道出血,多表現為糞潛血試驗陽性或黑便,嘔血少見,位於幽門部的帶蒂息肉,可脫入幽門管或十二指腸,而出現幽門梗阻的表現,息肉生長於賁門附近時可有吞咽困難.
1/2 1 2 下一页 尾页


















