肥大細胞增多癥
肥大細胞增多癥百科
肥大細胞增生癥(mastocytosis)又名色素性蕁麻疹,克隆研究和突變分析指出至少某些成人肥大細胞病例是由於肥大細胞腫瘤性增生所致,而兒童肥大細胞病則為細胞活素引發的增生.
肥大細胞增多癥
肥大細胞增多癥病因
該疾病目前病因不明,不過建議大傢在平時生活中註意一下個人生活問題.
肥大細胞增多癥
肥大細胞增多癥症状
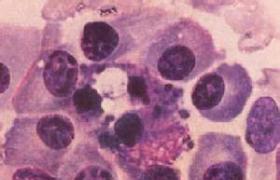
全身性肥大細胞增多癥病人有關節痛,骨痛和過敏樣癥狀,其他還有刺激H2組胺受體所致的癥狀(胃酸和粘液分泌增加),病人因此常有消化道潰瘍和慢性腹瀉問題,組織活檢可見組胺含量極高,與肥大細胞聚集程度相一致,全身性肥大細胞增多癥時,尿內組胺及其代謝產物含量也高,血漿內組胺可升高,有報道血漿內類胰蛋白酶,肝素,前列腺素D2(PGD2)濃度升高.
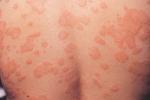
本病約1/2患者在生後6個月前發病,1/4發生於青春期前,皮膚損害包括斑疹,丘疹,結節,斑塊,水皰或大皰,偶見毛細血管擴張,瘀點或瘀斑,初起時類似蕁麻疹,但不消退,皮損持久存在,並逐漸呈鹿皮色或石板色,用力劃或摩擦皮膚時常發生風團和風團周圍紅斑(Darier征).
損害常稍高起,結節可為堅實性,散發或互相融合,表面呈淡褐色蠟樣外觀,臨床上1/3到1/2的患者的正常皮膚劃痕時皮膚繪紋癥陽性,服用組胺釋放劑如酒精,嗎啡或可待因或大面積摩擦後,由於組胺大量釋放可發生嚴重癥狀,如瘙癢,全身彌漫性潮紅,甚至虛脫,頭疼,心動過緩,低血壓,伴發疲困,食欲減退,腹瀉和關節疼.
本病在臨床上可分以下幾型:
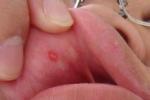
1.孤立性肥大細胞瘤出生時或生後第1周出現孤立性結節,旱丘疹或高起圓形或卵圓形斑塊,直徑可達20mm,表面光滑或稍呈疣狀(橘皮狀),損害上可見水腫,風團,水皰甚至大皰,有時亦有發生數個肥大細胞瘤者,大多數孤立性肥大細胞瘤在10歲前自然消退.
2.兒童型泛發性肥大細胞增生癥通常見於生後第1周,表現為玫瑰色瘙癢性風團狀輕度色素斑疹,丘疹或結節,損害為卵圓形或圓形直徑5~15mm小等,可互相融合,顏色淡黃到褐紅,疾病早期常見水皰或大皰形成,通常青春期前,皮損在數年內自然消退,但亦有持續到成人期者,本病有可能發生系統性損害,但發生惡性系統性疾病者極罕見.
3.成人型泛發性肥大細胞增生癥具有典型風團的淡褐色丘疹和結節最常見,播散發生於全身,特別是上臂,小腿和軀幹部.
4.假性黃色瘤性肥大細胞增生癥出生時出現大量直徑1~2cm的淡黃色結節,脾大,摩擦時出現紅斑而非風團,組織病理見致密肥大細胞浸潤.
5.彌漫性皮膚肥大細胞增生癥整個皮膚彌漫性受累增厚,由於肥大細胞浸潤,皮膚呈特殊橘色,皮膚浸潤呈生面團樣韌度,可見苔蘚化.
6.紅皮病性肥大細胞增生癥為泛發性紅皮病,皮膚呈粒面向外的皮革樣外觀,整個皮膚表面均可產生風團.
7.持久性發疹性斑狀毛細血管擴張(telangietasiamaculariseruptivaperstans)為持久性色素性無癥狀的斑狀發疹,旱淡紅色調,毛細血管擴張少見或不明顯,此型為良性病,大多數病例隻是美容問題,可發生骨損害和消化性潰瘍,可無Darier癥.
8.系統性肥大細胞增生癥肥大細胞增生不僅發生於皮膚,也可累及淋巴結,胃腸系統,骨骼,心臟,血液,肝和脾,本病經過呈進行性或保持靜止,皮損大多為結節型,骨損害通常無癥狀,X線檢查顯示放射線透亮區和放射線致密區,骨損害通常呈靜止性,罕見發生非進行性肥大細胞白血病,胃腸道可顯示特有的黏膜政變,常見腹痛,惡心和嘔吐,系統性肥大細胞增生癥最常發生於成人,但約有10%患幼年播散性的患者有系統性受累,也可由於繼發性高嗜酸性粒細胞綜合征而引起器官功能障礙,肥大細胞釋放大量組胺引起系統反應,包括潮紅,可能由於血漿中肝素增高而出現嘔吐,鼻出血,血便和瘀斑,亦可發生貧血,白細胞減少和血小板減少,凝血酶原時間增長,60%患者24h尿組胺增高,當大量肥大細胞浸潤多種器官破壞正常功能時可發生惡性肥大細胞病,罕見情況下,皮膚內臟型可致死亡,廣泛性系統浸潤也可引起死亡.
9.傢族性風團性色素沉著罕見,呈常染色體顯性遺傳.
根據色素增多的損害出現風團,人工皮膚劃痕癥及皮膚活檢,可以確定診斷,X線,骨髓檢查以及淋巴結等的穿刺活檢對確定有無系統病變有幫助,尿內組胺的測定亦有助於診斷,特別是對系統型者有價值.
此外,如果仔細觀察白血病性肥大細胞增生病的病變,可見其浸潤細胞不成熟,核大而多形,同時可見有絲分裂象,而異染顆粒則較少,這對分型診斷有一定幫助.
本病最可靠的診斷方法是用Giemsa染色,在肥大細胞內顯示異染顆粒,在斑疹損害,肥大細胞類似成纖維細胞,更要註意作特殊染色,以免漏診.
肥大細胞增多癥
肥大細胞增多癥检查
組織活檢可見組胺含量極高,與肥大細胞聚集程度相一致,全身性肥大細胞增多癥時,尿內組胺及其代謝產物含量也高,血漿內組胺可升高,有報道血漿內類胰蛋白酶,肝素,前列腺素D2(PGD2)濃度升高,所有皮膚損害的組織病理學表現為肥大細胞浸潤,隻是位置和數量不同,肥大細胞的特征為在細胞質內有異染性顆粒,常規染色時看不到此種顆粒,但用Giemsa或甲苯胺藍染色,則顆粒清晰可見.
肥大細胞增多癥骨髓象:肥大細胞;中性粒細胞,其它為幼紅細胞及淋巴細胞.
肥大細胞增多癥预防
一、預防
患部應避免摩擦和機械性刺激.
二、護理
預後:
1、良性肥大細胞增多癥:可有以下幾型:(1)泛發性肥大細胞增多癥(色素性蕁麻疹):本病經過緩慢,可多次發作.舊的損害消退後,經過一定間歇期後,又可繼發新的損害.(2)持久性發疹性斑狀毛細血管擴張(簡稱TMEP):(3)孤立性肥大細胞增多癥(肥大細胞瘤,又稱肥大細胞痣):至青春期可自愈.一般不伴發重要系統性損害.病程中不出現惡變.(4)彌漫性皮膚肥大細胞增多癥:病程緩慢,雖可自行消退,但預後不良.(5)紅皮病性肥大細胞增多癥:(6)系統性肥大細胞增多癥:約有l0%左右的幼年泛發性亦可出現系統性損害.良性肥大細胞增多癥除系統性及伴有內臟損害外,多數預後良好,一般健康不受影響.發生於幼兒者,至青春期常自愈.2、惡性肥大細胞網織細胞增多癥:預後嚴重,亦可在嬰兒期即死亡.
肥大細胞增多癥治疗
皮膚肥大細胞增多癥通常見於兒童或成人.單個的肥大細胞瘤可自然消退.色素性蕁麻疹在青春期到來前可完全消退或基本好轉.這些狀態很少發展為全身性肥大細胞增多癥.對瘙癢通常隻要用H1抗組胺藥治療即可(見上文蕁麻疹和血管性水腫).
全身性肥大細胞增多癥的癥狀需用H1抗組胺藥或H2抗組胺藥.由於認為前列腺素尤其是PGD2參與與肥大細胞有關的癥狀,故可小心一試阿司匹林療法;阿司匹林及其同類藥物在抑制前列腺素合成的同時,可使白三烯生成增加.如果胃腸道癥狀未能很好控制,應口服色甘酸鈉200mg,每日4次(2~12歲兒童100mg),每日4次(每日不超過40mg/kg).尚無使組織肥大細胞減少的有效治療方法.
(一)治療
1.可應用抗組胺劑和抗5-羥色胺劑如賽庚啶可減輕蕁麻疹瘙癢和發紅.
2.口服甲氧補骨脂素和UVA照射,可使大多數病例皮損消退,但停藥後常復發,但亦有報告1/4的病例療效持續達5年之久.
3.損害內註射曲安奈德(確炎舒松)或局部皮質類固醇激素封包,亦可使皮損消退,但停藥後即復發.
4.硝苯地平(硝苯吡啶,心痛定)10mg,3次/d,可使所有癥狀在24h內緩解.
5.口服色甘酸可控制系統性肥大細胞增多癥引起的腹瀉;色甘酸對胃腸癥狀更有效,對皮膚損害其抗組織作用亦較好.
(二)預後
本病的預後與病程很大程度上取決於本病發病年齡及其類型,在兒童發生單個損害的肥大細胞增生病者通常在數年內消退,一般10歲左右即自愈.也有持續到成年而不退的,而少數患者還可發生廣泛皮疹.幼兒發生的廣泛性色素性蕁麻疹預後最好,一半以上病例在少年時期皮疹自行消退,後來發病的預後稍差一些,成人則很少自退,但呈良性,僅極少數病例惡變.出現水皰並不影響預後.少數病人不論是嬰兒或兒童發病者均可發展為系統性病變,但僅極少數病例發生死亡.
肥大細胞增多癥饮食
肥大細胞增多癥食療方:
1.生薑桂枝粥:生薑10片,桂枝3克(研末),粳米50克,紅糖30克,煮稀粥食,每日1-2次.
2.防風蘇葉豬瘦肉湯:防風15克,蘇葉10克,白蘚皮15克,豬瘦肉30克,生薑5片.將前3味中藥用幹凈紗佈包裹和豬瘦肉生薑一起煮湯,熟時去藥包裹,飲湯吃豬瘦肉.
3.芋頭莖煲豬排骨:芋頭莖50克,豬排骨100克,將芋頭莖洗凈切塊,豬排骨洗凈切塊,同放砂鍋中加水適量文火煲熟食,每日2次.
4.冬瓜芥菜湯:冬瓜200克,芥菜30克,白菜根30克,芫荽5株,水煎,熟時加適量紅糖調勻,即可飲湯服用.
5.醋糖薑湯:醋半碗,紅糖100克,生薑30克,醋、紅糖與切成細絲的生薑同放人砂鍋內煮沸10分鐘,去渣,每服1小杯,加溫水和服,每日2-3次.
6.歸芪防風豬瘦肉湯:當歸20克,黃芪20克,防風10克,豬瘦肉60克,將前3味中藥用幹凈紗佈包裹,與豬瘦肉一起燉熟,飲湯食豬瘦肉.
肥大細胞增多癥患者飲食
1、多吃新鮮蔬果或是服用維他命C與B群,或是B群中的B6.
2、多吃堿性食物如:葡萄、綠茶、海帶、蕃茄、芝麻、黃瓜、胡蘿卜、香蕉、綠豆、意仁等.
3、盡量避免食用堅硬或油炸的食品.
4、忌食辛辣刺激性食物.
肥大細胞增多癥并发症
本病常見的並發癥是消化道潰瘍和慢性腹瀉.
1/2 1 2 下一页 尾页


















