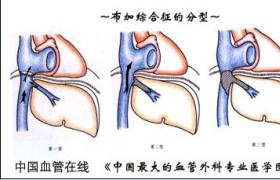
佈加綜合征
佈加綜合征百科
佈加綜合征由各種原因所致肝靜脈和其開口以上段下腔靜脈阻塞性病變引起的常伴有下腔靜脈高壓為特點的一種肝後門脈高壓癥.急性期病人有發熱、右上腹痛、迅速出現大量腹腔積液、黃疸、肝大,肝區有觸痛,少尿.本病以青年男性多見,男女之比約為(1.2~2):1,年齡在2.5~75歲,以20~40歲為多見.

佈加綜合征
佈加綜合征病因
主要包括:①天性大血管畸形;②高凝和高粘狀態;③毒素;④腔內非血栓性阻塞;⑤外源性壓迫;⑥血管壁病變;⑦橫膈因素;⑧腹部創傷等.
佈加綜合征
佈加綜合征症状
單純肝靜脈血栓形成急性期病人有發熱、右上腹痛、迅速出現大量腹腔積液、黃疸、肝大,肝區有觸痛,少尿.數日或數周內可以因循環衰竭、肝功能衰竭或消化道出血死亡.單純肝靜脈血栓形成非急性期的表現是門靜脈高壓,肝脾大,頑固性腹腔積液,食管靜脈曲張破裂出血.單純下腔靜脈阻塞,則有胸腹壁及背部淺表靜脈曲張(靜脈血流由下而上)及下肢靜脈曲張、浮腫、色素沉著和潰瘍.因肝靜脈和下腔靜脈阻塞,心臟回血減少,病人可有氣促.依血管受累多少、受累程度和阻塞病變的性質和狀態等而殊不相同.可分為急性型、亞急性型和慢性型.
1.急性型
多為肝靜脈完全阻塞而引起,阻塞病變多為血栓形成.多始於肝靜脈出口部,血栓可急劇繁衍到下腔靜脈.起病急驟,突發上腹部脹痛,伴惡心、嘔吐、腹脹、腹瀉,酷似暴發型肝炎,肝臟進行性腫大,壓痛,多伴有黃疸、脾大,腹腔積液迅速增長,同時可有胸腔積液.暴發性者可迅速出現肝性腦病,黃疸進行性加重,出現少尿或無尿,可並發彌漫性血管內凝血(DIC)、多器官功能衰竭(MOSF)、自發性細菌性腹膜炎、(SBF)等,多數在數日或數周內可以因循環衰竭(休克)、肝功能衰竭或消化道出血而迅速死亡.
2.亞急性型
多為肝靜脈和下腔靜脈同時或相繼受累,頑固性腹腔積液、肝臟腫大和下肢水腫多同時存在,繼而出現腹壁、腰背部及胸部淺表靜脈曲張,其血流方向向上,為佈加綜合征區別於其他疾病的重要特征.黃疸和肝脾腫大僅見於1/3的病人,且多為輕或中度.不少病例腹腔積液形成急劇而持久,腹壓升高,膈肌上抬,嚴重者可出現腹腔間隔室綜合征(ACS),引起全身性生理紊亂.出現少尿和無尿.胸腔容積及肺順應性下降,心排出量減少,肺血管阻力增加,出現低氧血癥和酸中毒.
3.慢性型
病程可長達數年以上,多見於隔膜型阻塞的病人,病情多較輕,但多有引人註目的體征,如胸腹壁粗大的蜿蜒的怒張靜脈,色素沉著見於足靴區,有的出現慢性潰瘍.雖可有不同程度的腹腔積液,但多數趨於相對穩定.尚可有頸靜脈怒張,精索靜脈曲張,巨大的腹股溝疝、臍疝、痔核等.
晚期病人由於營養不良、蛋白丟失、腹腔積液增多、消瘦,可出現典型的"蜘蛛人"體態.
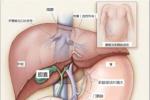
佈加綜合征
佈加綜合征检查
1.實驗室檢查
血液學檢查,急性期病例可有血細胞比容和血紅蛋白增高等多血征表現,血常規檢查可有白細胞計數增高,但不具特征性.慢性型的晚期病例,若有上消化道出血或脾大、脾功能亢進者,可有貧血或血小板、白細胞計數減少.肝功檢查,急性型者可有血清膽紅素增加,ALT、AST、ALP升高,凝血酶原時間延長和血清白蛋白減少,慢性型病例,肝功能檢查多無明顯變化.腹腔積液檢查,若不伴有自發性細菌性腹膜炎,蛋白濃度常低於30g/L,細胞數亦不顯示增加.免疫學檢查,血清IgA、lgM、IgG、IgE和C3等無明顯特征性變化.
2.B超檢查
腹部B超可對多數病例做出初步正確診斷,其符合率可達95%以上.可在膈面頂部、第二肝門處探測肝靜脈及下腔靜脈阻塞的部位和長度以確定是否隔膜型.急性佈加綜合征時肝臟腫大和腹腔積液多是突出的表現.多普勒超聲對具有很高的診斷價值.因此,腹部超聲探查是佈加綜合征首選的、有價值的、非創傷性檢查.
3.肝靜脈、下腔靜脈、門靜脈及動脈造影
血管造影是確立B-CS診斷的最有價值的方法,常用的造影有以下幾種:①下腔靜脈造影及測壓;②經皮肝穿肝靜脈造影(PTHV);③經皮脾穿刺門靜脈造影(PTSP);④動脈造影.
4.CT掃描
在佈加綜合征急性期,CT平掃可見肝臟呈彌漫性低密度腫大且伴有大量腹水.CT掃描的特異性表現是下腔靜脈肝後段及主肝靜脈內出現高度衰退的充盈缺損(60~70Hu).增強掃描對Budd-Chiari綜合征的診斷具有重要意義.
5.磁共振(MRI)
佈加綜合征時,MRI可顯示肝實質的低強度信號,提示肝臟淤血,組織內自由水增加,MRI可清晰顯示肝靜脈和下腔靜脈的開放狀態,甚至可將血管內的新鮮血栓與機化血栓或瘤栓區分開來;MRI還可顯示肝內側支循環呈現的蛛網樣變化,同時對肝外側支循環亦可顯示.
6.肝臟核素掃描
肝臟尾葉的靜脈血由肝短靜脈直接回流至下腔靜脈.單純肝靜脈阻塞時肝短靜脈通暢,同位素掃描檢查可見肝區放射性稀疏,而尾葉放射性密集.核素掃描對佈加綜合征的診斷不具特異性,僅部分病例於尾狀葉放射性吸收相對增加,在鑒別海綿狀肝血管瘤時有重要參考價值.
7.內鏡檢查
胃鏡對佈加綜合征的診斷幫助不大.但在慢性病例,特別是對曾有消化道出血者,可進一步瞭解出血原因、部位;對可疑的或鑒別困難的病例,直視下取活檢,更可明確診斷.腹腔鏡下活檢有更安全、可靠的優點.
8.肝穿刺活組織檢查
單純肝靜脈血栓形成急性期,肝小葉中央靜脈、肝竇和淋巴管擴張,肝竇鬱血,肝彌漫性出血.血細胞從肝竇漏入竇周間隙,與肝板的細胞混在一起.中央靜脈周圍有肝細胞壞死.隔一段時間,肝板細胞被紅血細胞替代.晚期肝小葉中央區壞死的肝細胞被纖維組織替代,形成肝硬化,其餘部位肝細胞再生,肝靜脈和肝竇均擴張.
佈加綜合征预防
佈加綜合征治疗
1.介入手術治療
佈加綜合征首選介入手術治療,創傷小,效果好.下腔靜脈或肝靜脈合並血栓者,可先插管溶栓治療,待血栓完全溶解後可行球囊擴張治療,將狹窄段血管擴開.球囊擴張效果差者可行肝靜脈和或下腔靜脈支架置入治療.
2.內科治療
內科治療包括低鹽飲食、利尿、營養支持、自體腹腔積液回輸等.對於起病1周內單純血栓形成的急性期患者,可以用抗凝劑治療,但大多數病例於血栓形成後幾周或幾個月才獲確診.對於大多數病例,保守治療雖可以贏得側支循環形成的時間,但患者最後仍需手術治療.佈加綜合征患者,特別是晚期患者,常有頑固性腹腔積液、嚴重營養不良.作為手術前的支持療法,內科治療可以改善患者全身情況,減少手術死亡率,有利於患者術後康復.
3.外科治療
(1)隔膜撕裂術經右心房隔膜撕裂術:方法是經右前第4肋外胸切口或經胸骨切口進入胸腔,於右膈神經前縱行切開心包.
(2)下腔靜脈-右心房分流術.
(3)腸系膜上靜脈-右心房分流術.
(4)根治性手術根治手術雖然直接去除瞭原發病灶,但在同時伴有下腔靜脈炎癥的病例中仍有復發的可能.
佈加綜合征饮食
佈加綜合征并发症
1、心功能不全:為本癥術後常見的並發癥.主要是由於術前血液淤帶在身體的下半部,回心血量明顯減少,心臟縮小,心輸出量減少,甚至輕微活動即可引起心慌、氣短等心功能不良癥狀.肝靜脈和/或下腔靜脈梗阻解除後,回心血量突然增加,加得瞭原本功能不良的心臟負擔,發生心力衰竭.為防止心力衰竭,在下腔靜脈梗阻解除後,立即給予強心、利尿處理,包括西地蘭0.4mg, 速尿40~100mg,靜脈註射,將有助於減少心力衰竭的發生.
2、腹水或乳糜腹:手術前因下腔靜脈回流受阻,有肝靜脈血無出路的情況下,血漿則流入肝淋巴間隙,導致超負荷的肝淋巴液通過肝纖維囊漏出進入腹腔,成為頑固的、難以消退的腹水,少數病人因高壓擴張的淋巴管破裂而形成乳糜腹.術中更易損傷擴張的淋巴管而致乳糜腹.若無乳糜池損傷,原有的腹水或乳糜腹術後可逐漸自行消退.若有乳糜池損傷,可通過靜脈營養,經非手術治療後可逐漸閉合.
3、血胸:與開胸手術有直接關系,多為術中止血不徹底、吻合口瘺、胸腔閉式引流置放不當或術後抗凝治療所致.少量血胸可嚴密觀察,若出血量較大,應及時開胸止血,行胸腔閉式引流.若因抗凝治療所致,應註意各有關的監測指標,及時調整抗凝藥物及劑量.
4、肝性腦病:為門靜脈-右心房或腸系膜上靜脈-右心房轉流術後,未經肝臟處理的門靜脈血直接入心後所致,本並發癥的發生率與吻合口的大小有直接關系,詳見本章第七節.叭佈加氏綜合征癥例的肝功能常較肝硬變病例為好,致腸-房轉流後發生肝性腦病的比例並不高(<15%),且在註意飲食後,多可防止發作.
5、其他:包括縱隔積水、肺膿腫、乳糜胸等,均較少見,發生後經對癥處理後,多能治愈.
1/2 1 2 下一页 尾页























