類鼻疽
類鼻疽百科
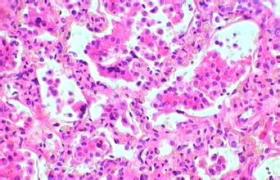
類鼻疽(melioidosis)是由類鼻疽伯克霍爾德菌所致的地方性傳染病,流行於東南亞和澳大利亞北部等熱帶地區.類鼻疽桿菌是一種腐物寄生菌,人接觸污染的土壤或水,通過直接接觸、呼吸道、消化道以及吸血昆蟲叮咬等感染發病.本病臨床表現復雜,臨床常見有多種表現類型.有急性敗血癥者常伴多處化膿性損害,慢性者類似空洞型肺結核表現.如不及時治療,改病死率甚高.

類鼻疽
類鼻疽病因
一、病因
發病原因
人接觸污染的土壤,糞便,尿液或水,通過直接接觸、呼吸道、消化道以及吸血昆蟲叮咬等感染發病.人與人之間未見相互傳染.類鼻疽桿菌在污染的土壤或水中生存能力較強,可存活1年以上.在自來水中也可存活28~44天.桿菌在其中是一種常居菌,在外環境中生長,不需要任何動物作為它的貯存宿主.以下幾種情況均可感染:
1、經皮膚傷口感染:直接接觸污染的土壤,糞便,尿液或水,是主要傳播途徑
2、經呼吸道感染:吸入含有病原菌的塵土或氣溶膠.
3、經消化道感染:被病原菌污染的食物,
4、經吸血蚊蟲叮咬感染:本桿菌能在印度客蚤和埃及伊蚊的消化道內繁殖,並保持傳染性達50天之久.
病原體
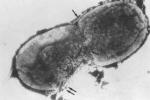
類鼻疽桿菌是一種腐物寄生菌,為革蘭氏染色陰性,需氧性球狀桿菌.流行於東南亞和澳大利亞北部等熱帶地區.
類鼻疽桿菌具有幾種毒力:一為不耐熱的外毒素,包括壞死性毒素與致死性毒素;二為耐熱的內毒素及幾種組織溶解酶,這些毒力在發病中的真正作用尚不明.
類鼻疽桿菌有兩種主要抗原,一為特異性耐熱多糖抗原,另一為與鼻疽桿菌相同的不耐熱蛋白質共同抗原;其次還有鞭毛抗原.
類鼻疽
類鼻疽症状
一、癥狀
潛伏期
一般為3~5天,“潛伏型類鼻疽"在感染後數月、數年,甚至長達20年後發病.
臨床表現:
1、隱匿型:無任何癥狀,偶然在血清學檢查或X線時發現感染病癥.在流行區成年男性健康人群中陽性率約為6%~20%.
2、急性型最嚴重類型,約占60%.是由於破損的皮膚感染瞭病菌,形成皮膚結節,並發淋巴炎.患者常有發熱,寒戰,全身不適同時出現肺、肝、脾及淋巴結炎癥與膿腫形成的癥狀和體征.特別以肺膿腫最為多見,其他尚有腹痛、腹瀉、黃疸、肝脾腫大及皮膚膿皰等.可迅速發展為急性敗血癥.當菌血癥僅累及單個器官時,可發生非彌散性膿毒性感染.預後差,病情發展迅速,常不及治療而死亡.
3、亞急性型病程數星期至數月.多數是急性感染消退後而形成多處化膿性病灶的癥狀與體征.糖尿病、腎病、結核病、吸毒或酗酒者,這些消耗性疾病也能使亞臨床型感染者轉為敗血型.臨床癥狀不明顯,潛伏期長,血清中可測出特異性抗體.除瞭糖尿病等誘因存在時,亞臨床型患者一般不會發展為顯性類鼻疽.
4、慢性型病程達數年.部分患者在急性期過後發生繼發性化膿性病灶,潰破後造成瘺管,長期不愈.成為慢性型.典型病例以肺上葉空洞性病變(肺化膿癥)為主,常被臨床誤診為肺結核病.病人逐漸消瘦衰弱.
本病的分佈有較嚴格的地區性,患者大多有接觸受染史,對於任何不能解釋的化膿性疾病(特別是空洞性肺部疾患)或發熱性疾病,都應考慮有類鼻疽的可能.
類鼻疽
類鼻疽检查
當懷疑可能為本病時,必須進行間接血凝,補體結合,放射免疫等血清學試驗,最後確診還需要進行細菌學分離或PCR(聚合酶鏈式反應)檢測.
1.血象大多有貧血,急性期白細胞總數增加,以中性粒細胞增加為主.
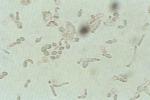
2.病原學檢查取患者的血液,痰,腦脊液,尿,糞便,局部病灶及膿性滲出物作細菌培養或動物接種,以分離類鼻疽桿菌,未污染的臨床標本可直接接種於營養瓊脂或營養肉湯,37℃培養24~48h,可獲純培養陽性結果,血培養在未使用抗菌藥物者,血與培養基的比例為1∶4;若已應用抗菌藥物者其比例為1∶10,已污染的標本需改用選擇培養基,常用麥康凱培養基的基礎上按每10ml加入多黏菌素2mg,對培養所獲疑似菌苔用生理鹽水稀釋成5000個/ml細菌左右,取0.5m1菌液註射人幼齡雄性地鼠(或體重200~250g豚鼠)腹腔,動物死亡後剖視,如見到睪丸紅腫,化膿,潰爛,陰囊穿刺有白色於酪樣滲出液,即為Straus反應陽性,必要時對滲出液或膿汁再作細菌培養分離,進一步證實.
3.血清學檢查對本病的診斷有較大價值,常用有以下四種方法.
(1)間接血凝試驗:國內外均以效價1∶40以上為診斷的臨界值,但由於疫區本底較高,血凝抗體出現較晚等缺點,因而臨床實用性較差,隻能作為流行病學調查應用,近來將類鼻疽桿菌的外毒素連接於細胞,測其外毒素抗體作為現癥感染的標志,提高此試驗的臨床價值.
(2)補體結合試驗:要求效價在1∶8以上才有診斷意義,雖然補結抗體出現較早,並可保持2年以上,其敏感性優於血凝試驗,但特異性較差,交叉反應較高,實用價值不大.
(3)酶聯免疫試驗:Dharakul在包被抗原方面作瞭改進,使用DNA片段分子量為30×103,19×103,作抗原和抗抗原IgG和IgM等單克隆方面的提純,其診斷有效率為85%以下,誤診率和漏診率均在15%,國內陳光遠等對此又作瞭改進,采用2000bp特異抗原作間接ELISA包被抗原的研究,結果其診斷有效率提高到98%,漏診率為3.9%,誤診率僅為1%,並認為以前後2次抗體呈4倍以上升高者為現癥感染,下降者為既往感染.
(4)PCR技術:采用22bp寡核苷酸引物擴增出178bp的DNA產物,可以檢測到1ml全血中含10個菌的水平,其他尚有瓊脂免疫擴散試驗和熒光抗體技術檢查等方法,目前較少應用.
4.胸部X線或CT檢查可示肺炎,肺化膿癥(空洞),化膿性胸膜炎等征象.
類鼻疽预防
目前尚無可應用的疫苗,對可能發生類鼻疽病的地區,如廣東,廣西,海南等地,可抽取一定數量死水水樣,土壤樣品以及可疑豬,牛,羊隻進行血清及細菌學檢測,查清疫源地分佈,對可疑疫區在臺風大雨過後進行終末消毒,對疫區內的豬,羊開展檢疫,勿使感染動物外運到非流行區,造成感染擴散,對豬,牛,羊肉檢驗也應列入類鼻疽病檢疫項目,在疫區可疑塵土,污水地方工作或生活要註意個人防護,主要防止污染類鼻疽桿菌的水和土壤經皮膚,黏膜感染,患者及病畜的排泄物和膿性滲出物應徹底消毒,接觸患者及病畜時應註意個人防護,接觸後應作皮膚消毒,對可疑受染者應進行醫學觀察2周,從疫源地進口的動物應予以嚴格疫,變態反應檢查可適用於馬屬動物檢疫重要措施,即采用粗制類鼻疽菌素經親和層析法提純制品,給動物點眼後分泌膿性眼眵者,判為陽性反應.
類鼻疽治疗
一、西醫
治療
急性敗血型
對敗血型病例,抗生素不能作為主要藥物,推薦第三代頭孢菌素中頭孢他啶(2~4g/d)作為首選藥物或聯合其他廣譜青黴素類藥物或磺胺甲噁唑/甲氧芐啶(復方磺胺甲噁唑)等.
對本病治療,國內推薦前三種抗生素較為妥當,即亞胺培南/西司他丁鈉(成人1~2g/d)靜脈滴註;替卡西林/克拉維酸鉀(成人3.2g,3~6次/d)靜脈註射或靜脈滴註;阿莫西林(amoxicillin,成人500~1000mg,3~4次/d)口服或阿莫西林/克拉維酸鉀(奧格門汀)(成人375~750mg)口服或1.2g,3~4次/d靜脈註射或靜脈滴註.上述藥物療程一般需30~90天,
亞急性型或慢性型
抗菌藥物劑量是急性期的半量,但給藥時間要更長些,並應根據抗菌藥物的副作用,適當加以調整.
有膿腫者宜作外科切開引流,對內科治療無效的慢性病例,可采用手術切除病變組織或器官.
臨床上常用的青黴素、鏈黴素、氯黴素、四環素、慶大黴素等抗生素.但近來發現類鼻疽桿菌有較強的耐藥性,因而對敗血型病例不能作為主要藥物.
預後
未作治療的急性敗血型類鼻疽,病死率在90%以上
及時治療的或是治療采取措施得當的,病死率已下降到30%左右.
亞急性型或慢性型類,治療後可下降至10%或更低.
類鼻疽饮食
1、飲食上應註意清淡,多以菜粥、面條湯等容易消化吸收的食物為佳.
2、可多食新鮮的水果和蔬菜,以保證維生素的攝入量.
3、給予流質或半流質的食物,如各種粥類、米湯等.
類鼻疽并发症
亞急性型常見有肺膿腫,膿胸及肺部炎癥,其次為心包積液,骨髓炎,脾膿腫,肝膿腫,前列腺炎及皮下或軟組織膿腫等,也可發生多發性慢性膿腫,如皮下、關節、骨、心臟、腦、腹腔內臟,前列腺等化膿性感染,偶可發生敗血癥並於早期死亡.
2/2 首页 上一页 1 2


















