腎移植
腎移植百科
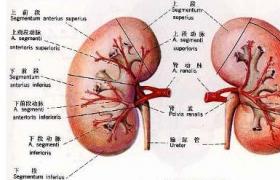
腎移植是將健康者的腎臟移植給有腎臟病變並喪失腎臟功能的患者,是治療慢性腎功能衰竭的一項有效手段.腎移植因其供腎來源不同分為自體腎移植、同種腎移植和異種腎移植,習慣把同種腎移植簡稱為腎移植.其他兩種腎移置則冠以“自體"或“異種"腎移植以資區別.
腎移植
腎移植病因
病因:
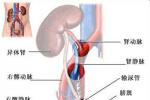
各種慢性腎臟疾病如果發展到尿毒癥期,藥物治療無效,隻有透析治療或腎移植手術才能挽救生命,透析僅能清除體內產生的部分毒素,長期透析可引起一系列並發癥,且長期不能脫離醫院,生活質量較常人差之甚遠,而腎移植是為病人植入一個健康的腎臟,術後可以徹底糾正尿毒癥和終末期腎病的全身並發癥,可以重返社會,生活質量與常人無異,這是每一位尿毒癥病人所向往的,而且長期費用要比透析少.
腎移植
腎移植症状
腎移植的癥狀
蛋白尿高血壓免疫損害少尿腎間質水腫腎小管壞死無尿血尿
急性排異反應:急性排異反應的診斷有時十分困難,難以與其它情況鑒別,尤其存在感染時,其治療原則截然不同,必須及時鑒別.
急性發病,腎小管壞死手術後早期發生無尿或少尿,多與腎缺血有關,如供腎熱缺血時間長,灌註不當,保存時間過久;或由尿路造影或血管造影所致,常需腎活組織檢查以鑒別,表現為腎間質水腫,局限性缺血,廣泛腎小管變性壞死.
慢性排異反應:發生於術後6月~1年以後,系持久的體液免疫和細胞免疫之後果,可兼有兩種免疫之特征,常以前者為主,多因術後早期排異反應治療不徹底,或反復發生急性排異反應所致,常為隱匿性.
臨床表現為進展緩慢的高血壓,蛋白尿,移植腎進行性縮小,功能減退,血尿,少尿,血肌酐,尿素氮升高,內生肌酐清除率降低,血色素降低.
腎移植
腎移植检查
腎移植檢查項目
白細胞抗原(HLA)淋巴細胞毒試驗尿常規尿素氮膀胱鏡血管造影胃鏡
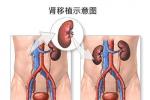
由於移植腎供體和腎移植受體間存在著抗原的差別,是腎移植後排斥反應發生的基礎,排斥反應的發生直接影響著移植腎的存活,在人類與移植有關的主要有紅細胞ABO血型抗原系統和人類白細胞抗原系統(簡稱HLA),為瞭避免或減少腎移植後發生排斥反應的可能,取得腎移植的成功和使移植腎長期存活,腎移植前必須進行包括有血型,淋巴細胞毒試驗,人類白細胞抗原(HLA)系統和選擇性進行群體反應性抗體(PRA)檢查等多種配型.
詢問病史及全面體檢.
配型實驗.
血型.
人群體抗體反應試驗(PRA).
分型.
交叉配合試驗(淋巴毒試驗).
實驗室檢查
血常規,出凝血時間,凝血酶原時間/部分凝血酶原時間;
血生化常規檢查,肝腎功能,血糖,血脂.
乙肝病毒(HBV),丙肝病毒(HCV),巨細胞病毒(CMV),人類免疫缺陷性病毒(HIV),血漿快速反應素試驗(梅毒).
尿常規,尿培養.
大便常規,潛血試驗.
影像學檢查
胸部X光片,腹部B超,胃腸鋇餐檢查(必要時胃鏡檢查).
心電圖.
腎臟特殊檢查.
腹部平片+靜脈腎盂造影,核素腎圖,螺旋CT腎臟血管造影.
腎移植预防
1、多註意飲食,補充營養,使營養充分,以提高自身免疫力.
2、定期復查環孢素等抗排異藥在血液中的濃度,並根據血藥濃度來調節用藥量.如果用量過大,可造成免疫功能過度破壞,容易發生感染;而用量過小,又容易發生排異反應.
3、盡量不去公共場所活動,不要接觸太多的人.
4、註意飲食衛生,避免不新鮮和生冷的食品.
5、註意保暖,避免受涼感冒.如有感冒,可服用清熱解毒口服液、雙黃連口服液等藥物.
腎移植治疗
當今腎移植術後抗排斥治療的新的高效的免疫抑制劑不斷出現,而抗排斥治療中的輔助用藥,也引起瞭越來越多的關註.合理應用輔助藥物,有助於患者減輕經濟負擔,減輕免疫抑制劑的毒副作用,保護和改善腎功能.腎移植的抗排異治療就是免疫抑制治療.適用於除同卵孿生者外的任何腎移植病人.
常見藥物有:
硫唑嘌呤:是應用最廣的抑制器官移植排異反應的藥物.用法為:術前晚口服200mg,術日晨繼服100mg,術後1-2天禁食,故不用硫唑嘌呤,術後第三日起每日口服50mg,維持直至停用環孢黴素A,然後逐步改為每天每千克體重2mg.肝功能減退或移植腎功能減退時應減量,最低維持劑量為每天每千克體重0.5-1.0mg.
腎上腺皮質激素:常用強的松.一般主張在移植當天開始給藥.通常是先用較大劑量,約每日每千克體重1~2mg,以後逐漸減少,直至每日10~20mg的維持量.必要時可采用甲醛強的松龍沖擊療法.
環磷酰胺:治療急性排異反應可采用環磷酰胺沖擊療法,每天200~400mg靜脈點滴,持續2~3天.小劑量時可預防慢性排斥反應,每日50~75mg口服.
環孢黴素A:80年代初,由於環孢素A的問世,使腎移植的存活率出現瞭劃時代的進展.由於環孢黴素A免疫抑制作用強且副作用比強的松、硫唑嘌嶺少,因此已成為腎移植術後首選的抗排異藥物.美國Kahan教授提出聯合用藥方案,即硫唑嘌呤每天每千克體重2mg,強的松每天10mg,環孢黴素A每天每千克體重2-3.5mg.我國對環孢黴素A的用法有2種:
①手術日服環孢黴素A每天每千克體重10~14mg,術後2~3天靜點每天每千克體重4~5mg,再改口服每天每千克體重10~14mg.兩周後開始減量,每月每千克體重減2mg,至3月後改維持量,每天每千克體重3-5mg;
②對供腎質量好,且配型滿意者,從術後第3天開始用環孢黴素A,劑量為每天每千克體重8-10mg;逐漸減量直至每日每千克體重4mg作維持治療.
由於環孢黴素A具有腎毒性,它可以導致:
①移植腎少尿期延長,腎功能恢復延緩.
②急性腎中毒,表現為移植腎功能恢復後又出現尿量減少,血肌酐升高,內生肌酐清除率下降.
③慢性腎中毒,長期應用環孢黴素A後,腎功能逐漸減退,嚴重者可導致慢性腎功能衰竭,常伴有重度高血壓,腎穿刺活檢可見血管硬化、腎小管空泡形成和腎間質纖維化.此外,該藥可引起多毛及肝中毒等副作用.因此,在用藥過程中應定期監測血藥濃度,根據血藥濃度使用環孢黴素A有利於提高療效,減少毒性反應.
其他抗排異反應的藥物:有抗淋巴細胞球蛋白、單克隆抗T細胞抗體、FK506等.價格昂貴,適用於移植腎功能延遲恢復及高危的腎移植患者.持續應用免疫抑制劑是移植腎長期存活的必要條件.腎移植病人千萬不可擅自停藥,並應定期到醫院復診檢查,向醫生匯報病情及服藥情況.
另外:羥苯磺酸鈣、阿魏酸哌嗪、磷酸川芎嗪、丹參片、穿心蓮片、藻酸雙酯鈉、潘生丁、阿斯匹林等,可以改善微循環,從而保護和改善移植腎功能.維生素C、復合維生素B等,是腎移植術後的常用藥物.百令膠囊與環孢素合用,能減少其毒性作用.據研究能減少環孢素腎毒性的還有:某些鈣拮抗劑、魚油、別嘌呤醇、己酮可可堿、羅格列酮、神農33註射液、大黃、復方丹參註射液、茶多酚、薑黃素、漢防己甲素、洛沙坦、秋水仙堿等.
腎移植饮食
1、手術後早期及恢復期(術後一個月內)的飲食:這時需要攝取足夠的蛋白質及熱量以維持正氮平衡,促進傷口愈合,降低感染的危險.腸蠕動恢復後,可進流質飲食,如:米湯、藕粉、蛋花湯等.但不要過早飲牛奶,避免引起腹脹.繼而可改為半流質飲食,如:湯面條、雞蛋羹、黑魚湯等,並逐漸過渡到普食.
2、傢庭康復期的飲食:這時離開醫護人員的密切監護,加之食欲明顯增加,體重增加較快,這時就需要制定長期飲食管理目標.
3、水:每天飲水量應在2000ml以上.
4、鹽:手術後早期應低鹽飲食,一般每天鹽的攝入3~4克.半年後每天少於6克.
5、碳水化合物:包括米飯及面食.每天攝入量為300克左右.
6、蛋白質:體重60公斤的成年人每天攝入量為100~150克,主要食用牛奶、雞蛋、瘦肉、黑魚、鯉魚、鯽魚等.
7、脂肪:不食油炸食品,限制高膽固醇食物,如動物內臟、蛋黃、蟹黃、魚子、豬蹄、肉皮、雞皮等的攝入.推薦食用植物油、雞油、魚肉等.
8、鈣:可間歇進食含鈣豐富的牛奶、排骨等.熬骨頭湯時可適當加點醋,這樣可增加鈣的溶解吸收.
9、禁食用提高免疫功能的食物及保健品:如白木耳、黑木耳、香菇、紅棗、蜂王漿、人參、黃芪、黨參、太子參、保齡參、西洋參、豬苓多糖、靈芝等.
10、註意飲食衛生:由於免疫功能低下,故選擇食物一定要新鮮,質量好,忌用腐敗變質的食品.
腎移植并发症
有些病人發生不可逆的慢性移植物排斥,其他後期並發癥包括藥物毒性,潛在的腎疾病再發,強的松副作用及感染,再者,同種腎移植病人的惡性腫瘤發生率有所增加,發生上皮癌的危險性較正常人大10~15倍,淋巴瘤的危險性大約30倍左右,腫瘤的處理與對非免疫抑制性病人的癌癥相同,治療鱗狀上皮癌一般不需減少或停用免疫抑制劑,但處理進展較快的腫瘤和淋巴瘤則主張暫停免疫抑制劑,近年來在移植物受者,EB病毒有關的B細胞淋巴瘤十分多見,雖然已假定各種腫瘤都與應用環孢菌素和ALG或OKT3有關,而更像的是與采用更有效的免疫抑制劑過度抑制免疫相符合.
1/2 1 2 下一页 尾页


















