結腸阿米巴
結腸阿米巴百科
結腸阿米巴病(amoebacoli)是由溶組織阿米巴原蟲侵入結腸腸壁引起的急性或慢性炎性病變,主要病變部位為結腸,最多發生於盲腸,其次為升結腸,直腸、乙狀結腸、闌尾,回腸或其他部位的腸道.嚴重者大腸全部及小腸下段均可受累.

結腸阿米巴
結腸阿米巴病因
(一)發病原因
(1)傳染源
主要傳染源為糞便中持續排出包囊的人群,包括慢性病人、恢復期及無癥狀包囊攜帶者.因為包囊對外環境抵抗力強,在糞便中可存活5周,如污染水和食品,會傳播本病.急性期病人常排出大量滋養體,但在外界環境中迅速死亡,故急性期病人不被列入主要傳染源.人是溶組織阿米巴的主要宿主和貯存宿主.猿類、豬、犬、鼠等雖均可自然感染溶組織內阿米巴、但其作用的傳染源意義不大.
(2)傳染途徑
一般認為阿米巴包囊污染事物和水,經口感染是主要傳播途徑.水源污染引起地方性流行.生食污染包囊的瓜果蔬菜亦可致病.蒼蠅、蟑螂也可起傳播作用.男性同性戀中偶可由口-陰部接觸受感染.
(3)人群易感性
人群普遍易感.性別無差異,嬰兒與兒童發病機會相對較少.營養不良、免疫低下及接受免疫抑制劑治療者,發病機會多.人群感染後抗體滴度雖高,但不具保護作用,故重復感染較多見.
(4)流行特征
分佈遍及全球,以熱帶與亞熱帶地區為高發,感染率高低與衛生情況及生活習慣有關.少數不發達國傢居民,感染率估計達50%.在世界分為內平均感染率約10%,我國近年來急性阿米巴痢疾和肝膿腫病例以少見,僅個別地區仍也病例散發.
(二)發病機制
溶組織內阿米巴大滋養體,侵襲腸壁引起阿米巴病,常見的部位在盲腸,其次為直腸,乙狀結腸和闌尾,橫結腸和降結腸少見,有時可累及大腸全部或一部分回腸,顯微鏡下其主要病變為組織壞死,可見淋巴細胞及少量中性粒細胞浸潤,若細菌感染嚴重,可呈急性彌漫性炎癥改變,大量炎性細胞浸潤,黏膜水腫,壞死,病損部位可見多個阿米巴滋養體,大多聚集在潰瘍的邊緣部位.
1.急性期腸黏膜遭到破壞,產生糜爛和淺表潰瘍,如病變繼續進展,累及黏膜下層,則形成典型的口小底大的燒瓶樣潰瘍,腔內充滿棕黃色壞死物質,內含溶解的細胞碎片,黏液和滋養體,內容物排出時即產生臨床上的痢疾樣大便,與細菌性痢疾的病變不同的是潰瘍間的黏膜大多完整,由於腸壁組織較疏松,阿米巴繼續向黏膜下層進展,原蟲順腸長軸向兩側擴展,使大量組織溶解而形成許多瘺管相通的蜂窩狀區域,病灶周圍炎性反應甚多,一般僅有淋巴細胞和少許漿細胞的浸潤,如有繼發細菌感染則可有大量中性粒細胞浸潤,病變部位易發生毛細血管血栓形成,瘀點性出血以及壞死,由於小血管的破壞,故排出物中含紅細胞較多,嚴重病例的病變可深達,甚至穿破漿膜層,由於病變是漸進性發展,漿膜層易與鄰近組織發生粘連,故急性腸穿孔不多見,阿米巴潰瘍一般較深,易腐蝕血管,可以引起大量腸出血,在病變的愈合過程中,可見到組織反應消退,淋巴細胞浸潤消失而代以結締組織.
2.慢性期此期的特點為腸黏膜上皮增生,潰瘍底部出現肉芽組織,潰瘍周圍有纖維組織增生,組織破壞與愈合常同時存在,使腸壁增厚,腸腔狹窄,結締組織偶呈腫瘤樣增殖,成為阿米巴瘤,多見於肛門,肛門直腸交接處,橫結腸及盲腸,阿米巴瘤有時極大,質硬,難以同大腸癌腫相鑒別.
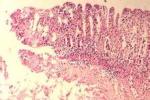
結腸阿米巴
結腸阿米巴症状
結腸阿米巴病缺乏特異的臨床表現,一般起病較慢,中毒癥狀較輕,容易反復發作,腸道癥狀或痢疾樣腹瀉輕重不等.
1.急性阿米巴腸病
(1)無癥狀型:大多數阿米巴患者為此型,糞便內可查到包囊,但無癥狀,偶可侵襲腸黏膜組織而造成病變.
(2)普通型:發病較為緩慢,一般中毒癥狀較輕,每天腹瀉1~4次,糞便惡臭,呈稀便或暗紅色果醬樣,有黏液和膿血,病情較重者每天大便數十次並有裡急後重感,常伴有脹氣和腹部絞痛,體檢可發現此型患者多有肝腫大和腹部壓痛.
(3)暴發型:見於水源性傳播引起的暴發性流行,本型多發於虛弱或免疫功能低下者,起病突然,高熱達40~41℃,中毒癥狀明顯,極度衰竭,腹部疼痛,解大量血性稀便,可伴裡急後重感,易並發腸出血,腸穿孔,糞便鏡檢可見大量阿米巴滋養體.
2.慢性阿米巴腸病:
本型多因普通型治療不徹底延續而成,患者可出現腹瀉與便秘交替伴腹部不適,癥狀可持續或間歇出現,間歇期可達數周,數月或數年,疲勞,著涼和飲食不當可誘發,反復發作可能引起潰瘍性結腸炎.
反復發作的腸道紊亂或痢疾樣腹瀉,病因不明確,或經磺胺藥,抗生素治療無效時應考慮本病,病原學檢查是重要的診斷依據,糞便中檢查到阿米巴病原體可確診,通常以查到大滋養體者為現癥患者,而查到小滋養體或包囊者隻作為感染者.

結腸阿米巴
結腸阿米巴检查
1.糞便檢查
(1)活滋養體檢查法:常用生理鹽水直接塗片法檢查活動的滋養體,典型的阿米巴痢疾糞便為醬紅色黏液樣,有特殊的腥臭味.對急性痢疾患者的膿血便或阿米巴患者的稀便進行鏡檢,可見黏液中含較多聚集成團的紅細胞和較少的白細胞,有時可見活動的滋養體.這些特點可與細菌性痢疾的糞便相區別.采集標本時,要求容器幹凈,糞樣新鮮,送檢越快越好,寒冷季節還要註意運送和檢查時的保溫.
(2)包囊檢查法:臨床上常用碘液塗片法,該法簡便易行.取一潔凈的載玻片,滴加碘液1滴,再以竹簽沾取少量糞樣,在碘液中塗成薄片加蓋玻片,然後置於顯微鏡下檢查,鑒別細胞核的特征和數目.
2.阿米巴培養已有多種改良的人工培養基,常用的如洛克氏液、雞蛋清、血清培養基、營養瓊脂血清鹽水培養基、瓊脂蛋白腖雙相培養基等.但技術操作復雜,需一定設備,且阿米巴人工培養在多數亞急性或慢性病例陽性率不高,一般不宜作為阿米巴診斷的常規檢查.
3.免疫診斷近年來,國內外陸續報告瞭多種血清學診斷方法,其中以間接血凝(IHA)、間接熒光抗體(IFAT)和酶聯免疫吸附試驗(ELISA)研究較多,但敏感性對各型病例不同.IHA的敏感較高,對腸阿米巴病的陽性率達98%,腸外阿米巴病的陽性率達95%,而無癥狀的帶蟲者僅10%~40%.IFAT敏感度稍遜於IHA,EALSA敏感性強,特異性高,有發展前途.其他如明膠彌散沉淀素試驗、皮內試驗等均有輔助診斷的價值.近年來,已有報道應用敏感的免疫學技術在糞便及膿液中檢測阿米巴特異性抗原獲得成功,特別是抗阿米巴單克隆抗體的應用,為免疫學技術檢測宿主排泄物中病原物質提供瞭可靠、靈敏和抗幹擾的方法.
4.血液檢查:末梢血白細胞總數和分類多正常,暴發型或有繼發細菌感染時,白細胞總數和中性粒細胞比例可增高.慢性患者可有輕度貧血.
1.結腸鏡檢查多數病例可見大小不等的散在潰瘍,其中心有滲出,邊緣整齊,周圍有時可見1圈紅暈,潰瘍之間黏膜正常,潰瘍邊緣部分塗片及活檢可見滋養體.通過乙狀結腸鏡或電子結腸鏡直接觀察黏膜潰瘍,並作組織活檢或刮拭物塗片,檢出率最高.據報道直腸、乙狀結腸有病變的病例約占有癥狀患者的2/3,因此,凡情況允許的可疑患者都應爭取作結腸鏡檢、刮拭物塗片或取活組織檢查.滋養體的取材必須在潰瘍的邊緣,鉗取後以局部稍見出血為宜.膿腔穿刺液檢查應取材於膿腔壁部,才較易發現滋養體.
2.鋇劑灌腸造影可見充盈缺損及腸腔較窄,腸壁的阿米巴膿腫及肉芽腫突入腸腔,形成鋸齒狀陰影.
結腸阿米巴预防
註意飲食衛生.對慢性腹瀉者應及時檢查,如為腸阿米巴病患者或帶包囊者須進行徹底治療並與腸道隔離.如為餐飲業人員應暫調離工作.大力消滅蒼蠅和蟑螂,加強糞便管理亦很重要.
結腸阿米巴治疗
治療
本病的治療原則是:選用有效藥物,根治腸道內阿米巴;糾正水、電解質紊亂;預防並發癥,尤其是腹膜炎的發生.
1.一般治療
包括增強體質、減輕癥狀、補充體液和糾正電解質紊亂等.
2.病原治療
病原治療大多需要抗組織內與抗腸腔內阿米巴藥聯合使用,在嚴重流行區,可間歇性集體服用甲硝唑或二氯尼特(二氯散糠酸酯).
(1)抗組織內阿米巴藥:包括甲硝唑、替硝唑、去氫依米丁等.首選甲硝唑,1.0~1.2g/d,分3次餐後服,連服5~10天;兒童50mg/(kg·d),分3次服,連服7天.副作用以胃腸道反應為主,早孕及哺乳期婦女忌用.另外,服該藥前後不能飲酒,否則可發生戒酒硫樣反應(顏面潮紅、脈搏加快、呼吸困難、斑疹、嘔吐,繼之面色蒼白,低血壓,嚴重者發生心律失常、心肌梗死等).替硝唑劑量成人1~2g/d,兒童30~40mg/(kg·d),晨間頓服,連服5天,該藥吸收快,半衰期長,副作用小.
(2)抗腸腔內阿米巴藥:四環素對腸腔腸壁滋養體有效,劑量為500mg,4次/d,連服5天.鹵化羥基喹啉類口服效果好,因為腸腔內濃度高,對輕型及無癥狀排包囊者有效,這類藥物包括喹碘方,劑量為500mg,3次/d,連服10天,可加用1%溶液100~150ml保留灌腸;雙碘羥基喹啉劑量為600mg,3次/d,連服15~20天,該類藥物主要副作用為腹瀉,偶見惡心、嘔吐、腹部不適,對碘過敏者和有甲狀腺疾病者忌用.二氯尼特為新合成的抗阿米巴藥物,劑量為500mg,3次/d,連服10天.
暴發性阿米巴腸病用甲硝唑或依米丁(吐根堿),再加用廣譜抗生素(四環素);慢性阿米巴痢疾用甲硝唑或替硝唑1或2個療程,仍未治愈者,可采用其他作用於腸內原蟲的藥物,如喹碘方等治療.
(3)對癥治療:高熱者退熱,呼吸衰竭者用中樞性呼吸興奮劑,如尼可剎米等,同時糾正水及電解質紊亂;腸出血或休克發生時及時輸血並加用血管活性藥物;有細菌混合感染時,選用適當抗生素治療等.
3.並發癥治療
(1)腸穿孔治療:發生腸穿孔者時應立即手術探查.小穿孔可予以縫合修補,同時置腹腔引流;多發穿孔或穿孔大,腸壁有大片壞死,估計修補困難時,應考慮作局部結腸切除.吻合有困難時作兩斷端造口或將穿孔腸段外置,以後再做二期腸吻合手術.病人情況危急,穿孔腸段切除或外置均有困難時,可僅做近側腸管端式或襻式造口,對穿孔壞死部位置管引流.術後積極治療阿米巴病及腹膜炎.這類患者術後預後多不良,病死率較高.
(2)結腸阿米巴肉芽腫:經藥物治療無效,則需進行手術治療,其方法是切除肉芽腫腸段,作腸吻合術.
(3)阿米巴病闌尾炎:術前很難確診,一般在手術中發現除闌尾病變外,盲腸壁也增厚,應考慮到結腸阿米巴病的可能,需進行藥物治療.如闌尾切除術後殘端愈合不良,形成膿腫,或引流後形成瘺時,應取引流物送病理檢查,找到阿米巴原蟲即可明確診斷,再用藥物治療後可能會使其愈合.
結腸阿米巴饮食
飲食以少渣、易消化食物為主,避免刺激性飲食和濃烈的調味品.註意食品的清洗,要煮熟,避免細菌再度感染.
結腸阿米巴并发症
1.阿米巴腸穿孔
發生率為1%~4%,阿米巴屍檢病人的腸穿孔率為3%~20%,急性穿孔多發生於盲腸,闌尾,升結腸,其次是直腸,乙狀結腸交界處,多發生於具有急劇癥狀的阿米巴痢疾患者,穿孔後發生彌漫性腹膜炎,病情兇險,應及早進行手術治療.
慢性穿孔由於先形成粘連,穿孔後感染被局限而形成局部膿腫,或穿入附近器官形成內瘺,如直腸膀胱瘺,結腸空腸瘺等.
2.阿米巴闌尾炎及闌尾膿腫
因阿米巴腸病好發於盲腸,故累及闌尾的機會較多,結腸阿米巴病的屍檢病例中,發現4.0%~6.2%有阿米巴闌尾炎,有的形成膿腫或穿孔,單純阿米巴闌尾炎很少見,其癥狀與細菌性闌尾炎相似,往往在手術中才發現病變不僅限於闌尾,盲腸腸壁表現為增厚,水腫,這種情況下,不但處理闌尾殘端困難,術後也很易形成闌尾殘端瘺.
慢性阿米巴性闌尾炎較常見,表現為反復發作的右下腹前及右下腹壓痛,或右髂窩持久不適感,在伴有化膿菌感染時,可有急性發作.
對懷疑阿米巴闌尾炎的病人,應先給予抗阿米巴藥物治療,然後再行手術,若貿然行手術治療,可使病變擴散,形成糞瘺甚至死亡.
3.阿米巴肉芽腫
病變多見於盲腸,其次為乙狀結腸,降結腸和直腸,5%~10%為多發性,初期可無癥狀,病情發展後則出現局限性腹痛,腹瀉及發熱等癥狀,增生的肉芽腫使腸腔絞窄,可引起腸梗阻,腸套疊,大出血,腸壁穿孔或穿通腹壁形成內,外瘺等,捫診除局部壓痛外,可捫及較硬腫塊,X線鋇劑灌腸檢查可見充盈缺損及腸腔絞窄,腸壁的阿米巴膿腫及肉芽腫突入腸腔,形成鋸齒狀陰影,乙狀結腸鏡檢查可見黏膜增厚,腫物呈葡萄狀突入腸腔,且附近常有散在的肉芽組織和潰瘍,自潰瘍底部采取標本行活組織檢查,阿米巴滋養體檢出率較高,阿米巴肉芽腫易誤診為腸道腫瘤,經術後病理檢查發現阿米巴原蟲方能證實診斷,阿米巴病經藥物治療後,遺有瘢痕性絞窄或內,外瘺,應予手術治療.
4.結腸癌或直腸癌
慢性阿米巴腸病可能與結腸癌,直腸癌同時存在,有人認為可能是慢性炎癥對腸道刺激所致,炎癥性息肉也有利於癌變.
5.消化道出血
阿米巴原蟲順腸長軸向兩側擴展,致腸壁大量組織溶解,病變可深達漿膜層,腐蝕大的血管時,可以引起大量腸出血,病人可表現為排便次數增加,鮮血便,嚴重者乏力,脈速,血壓下降.
1/2 1 2 下一页 尾页


















