直腸息肉 K62.101
直腸息肉 K62.101 百科
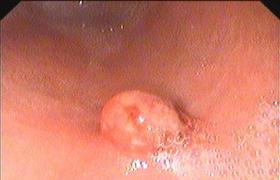
直腸息肉是指所有向腸腔突出的贅生物的總稱,包括腫瘤性贅生物和非腫瘤性贅生物,前者是癌前期病變,與癌發生關系密切,後者與癌發生關系較少.這兩種息肉在臨床上並不容易區分,常以息肉作為初步診斷,待病理學確診後再進一步分類,因此臨床上所謂的大腸息肉並不說明息肉的病理性質,通常臨床所說的息肉多為非腫瘤性息肉,腫瘤性息肉統稱為腺瘤.
直腸息肉 K62.101
直腸息肉 K62.101 病因
發病原因:
直腸息肉病因繁雜,其發病可能與下列因素有關.
基因遺傳(40%):
如傢族性腺瘤性息肉病是由常染色體顯形遺傳,病人常有傢族性發病史.中醫學把遺傳因素看成是胎傳因素之一,遺傳因素與先天稟賦有關.遺傳因素從兩個方面影響疾病的發生.一是由遺傳因素而影響體質類型,不同體質類型在後天對外邪的易感性和耐受性不同,因此疾病的發生情況也有差異.二是在人類遺傳過程中,親代所發生的某些疾病也相應地遺傳給瞭子代.
感染(20%):
部分息肉可由細菌,寄生蟲等感染直腸黏膜,由腸道炎性病變增生而致息肉,如腸結核,腸血吸蟲病,潰瘍性結腸炎等.
組織結構異常(40%):
如幼年性息肉,即屬錯構瘤性息肉.
發病機制
1.分類
病理上常將息肉分為2類:腫瘤性息肉和非腫瘤性息肉.
2.病理
(1)管狀腺瘤:最為常見,多數是單個,有蒂,直徑一般在1cm以下,在腸黏膜表面隆起如米粒或黃豆大,表面光滑或呈細顆粒,顏色接近正常黏膜,質軟;大腺瘤如櫻桃或草莓,表面有淺溝或分葉狀,色暗紅,很少癌變,鏡下形態可有不同程度改變,輕者為輕度腺體增多,上皮細胞無異常,重者不僅腺體明顯增生,上皮細胞的形態及染色也呈不典型改變,核分裂增多,進一步發展出現腺體細胞多形性,間質浸潤,即被認為是重度不典型增生或癌變.
(2)絨毛狀腺瘤:又稱乳頭狀腺瘤,呈絨毛狀,菜花狀突出於黏膜表面,病變范圍限於黏膜層,瘤體質地柔軟,廣基無蒂,體積較管狀腺瘤大,鏡下絨毛狀突起呈分支狀,形成一個細長乳頭狀花冠腫物,多見於老年人,男性多於女性,約90%發生在直腸和乙狀結腸下段,易癌變.
(3)幼年性息肉:又稱先天性息肉,屬錯構瘤性息肉,主要發生在10歲以下兒童,有70%~80%發生在直腸,多為單發,小於1cm,青春期後有自然消失傾向.
(4)炎性息肉(假性息肉):發生在大腸炎性疾病的再生與修復階段,多見於潰瘍性結腸炎,Crohn病,腸結核,血吸蟲病等,常為多發,無蒂,體積較小,直徑很少超過5mm,是其特征,顏色多較淺,有的亦可以有蒂,病程較長時可增大至幾厘米,鏡下見腺體變長伴有腺腔內反折,形成鋸齒樣外觀,核分裂活性增加僅僅見於基底部,上皮細胞具有不明顯的位於基底的細胞核,胞漿豐富,充滿黏液,表面上皮下的基底膜增厚,表面上皮呈微乳頭外觀,增生性息肉(化生性息肉),多發生在直腸,多在40歲以後發病,隨年齡增長,發病率增加.病:是一種常染色體顯形遺傳性疾病,大腸內佈滿息肉狀腺瘤,大小不等,可有蒂或無蒂,具有很高的癌變傾向,多在12歲以後發生.
直腸息肉 K62.101
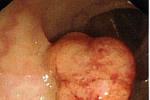
直腸息肉 K62.101 症状
小息肉很少引起癥狀,息肉增大後最常見的癥狀為直腸內出血,多發生在排便後,為鮮紅血液,不與糞便相混,多為間歇性出血,且出血量較少,很少引起貧血,直腸下端的息肉可在排便時脫出肛門外,呈鮮紅色,櫻桃狀,便後自行縮回,直腸息肉並發感染時,可出現黏液膿血便,大便頻繁,裡急後重,有排便不盡感(圖8),炎性息肉主要表現原發疾病癥狀.
診斷主要靠直腸指檢和直腸,乙狀結腸鏡檢查,見到直腸息肉後應進一步檢查全部大腸,因息肉經常是多發性的,直腸鏡或乙狀結腸鏡下取活組織做病理檢查,是確定息肉性質,決定治療方式的重要方法.
直腸息肉 K62.101
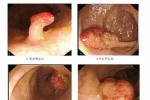
直腸息肉 K62.101 检查
在直腸鏡或乙狀結腸鏡直視下鉗取活組織做病理檢查,是確定息肉性質,類型,有否癌變的可靠方法.
1.直腸指檢:直腸中,下段的息肉,指檢可觸及柔軟,光滑,活動的結節.
2.直腸鏡檢:腺瘤性息肉呈圓形,表面粘膜淡紅且有光澤,絨毛乳頭狀腺瘤為分葉狀,形似菜花,軟如海綿的大息肉,炎性息肉蒂長色紅,增生性息肉多呈丘狀隆起結節.
3.組織病理檢查:確定息肉的性質.
直腸息肉 K62.101 预防
1、及時治療肛門內外痔,肛漏,肛裂,肛竇炎及慢性腸炎等疾病.
2、保持肛周清潔衛生,養成定時排便習慣.
兒童型直腸息肉主要發生於5-10歲兒童,多數小於1cm,單個,帶蒂,會自行脫落,因炎癥和腺體阻塞瀦留所致,臨床上除便血外並無其他大礙,成人直腸息肉病理類型多,具癌變趨向,因而一經診斷,宜早行手術切除之.
直腸息肉,特別是腺瘤性息肉已被學者公認為癌前期病變,所以直腸息肉患者的定期隨訪已被提到防治早期腸癌的高度來認識,因此,直腸息肉尤其腺瘤性息肉,定期隨訪是防止息肉惡變的重要一環.
息肉的再檢出率較高,國外報道13%~86%不等,新檢出的息肉除部分為殘留息肉再次生長的復發息肉外,一些為大腸新生息肉和遺漏息肉,為保持腸道無息肉狀態,防止直腸癌的發生,制定一個經濟有效的隨訪時間是必要的,目前國際上對腺瘤隨訪提出瞭多種方案,其中在波士頓召開的第三次國際大腸癌會議中大腸腺瘤組討論建議的方案較為詳細,他們指出腺瘤患者在腺瘤切除後再發新腺瘤及局部腺瘤再復發的危險不一,故應區別對待:凡是單個,有蒂(或廣基但<2cm管狀腺瘤,伴輕或中度不典型增生的腺癌屬低危險組,凡有以下情況之一者屬高危險組:多個腺瘤,腺瘤直徑>2cm,廣基的絨毛狀或混合型腺瘤,腺瘤有重度不典型增生或伴原位癌,腺瘤已有浸潤性癌變者,高危險組的隨訪方案是腺瘤切除,3~6月作內鏡檢查,如陰性隔6~9月再檢查1次,如再次陰性可隔1年檢查,如仍為陰性,每3年再檢查l次,但期間每年需作大便潛血檢查,低危險組腺瘤在切除腺瘤後1年復查,如陰性可每隔3年檢查1次,共2次,然後每隔5年檢查1次,但在隨訪時間,每年須作大便潛血試驗,復查中一旦發現息肉即行內鏡摘除.
直腸息肉 K62.101 治疗
直腸息肉西醫治療方法
(一)治療
1.電灼切除息肉位置較高,無法自肛門切除者,通過直腸鏡、乙狀結腸鏡或纖維結腸鏡顯露息肉,有蒂息肉用圈套器套住蒂部電灼切除.廣基息肉電灼不安全.
2.經肛門切除適用於直腸下段息肉.在骶麻下進行,擴張肛門後,用組織鉗將息肉拉出,對帶蒂的良性息肉,結紮蒂部,切除息肉;對廣基息肉,應切除包括息肉四周的部分黏膜,縫合創面;若屬絨毛狀腺瘤,切線距肉眼所見腺瘤緣不少於1cm.
3.肛門鏡下顯微手術切除適用於直腸上段的腺瘤和早期直腸癌的局部切除術.麻醉後,經肛插入顯微手術用肛門鏡,通過電視屏幕,放大手術野,鏡下切除息肉.與電灼切除相比較,優點是切除後創面可以縫合,避免瞭術後出血、穿孔等並發癥.
4.開腹手術適用於內鏡下難以徹底切除、位置較高的癌變息肉,或直徑大於2cm的廣基息肉.開腹作局部切除時,若發現腺瘤已癌變,應按直腸癌手術原則處理.傢族性息肉病遲早將發展為癌,必須接受根治性手術,應根據直腸息肉的分佈決定是否保留直腸;可行直腸切除或直腸黏膜剝除,經直腸肌鞘行回腸J形貯袋肛管吻合術等.
5.其他炎性息肉以治療原發腸病為主;增生性息肉,癥狀不明顯,不需特殊治療.
(二)預後
幼年性息肉,有自愈傾向,一般不發生惡變;腺瘤癌變率較低,僅約1%;傢族性腺瘤性息肉則具有很高的癌變傾向,絨毛狀腺瘤癌變率約40%,早期發現,積極根治,愈後較好.
直腸息肉 K62.101 饮食
保持大便通暢,避免用力大便,多食水果及高纖維素食物.多以清淡食物為主,註意飲食規律.
直腸息肉 K62.101 并发症
可能直腸癌.
1/2 1 2 下一页 尾页


















