外傷性腦脊液漏
外傷性腦脊液漏百科
外傷性腦脊液漏,是由於開放性顱腦損傷所致.顱底部腦脊液漏可分為鼻漏、耳漏、眼漏三種,前二者多見.鼻漏,多由於篩板骨折、額竇後壁骨折引起,少數由於蝶竇骨折引起.偶有巖骨骨折,鼓膜未破,腦脊液經耳咽管流入鼻腔.耳漏,多見於巖骨鼓室蓋部骨折所致,硬腦膜裂口可在顱中窩底或顱後窩,前者多見.
外傷性腦脊液漏
外傷性腦脊液漏病因
顱骨骨折(25%):
顱底部硬腦膜與顱底粘連緊密,顱底硬腦膜和蛛網膜之間又多纖維性粘連,骨折常伴有硬腦膜及蛛網膜撕裂,發生腦脊液漏,故腦脊液漏多發生於顱底骨折,腦脊液經由鼻腔、耳道或開放創口流出,是顱腦損傷的嚴重合並癥,可導致顱內感染.
顱腦穿透傷(33%):
因顱腦穿透傷所引起的腦脊液傷口漏(皮漏),常為早期清創處理不徹底,硬腦膜的修補不善所致,且較易發生在腦室穿通傷病人.
高顱壓(15%):
腦脊液漏發生的時間差異較大,多數於傷後立即出現或於數天內發生,系屬急性期腦脊液漏;但也有少數病人遲至數月甚至數年之後始出現,稱為延遲性腦脊液漏,前者大多數在1周左右自行封閉愈合;後者一旦出現則常遷延不愈,時停時漏,往往導致顱內繼發感染,反復發作性腦膜炎,延遲性腦脊液漏發生的原因,可能與顱腦損傷後創口局部出血,腦組織水腫,暫時將硬腦膜破孔封堵有關,待血凝塊溶解,吸收,腦水腫消退之後,又可因某些突然升高顱壓的因素,如用力,咳嗽,噴嚏等而使薄弱的裂口發生漏液,所幸,這類病人並發腦膜炎的病死率較一般腦膜炎病人明顯為低,估計亦與腦脊液漏的引流作用有關.
外傷性腦脊液漏
外傷性腦脊液漏症状
1.漏腦脊液
多於傷後立即發生,也可傷後數月才出現,個別情況下漏液早期可自行愈合,數月至數年後又復出現,某些患者於特定體位方出現漏液,急性期流出的腦脊液常帶血色,稍久則變黃色,慢性期則轉為清亮水樣.
急性病人傷後常有血性液體自鼻腔溢出,眼眶皮下淤血(俗稱熊貓眼),眼結合膜下出血,可伴有嗅覺喪失或減退,偶而亦有傷及視神經或動眼神經者,延遲性腦脊液鼻漏則往往於顱前窩骨折後長短不一的期間,由於突然咳嗽,用力引起顱內壓驟然增高時,使腦膜破孔開裂,漏出液體為清亮的腦脊液,一般在病人起坐,垂頭時漏液增加,平臥時停止,因為仰臥位時液體流向鼻後孔而下咽,或積於蝶竇及其他鼻旁竇腔內,故這類病人清晨起床時溢液較多.
腦脊液耳漏常為顱中窩骨折累及鼓室所致,因巖骨位於顱中,後窩交界處,無論巖骨的中窩部分或後窩部分骨折,隻要傷及中耳腔,則皆可有血性腦脊液進入鼓室,若耳鼓膜有破裂時溢液經外耳道流出,鼓膜完整時腦脊液可經耳咽管流向咽部,甚至由鼻後孔反流到鼻腔再自鼻孔溢出,酷似前窩骨折所致之鼻漏,較易誤診,應予註意,巖骨骨折後常有面神經及聽神經損傷以及展神經或三叉神經損傷,此外,耳後乳突區遲發性皮下瘀斑(Battle征)亦為顳巖部骨折常見的體征.
腦脊液傷口漏(皮漏)幾乎均為開放性顱腦損傷初期處理不當所致,多見於火器性腦穿透傷,因為硬腦膜修復欠妥或因創口感染愈合不良而引起,若腦脊液漏直接來自腦室穿通傷時,常有大量腦脊液流失,不僅全身情況低下,而且往往導致嚴重腦膜炎及腦炎,尤其是兒童患者,要及時進行清創,修復.
2.頭痛,頭暈
由於腦脊液流失所致,漏液多時可引起低顱壓綜合征.

外傷性腦脊液漏
外傷性腦脊液漏检查
1.放射性同位素檢查
用131I-RISA,99mTC等核素進行腰蛛網膜下腔註射,再行ECT掃描或γ-照像,有時可顯示出瘺口所在.
2.顱骨X線平片
鼻漏者多可發現額骨,額竇,眶頂,篩板或蝶骨骨折,有時鼻旁竇內可見液平面,耳漏者可見巖骨骨折,乳突氣房模糊.
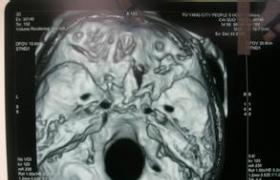
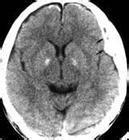
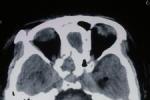
3.顱腦CT掃描
CT掃描是目前惟一能顯示出腦脊液漏出部位的方法,平掃陽性率可達50%,腦池造影後掃描則可達69%,掃描時應註意不同部位采用不同方法,一般采用額狀,冠狀掃描及矢狀重建,三維圖像觀察以求得診斷.
外傷性腦脊液漏预防
預防感染,預防顱壓增高,創造條件促進瘺孔自然愈合,取頭高臥位,限制飲水量和食鹽攝入量,避免用力咳嗽和擤鼻,預防便秘.
外傷性腦脊液漏治疗
(一)治療
1.非手術治療
因顱底骨折而引起的急性腦脊液鼻漏或耳漏,絕大多數可以通過非手術治療而愈.宜取頭高30°臥向患側,使腦組織沉落在漏孔處,以利貼附.鼻漏與耳漏都不可填塞或沖洗鼻腔與耳道,應清潔鼻腔或耳道,時囑傷員不要用力咳嗽,擤鼻涕,保持大便通暢,以防逆行感染,或造成顱內積氣,不利於破口粘連與愈合.適當投給減少腦脊液分泌的藥物,如乙酰唑胺(醋氮酰胺),或采用甘露醇脫水.必要時亦可行腰穿引流腦脊液,以減少或停止漏液,使漏孔得以愈合.
2.手術療法適應證
需行手術治療的外傷性腦脊液漏僅占2.4%.
(1)腦脊液漏經4周以上不能自愈.
(2)曾並發腦膜炎者.
(3)顱底骨折線較寬者.
(4)遲發性腦脊液漏或復發者.
(5)並發鼻旁竇炎及張力性氣顱或碎骨片及異物嵌入腦內者.
3.手術方法
手術入路分顱外、顱內兩種.顱外入路主要由內眥-鼻旁切口用肌肉填塞篩竇或經鼻中隔進入填塞蝶竇.顱內入路可根據骨折走行及腦脊液漏口情況而定.鼻漏可采用單側額瓣或冠狀切口,於顱前窩找到破口,嚴密縫合硬腦膜,或用肌肉填塞及筋膜修補.巖骨骨折所致耳漏,根據骨折線及破口部位,可經顳部或顱後窩手術.尚可用生物粘膠堵漏口.
(1)腦脊液鼻漏修補術:術前必須認真作好漏孔的定位.確定漏口位置之後,可行患側或雙側額部骨瓣開顱.首先應通過硬腦膜外探查,按術前疑及的部位將硬膜自額竇後壁、眶頂、蝶嵴或篩板區小心分離.凡漏孔所在處常可見硬腦膜增厚並陷入骨折縫中,應盡量靠近顱骨分離、剔下漏孔,勿使漏口擴大.顱骨破孔處的軟組織電灼後推入骨縫內,如為竇壁則推入竇腔,再用骨蠟或醫用凝膠封閉顱骨裂口.然後,密切縫合或修補硬腦膜上的破孔.通常多用顳肌筋膜、骨膜或帽狀腱膜作為修補片,縫合務求嚴密完善.若漏口較大或經硬腦膜外有困難時,即可瓣狀切開硬腦膜,抬起額葉底部經硬腦膜下直接查尋前窩底的漏口.通常漏孔多位於篩板區、額竇後壁、鞍內或鞍旁,偶爾也可能發生在過度氣化的蝶骨大翼部.有漏孔的地方,蛛網膜與腦組織往往突向患處,局部有粘連及膠質增生,有時還可見到炎性肉芽組織,甚至有膿腫形成.在良好隔離的情況下,先將黏附在漏孔處的腦組織分離、抬起,再將漏口部炎性組織刮凈、電凝止血.漏孔不大的可以用肌肉片蘸醫用膠填堵,其上再用手術區可利用的硬腦膜、腦鐮、骨膜、顳肌筋膜或帽狀腱膜,平鋪在漏口上,然後嚴密縫合或用醫用膠貼牢、壓緊.若顱底骨缺損較大,則常須經硬膜內、外探查,根據發現決定修補硬腦膜破口及顱骨缺損的手術方法.一般多采用組織片鋪蓋粘合硬腦膜內面破口,再以較大的帶蒂顳肌及筋膜瓣於硬腦膜外面修補,以提高成功率.然後將醫用凝膠與骨屑或肌肉碎塊混合,填堵骨缺損處.若顱骨缺損與鼻旁竇相通,則應先刮除竇內黏膜,再用肌肉塊填塞竇腔,然後粘堵骨孔.嚴密縫合傷口各層,不放引流.術後應降低顱內壓並強力抗菌治療.常用的醫用膠有氰基丙烯酸異丁酯(isobutyl1-2-Cyanoacrylate,IBC)、氰基丙烯酸甲酯、氰基丙烯酸烷(Alkyl-2-Cyanoacrylate,Biobond,Aron-Alpha)等.
(2)腦脊液耳漏修補術:術前必須查明耳漏的具體部位,由顱中窩骨折累及鼓室蓋,使腦脊液直接進入中耳腔經破裂耳鼓膜流至外耳道,屬迷路外耳漏;因顱後窩骨折累及迷路,使蛛網膜下腔與中耳腔交通者,屬迷路內耳漏.兩者手術入路不同.采用顳枕骨瓣開顱可修補顱中窩耳漏,以外耳乳突為中心作顳部弧形皮瓣,骨瓣基底盡量靠近顱中窩.先經硬膜外循巖骨前面探查鼓室蓋區有無漏孔.若屬陰性即應改經硬腦膜下探查,切勿過多向顱中窩內側分離,以免損傷巖大淺神經、三叉神經、腦膜中動脈及海綿竇.發現漏孔後,封堵及修補方法已如上述.若屬巖骨後面骨折,此入路尚可兼顧顱後窩,即沿巖骨嵴後緣切開天幕,註意勿損傷巖上竇及乙狀竇.將天幕翻開即可探查巖骨後面的漏孔,其位置多在內聽道稍外側,局部常有小腦組織及蛛網膜突入,較易識別.此處漏孔較難縫補,一般均以肌肉或筋膜片蘸醫用膠粘堵,其上再加帶蒂肌肉覆蓋固定.術畢嚴密縫合頭皮各層,不放引流.術後應降低顱內壓,並強力抗菌治療.另外,對迷路內耳漏亦可經枕下入路進行巖骨後面漏孔的修補.
(3)腦脊液傷口漏(皮漏):首先應認真進行非手術治療,大力控制感染,同時在距傷口漏以外(>6cm)頭皮完好處行腦室穿刺、或行對側腦室穿刺持續引流,或經腰穿置管引流腦脊液,調節引流量至漏口停止溢液為度,不宜過多.傷口漏處如無急性炎癥,可剪除皮緣壞死部分,然後全層縫合.若有急性炎癥,應清除膿液和腐朽組織,清潔消毒,繼續更換敷料,使肉芽組織健康生長.待急性炎癥控制後再行次期縫合或於肉芽面上植皮消滅創面,封閉漏口.
(二)預後
預後良好,大約有85%以上的腦脊液鼻漏和耳漏病人,經過1~2周的姑息治療而獲愈.
外傷性腦脊液漏饮食
1、飲食上應註意清淡,多以菜粥、面條湯等容易消化吸收的食物為佳.
2、可多食新鮮的水果和蔬菜,以保證維生素的攝入量.
3、給予流質或半流質的食物,如各種粥類、米湯等.
外傷性腦脊液漏并发症
1.腦神經損害
篩板骨折引起的腦脊液鼻漏可伴有一側或雙側嗅覺喪失,個別蝶竇骨折或眼漏傷員可伴有視神經或眼運動神經功能障礙,巖骨骨折後常有面神經及聽神經損傷,其發生率各為19.8%及31.4%,偶爾可致展神經或三叉神經損傷.
2.顱內感染
腦脊液漏的最大危害是引起腦膜炎,可呈反復多次發作,致病菌多為金黃色葡萄球菌,肺炎雙球菌.
2/2 首页 上一页 1 2


















