耳源性腦膿腫 G06.002
耳源性腦膿腫 G06.002 百科
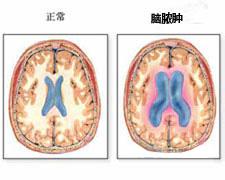
耳源性腦膿腫為化膿性中耳乳突炎所並發的腦組織內的膿液積聚.
耳源性腦膿腫 G06.002
耳源性腦膿腫 G06.002 病因
腦膿腫的形成一般可分為3個階段:
(一)局限性腦炎期:腦組織充血、水腫,炎性細胞浸潤,以後部分腦組織軟化,壞死,出現許多小液化區.
(二)化膿期:液化區融合,形成膿腫.
(三)包膜形成期:一般3~4周後,膿腔周圍由肉芽組、纖維結締組織及神經膠質細胞形成包膜.包膜各處厚薄不一,包膜周圍的腦組織水腫.膿腫繼續增大,壓迫周圍組織,可產生定位體征.若向附近腦室或蛛網膜下腔潰破,形成嚴重的腦室炎和腦膜炎,甚至引起致命的暴發性腦膜炎.若顱內壓明顯升高,腦組織發生移位,則形成腦疝,顳葉膿腫常發生小腦幕切跡疝,小腦膿腫則以枕骨大孔疝多見,可出現呼吸、心跳驟停而迅速死亡.
耳源性腦膿腫 G06.002
耳源性腦膿腫 G06.002 症状
腦膿腫的臨床表現可分為4期:
(一)起病期:約數天.有畏寒、發熱、頭痛、嘔吐及輕度腦膜刺激征等早期局限性腦炎或腦膜炎的表現.
(二)潛伏期:持續10天至數周不等.多無明顯癥狀.或有不規則頭痛、低熱,以及嗜睡、抑鬱、煩躁、少語等精神癥狀.
(三)顯癥期:歷時長短不一,膿腫形成,出現各種癥狀.
1.中毒性癥狀:如發熱或體溫正常、或低於正常,食欲不振、全身無力等.
2.顱內壓增高癥狀:①頭痛劇烈,多持續性,常於夜間加劇.②嘔吐為噴射狀,與飲食無關.③意識障礙,如表情淡漠、嗜睡、甚至昏迷.④脈搏遲緩,與體溫不一致.⑤可出現視乳頭水腫.⑥其他:如打呵欠,頻繁的無意識動作(挖鼻、觸弄睪丸等),性格與行為改變等.
3.局灶性癥狀:局灶性癥狀出現可早可晚,亦可不明顯.
顳葉膿腫:①對側肢全偏癱.②對側中樞性面癱.③失語癥.④對側肢體強直性痙攣,同側瞳孔散大或出現對側錐體束征.
小腦膿腫:①中樞性眼震.②同側肢體肌張力減弱或消失.③共濟失調,如指鼻不準、錯指物位、輪替運動障礙、步態蹣跚等.
(四)終期:常因腦疝形成或腦室炎、暴發彌漫性腦膜炎死亡.
耳源性腦膿腫 G06.002
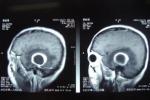
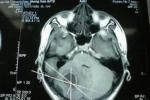
耳源性腦膿腫 G06.002 检查
慢性化膿性中耳炎急性發作病程中,病人出現劇烈頭痛、嘔吐、神志遲鈍、表情淡漠、嗜睡、脈緩等表現,雖尚無定位體征,應考慮到腦膿腫的可能,抓緊進一步檢查確診,必要時請神經外科協同診治.
(一)頭顱CT掃描:可顯示膿腫大小、位置等情況,對腦膿腫早期定位診斷具有重要意義.因本法安全、對患者無損傷,現已取代腦血管造影及氣腦、腦室造影等.
(二)腦超聲波檢查:幕上膿腫可出現腦中線波移位.
(三)經頸動脈腦血管造影:對大腦膿腫有診斷意義,但無助於小腦膿腫的診斷.
(四)膿腫診斷性穿刺:除鉆顱底刺探查外,尚可經乳突術腔作診斷性穿刺.
(五)顱內壓增高者,腰椎穿刺要慎重,以防誘發腦疝.
耳源性腦膿腫 G06.002 预防
本病常與其他耳源性顱內並發癥同時發生,治療中如忽視處理耳病,常導致死亡或膿腫復發,本病多因中耳炎不及時治療或治療不當所致,因此,患者應切記:
1.患有中耳炎應經正規檢查,明確是否屬於有危險的“膽脂瘤型";
2.因耳道本己狹窄,切勿相信“江湖醫士.而將不溶性藥粉噴入裡面,一旦藥與膿液結成硬塊堵塞耳道,膿液無法流出,則侵入顱內,鑄成大錯,本病病情重,遇此類患者應速送醫院治療.
耳源性腦膿腫 G06.002 治疗
(一)用足量、敏感的抗生素及磺胺類藥物,開始可用大量廣譜抗生素,如紅黴素與氯黴素、羧芐青黴素與氨芐青黴素聯合靜脈滴註,以後參照細菌培養結果選用適當的抗生素.
(二)顱內壓增高時,可用脫水療法以降低顱內壓,如用20%甘露醇與50%葡萄糖靜脈交替註射.或用25%山梨醇、30%尿素,酌情應用尖固醇激素類藥物等.
(三)及時行乳突探查術,清除乳突病灶,除去破壞的骨板至暴露正常腦膜,自乳突腔穿刺、切開排膿.若病情重篤,有腦疝危象者,可由神經外科先鉆顱穿刺抽膿,或作側腦室引流術,待顱內壓降低後再作乳突手術.經反復穿刺抽膿無效或多房性膿腫等,宜請神經外科開顱摘除膿腫.
(四)註意支持療法及水與電解質平衡.
(五)出現腦疝或腦疝前期癥狀時,應立即靜脈推註20%甘露醇,氣管插管,給氧,人工呼吸,並緊急作鉆腦膿腫穿刺術,必要時行側腦室引流,降低顱壓,以挽救生命.
耳源性腦膿腫的外科療法
耳源性腦膿腫大多由慢性膽脂瘤型中耳炎所引起.發生於顳葉者多於小腦.以單個膿腫較為常見,當數病例可能形成多房性膿腫.
若顳葉膿腫,未作及時引流,可能破入側腦室,亦可通過小腦幕引起腦疝.小腦膿腫可因腦幹疝入枕大孔,引起呼吸停止而突然死亡.
亦有少數病例,因為腦膿腫的包膜形成較好,周圍腦炎消退,因此癥狀消失,靜止達數月或數年之久.
及時而恰當地治療耳源性腦膿腫,是搶救成功與否的關鍵.在腦膿腫的手術療法中,以下兩個問題必須要先加以考慮.
一、手術的時機
腦膿腫大致有三種類型的病理變化,即急性型、亞急性型和慢性型.亞急性型和慢性型的腦膿腫可通過腦炎期、化膿期和包膜形成期.由於腦炎期在適當的藥物治療下,可以消散而不形成膿腫,並且不適當地探查大腦會加重腦水腫,擴散感染.因此,一般在初期腦炎階段,應采用藥物治療.而手術引流的最適當時間是在包膜形成期,於確定診斷後,即應對膿腫進行引流.
急性型腦膿腫病人,病起甚速,病情險惡,極快發展為彌漫性腦炎,並且膿腫迅速擴大,簋可能在包膜形成前突告死亡,而緊急手術是搶救生命的有效方法.因此,耳源性腦膿腫的手術時機,不應機械地規定時間,而應嚴密、認真和仔細地觀察,隨不同的病型而定.
二、手術的途徑
腦膿腫的手術引流途徑有二:
①由五官科通過乳突感染區進入顱內;
②由腦外科開顱鉆孔通過清潔區進入顱內.
一般若在乳突手術中發現鼓室蓋或顳骨內骨板有骨質破壞、硬腦膜瘺管及來自腦部的膿腫,可就乳突腔內途徑抽膿引流.若在乳突腔內說查無骨質破壞區,應以開顱鉆孔的途徑較為合宜.但是亦要根據病情和是否具備腦外科的條件而定.在完善的腦外科的治療下,腦膿腫大多可以治愈.若缺乏腦外科的條件,五官科應當積極地盡力搶救.以下的方法是適用於缺乏腦外科條件下的手術措施.
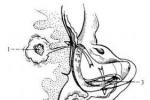
手術器械
腦膿腫的手術需要一隻帶有刻度的鈍頭引流腦針,穿刺引流較為安全.
適應證
耳源性腦膿腫,膿腫成熟期.
術前準備
同乳突根治術.
麻醉
局麻或全麻.
手術方法
1、作耳後乳突單純鑿開術,暴露鼓竇.如發現鼓竇蓋或乙狀竇骨板有骨質破壞,或有硬腦膜瘺管,可順此途徑引流.若未見骨質破壞者,顳葉膿腫可鑿開鼓竇蓋1-2cm.小腦膿腫應該緊靠乙狀竇內側,在此竇與後半規管之間的硬腦膜區進入.
2、將暴露的硬腦膜以碘酒和乙醇嚴密消毒,並按無菌操作原則持腦針向內輕輕插入,不可用力,並避免任何橫向動作,以免撕破腦組織.一般在顳葉膿腫進入1-4深度,即可碰到膿腫的包膜,此時常會遇到輕微而明確的阻力,稍稍增加力量,即可穿過膿腫壁進入膿腔內.並間歇地抽出腦針的針心,膿液即自行流出.小腦膿腫較淺,一般在進入腦皮質1-2cm即可到達膿腔.
3、若腦針進入一定深度,尚未見膿液流出,則應改換角度,另行探索,切勿插入過深.
4、若腦針中流出澄清液體,則說明進入側腦室,應拔出腦針.
5、膿液最好任其從腦針自行流出,不要抽吸或灌洗,因為顱內的壓力足以使膿液排出,若遇粘稠性膿液,排出不易,可以輕輕抽吸.當膿液排完後,準確記錄穿刺的部位、方向及深度,以備重復穿刺.
6、膿液排完後可註入青黴素20萬u、鏈黴素1g,亦可註入2ml碘油或鋇膠漿以備造影.
7、抽膿後,鼓竇乳突腔內可松松地塞入碘仿紗條一根,並加入適量抗生素或碘胺粉.每天換藥.一般腦膿腫腔內不放引流管.約經1-2次或3-5次穿刺抽膿,可獲痊愈.
註意事項
1、腦膿腫的最危險的並發癥是腦疝,尤其是小腦膿腫.由於顱後窩地位狹小,並且與腦幹鄰近,可突然發生枕大孔疝,患者迅速出現脈搏緩慢,血壓暫升高後即迅速下降和呼吸停止.因此,術前有顱內壓明顯增高時,應該靜脈註射高滲葡萄糖液,或甘露醇、山梨醇液,使大腦脫水,暫減輕重要中樞所受的壓力.
2、對腦膿腫患者應盡可能作細菌培養及敏感試驗,術後要正確地選用大劑量的藥物輔助療法,一般膿液培養以變形桿菌較多.
3、對腦膿腫病人術後要嚴密觀察病情,仔細記錄呼吸、脈搏、血壓、瞳孔反應和神經系統的檢查.若病情惡化時,應該迅速判斷惡化的原因是由於膿腫內膿液再度積蓄,或由於大腦炎的擴散;前者應該緊急引流,後者常由於不必要的探查而反致病情加重.
4、若病情嚴重,穿刺未得膿液,或經穿刺後病情未見好轉,可能為多房性膿腫,應該及時改用膿腫切除或根治的方法,以免延誤病情.
5、耳源性腦膿腫的病情危急,治療亦相當復雜,醫務人員應根據每一病例的具體情況,決定采用何種手術治療方法.治療過程中還要密切觀察,以便根據病情的改變而改變治療方法,不可機械地強調某一常規方法.
6、處理耳源性腦膿腫的五官科醫務人員,應該具備一定的神經科的知識,要全面地觀察和處理病情.
術後處理
1、術後應嚴密觀察血壓、脈搏、呼吸、意識和瞳孔大小.
2、術後靜脈滴註大劑量抗生素(青、氯黴素等).
3、反復膿腔穿刺,用抗生素沖洗,直至膿腔閉合止.
耳源性腦膿腫 G06.002 饮食
給予含有豐富蛋白質及維生素且易消化的流質飲食或半流質飲食;必要時給予靜脈輸入高營養液,以改善病人的全身營養狀況,增強機體抗病能力.
耳源性腦膿腫 G06.002 并发症
常因腦疝形成或腦室炎,暴發彌漫性腦膜炎死亡.
1/2 1 2 下一页 尾页


















