原發性脾淋巴瘤
原發性脾淋巴瘤百科
原發性脾臟淋巴瘤(primaryspleniclymphoma,PSL)是一種罕見的惡性淋巴瘤,是指病變首發於脾臟,而無脾外淋巴組織受侵.脾臟本身是一個很大的淋巴造血組織,常為惡性淋巴瘤侵及的部位,尤其是HD晚期極易侵及脾臟.但原發於脾臟的確極少見.

原發性脾淋巴瘤
原發性脾淋巴瘤病因
由於丙型肝炎病毒的嗜淋巴性,丙型肝炎病毒在原發性脾臟惡性淋巴瘤的發生上起著重要的作用,近些年,不斷有丙型肝炎合並有原發性脾臟惡性淋巴瘤的報道,有人將原發性脾臟惡性淋巴瘤稱之為丙型肝炎病毒感染的肝外病變.
原發性脾淋巴瘤
原發性脾淋巴瘤症状
原發性脾淋巴瘤的癥狀:
低熱惡心乏力腹部不適呼吸困難結節胸腔積液腹部腫塊
左上腹部疼痛及腫塊是最常見的癥狀,部分病人伴有低熱,食欲減退,惡心,嘔吐,貧血,體重減輕或乏力,少數患者可表現為胸腔積液,呼吸困難,急腹癥等,體格檢查可見脾臟明顯增大,而淺表淋巴結多無異常,腫大的脾臟多失去原來形狀,常呈不規則形,邊緣鈍,脾切跡多摸不清,有時脾表面可觸及硬性結節,有觸痛,此種脾腫大的特點有利於和門脈高壓的淤血性脾大相鑒別,也是其與一般脾大性疾病的顯著區別.
原發性脾淋巴瘤
原發性脾淋巴瘤检查
原發性脾淋巴瘤檢查項目:
染色體酸性磷酸酶血紅蛋白血塗片紅細胞沉降率(ESR)骨髓象分析脾臟超聲檢查腹部MRI檢查腹部CT
1.外周血血小板,血紅蛋白及白細胞減少.
2.血沉增快免疫球蛋白增高.
3.骨髓象可見淋巴瘤細胞浸潤,其陽性率可達40%.
4.組織活檢手術者,可組織活檢,證實均為B細胞性淋巴瘤.
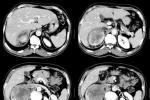
5.CT掃描或MRI顯示脾臟明顯增大,CT呈低密度改變,MRI在T1加權相呈中低信號,T2加權相呈高信號.
6.B超檢查呈低或無回聲的單發或多發結節狀密度影,但也可表現為脾均質性增大,脾腫瘤尚可侵及鄰近器官,如左腎包膜,胰腺,肝臟,胃大彎及左膈肌等.
原發性脾淋巴瘤预防
目前尚未完全發現淋巴瘤的明確病因,較為公認的是某些感染因素可能與某些類型淋巴瘤的發病有關.減少環境污染、保持良好的生活習慣、對機體的某些慢性炎癥性疾病及時治療、改善機體的免疫功能,不僅可能減少淋巴瘤的發病率,也是減少其他惡性腫瘤發病率的共同原則.
原發性脾淋巴瘤治疗
(一)治療
多數學者認為脾淋巴瘤作脾切除術後不僅可以改善癥狀,而且也是一種診斷和治療手段.術後一般可使因脾淋巴瘤導致的血象降低恢復至正常.
1.手術治療
腹探查術,術中明確腫瘤外侵的范圍,切除脾臟及其周圍受侵的組織及臟器,無法切除者應行組織活檢術,且常規行肝及腹腔淋巴結活檢,為術後分期、分型及放、化療提供依據.術後為防止可能出現的播散,仍以輔助化療為好.
2.放療
過去認為病理類型為低、中度惡性或Ⅰ、Ⅱ期病例可予術後全腹照射.目前多不主張全腹照射.必要時,可采用光子刀直接照射腫塊或采用適形調強照射脾區.
3.化療
高度惡性或Ⅲ期患者,應以全身化療為主.化療方案多選用CHOP或BACOP,共用6周期.聯合使用全身化療及光子刀照射雖可引起較嚴重的骨髓抑制及胃腸道反應,但給予相應的對癥支持治療,一般均可完成治療計劃.若同時采用放、化療,則化療周期可適當減少.
(二)預後
Martins等指出,原發性脾臟淋巴瘤的預後與首發部位、分期、病理類型有關,尤其後兩者.病理類型為低、中度惡性者,其3年、5年生存率分別為75%和60%;而高度惡性者其3年生存率僅20%.分期屬Ⅰ~Ⅱ期者,其2年、5年生存率分別為71%和43%;而Ⅲ期者則分別為21%和14%.多數學者認為:PSLⅠ~Ⅱ期患者其預後與其他Ⅰ期NHL相似;而Ⅲ期患者的預後則與其他Ⅳ期NHL相同.Ahmann報道49例脾臟惡性淋巴瘤,指出濾泡性者比彌漫浸潤者預後要好.全組5年生存率為31%,分化好的淋巴細胞性淋巴瘤5年生存率為60%.
原發性脾淋巴瘤饮食
合理膳食可多攝入一些高纖維素以及新鮮的蔬菜和水果,營養均衡,包括蛋白質、糖、脂肪、維生素、微量元素和膳食纖維等必需的營養素,葷素搭配,食物品種多元化,充分發揮食物間營養物質的互補作用.
原發性脾淋巴瘤并发症
有左側胸腔積液者可聞及左肺呼吸音減低,急腹癥患者多因脾破裂所致,表現為劇烈腹痛、血性腹水,甚至休克.
1/2 1 2 下一页 尾页























