先天性腎上腺皮質增生癥
先天性腎上腺皮質增生癥百科
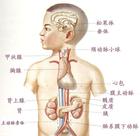
先天性腎上腺皮質增生癥(CAH)是由於腎上腺皮質激素生物合成酶系中某種或數種酶的先天性缺陷,使皮質醇等激素水平改變所致的一組疾病.常呈常染色體隱性遺傳.臨床上以21-羥化酶缺陷癥為最常見,占90%以上,其發病率約為1/4500新生兒,其中約75%為失鹽型,其次為11β-羥化酶缺陷癥,約占5%~8%,其發病率約為1/5000~7000新生兒.其他類型均為罕見.
先天性腎上腺皮質增生癥
先天性腎上腺皮質增生癥病因
基因突變(90%)
幾乎所有CYP21突變都是CYP21和CYP21P之間重組的結果(不等交換或轉換).約20%突變等位基因攜帶缺失突變.約75%的突變等位基因是基因轉換的結果.32%的失鹽型病人一條等位基因上有大片段缺失或轉換突變,56%在一條等位基因上有內含子2的點突變引起RNA切接異常.在體外實驗中證實這些突變使21-羥化酶活性完全或幾乎完全喪失.在單純男性化型,最常見的突變等位基因(35%)為第172號氨基酸密碼子存在替代突變(Ile變為Asn),隻保有正常21-羥化酶2%~11%的活性.非經典型中最常見(39%)的突變是第281號氨基酸的突變(Val變為Leu).目前已發現抑胃肽(GIP)、精氨酸加壓素(AVP)、β2-腎上腺素受體在腎上腺異常表達可引起AIMAH.
先天性腎上腺皮質增生癥
先天性腎上腺皮質增生癥症状
ACTH分泌增加,引起雙側腎上腺皮質增生,增生的皮質持續大量地合成雄激素和致高血壓的鹽類皮質素.
20~22碳鏈酶缺乏導致罕見先天性脂性腎上腺增生伴,常有類固醇激素生成完全障礙,如無足夠的替代治療,嬰兒將早期死亡.
3&beta-羥類固醇脫氫酶異構酶的缺乏致使孕酮,醛固酮和皮質醇的合成障礙,脫氫異雄酮則過度產生,種不尋常的綜合征特點是低血壓,低血糖和男性假兩性畸形,女性為不常見的多毛,有變化不定的黑色素沉著.
21-羥化酶的不足或缺乏使17-羧孕酮不能轉化為皮質醇,多見的不足有二種形式:
多種多樣的丟鈉,醛固酮低或缺乏;常見的是非丟鈉型,多毛,男性化,低血壓和色素沉著常見.
17&alpha-羥化酶缺乏,最多見於女性患者,有些到成年表現為皮質醇低水平,ACTH代償性增高,原發性閉經,性幼稚,很少有男性假兩性畸形,鹽類皮質激素分泌過多引起高血壓,以11-脫氧皮質酮增高為主.
11&beta-羥化酶缺乏使皮質醇和皮質酮的形成受阻,ACTH釋放過高,致深度黑色素沉著,由於11-去氧皮質酮分泌過量而引起高血壓,無明顯性征異常.
18-羥類固醇脫氫酶缺乏,皮癥罕見,為醛固酮生物合成最後一步的特異性阻滯所致,故患者尿鈉丟失多,引起脫水和低血壓.
青春期後,極少發現多毛和閉經等男性化表現,偶然在中年時引起男性化現象,這種獲得性的腎上腺輕度酶的異常稱為腎上腺皮質良性男性化現象.
新生女嬰外生殖器像有嚴重的尿道下裂和隱睪,男孩在出生時多為正常,在宮內胎兒已有過量雄激素,故已有明顯異常.
未經治療的患者出現多毛,肌肉發達,閉經和乳房發育,男性患者生殖器官超常地大,雄激素過多抑制促性激素的分泌,致使睪丸萎縮,在極為罕見的情況,睪丸內有增生的腎上腺皮質殘餘會使睪丸增大和變硬,絕數病人青春期後無精液,由於腎上腺皮質增生,患者3~8歲時身高驟增,以至於比同齡孩子高出許多,大約9~10歲左右過量雄激素致骨骺早期融合,使生長終止,病人成年後較矮小,男女都具有挑釁行為和性欲增強,而致發生社會問題和紀律問題,在某些男孩身上尤為突出.
先天性腎上腺皮質增生癥
先天性腎上腺皮質增生癥检查
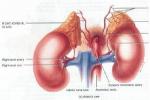
尿17-酮類醇水平高於同性別同年齡的正常者,尿中孕酮水平早期升高(這比尿17-KS的水平更為敏感,因孕酮是雄激素的前體),血17-羥孕酮水平升高是最敏感的指標,適用於兒童,染色體檢查正常,X線檢查會發現骨齡早化,側位尿道膀胱造影會顯示陰道,尿道和膀胱,CT掃描可見高度增生的腎上腺,尿道鏡可看清開口於尿道後壁的陰道,也能進入陰道並看到子宮.
先天性腎上腺皮質增生癥预防
1.新生兒CAH的篩查:主要指新生兒21-OHD的篩查診斷.目的是預防危及生命的腎上腺皮質危象以及由此導致的腦損傷或死亡、預防女性患兒由於外生殖器男性化造成性別判斷錯誤,預防過多雄激素造成的以後身材矮小,心理、生理發育等障礙,使患兒在臨床癥狀出現之前及早得到診治.
新生兒CAH篩查方法是對每位出生的嬰兒在生後3~5天,於足跟采血,滴於特制的濾紙片上,通過用各種檢測方法,如酶聯免疫吸附法(ELISA),熒光免疫法等測定濾紙血片中17-OHP濃度來進行早期診斷.正常嬰兒出生後17-OHP可>90nmol/L,12~24h後降至正常.17-OHP水平與出生體重有一定關系,正常足月兒17-OHP水平在30nmol/L以下,出生低體重(1500~2700g)為一40nmol/L,極低體重(500nmol/L為典型CAH,150~200nmol/L可見於各種類型的CAH或假陽性.17-OHP篩查的陽性切割點仍應根據各實驗室方法制定,並通過長期觀察、總結經驗來加以調整.陽性病例需密切隨訪,通過測定血漿皮質醇、睪酮、DHEA、DHA及17-OHP水平等以確診.
2.產前診斷和治療:對CAH先癥者及父母應進行21羥化酶基因分析.當母親再次懷孕時,於孕4~5周時,口服地塞米松20μg/(m2/d)(一般1~1.5mg/d),在孕9~11周時,絨毛膜(CVS)活檢做染色體檢測,DNA進行CYP21B基因分析,如上述結果提示該胎兒為男性,雜合子或正常胎兒,可中斷地塞米松治療.羊水檢測提示胎兒為女性純合子患兒的可能性大時,那麼地塞米松治療至胎兒出生為止.
先天性腎上腺皮質增生癥治疗
早期診斷絕對必要.合理的治療為給予糖皮質激素,即每晚11時口服地塞米松0.5~1.5mg矯正缺失,抑制ACTH分泌.對嚴重的低鹽綜合征患者氟氫可的松有助於維持血壓和體重,可用0.05~0.3mg,依病情嚴重程度及年齡大小而定.
發育以後,可采用手術使陰道與尿道分開,並使陰道口於會陰部的正常位置上,如陰蒂經常勃起,可考慮陰蒂切除.慎重給予雌激素或出生後即用藥調節可使假兩性畸形患者維持女性外觀並改善其心理狀態.
(一)治療(僅供參考,詳細請詢問醫生)1.糖皮質激素替代治療(1)總論:所有經典型21-羥化酶缺陷癥病人和有癥狀的非經典型病人都用糖皮質激素治療,使下丘腦和垂體CRH和ACTH過多分泌受到抑制,血中水平異常增高的腎上腺性激素得以減少.在兒童中,推薦用氫化可的松(即皮質醇本身),劑量10~20mg/(m2·d),2/d或3/d服用.這些劑量超過皮質醇分泌的生理水平,在兒童和青少年中皮質醇分泌生理水平大約為6~7mg/(m2·d).盡管在新生兒中皮質醇分泌輕度升高是正常的[7~9mg/(m2·d),CAH嬰幼兒通常給最小劑量6mg/(m2·d),3/d.對21-羥化酶缺陷癥兒童必須給以超生理劑量的糖皮質激素,這樣才足以抑制腎上腺雄激素,減少發生腎上腺皮質功能減退癥的可能性.氫化可的松的半衰期短,可以減少對生長的抑制和其他種類激素的副作用,這些激素作用時間長且藥力強,如潑尼松、地塞米松.另一方面,作用時間短的糖皮質激素每天1次應用不能有效控制腎上腺皮質的激素分泌.醋酸可的松不是21-羥化酶缺陷癥的首選藥物.醋酸可的松的生物利用度是氫化可的松的80%,效用隻是氫化可的松的2/3.另外,因為可的松必須轉化成皮質醇才能發揮生物活性,11β-羥類固醇脫氫酶還原酶活性下降會進一步降低藥效.年齡大的青少年和成人可以用最小劑量的潑尼松(例如,5~7.5mg/d,分2次服用)或地塞米松(總共0.25~0.5mg,1/d或2/d服用).必須仔細監測醫源性庫欣綜合征的征象,如快速的增重、高血壓、皮膚紫紋以及骨量減少.睪丸腎上腺剩餘的男性CAH病人需要更大劑量的地塞米松抑制ACTH.
通過監測17-OHP和雄烯二酮水平來判斷治療效果(即腎上腺激素的抑制情況).在女性和青春期前男性患者中,睪酮也可以作為一個有用的指標.因為治療過度存在副作用,不應該完全抑制內源性腎上腺皮質類固醇激素的分泌.17-0HP的控制范圍最好在1~10ng/ml,睪酮水平與同年齡和同性別相當.激素測定時間與服藥的時間關系要固定,最好在ACTH生理高峰出現的上午8時,或在下一次服藥前即氫化可的松水平處於谷底時取血.
兒童必須每年檢查X線骨齡相,仔細監測生長直線.盡管能夠做到仔細監測各項指標,且病人依從性很好,大多數回顧性研究顯示成人最終身高低於基於父母身高的預期身高,也低於正常人平均身高.
另外,對於失鹽型CAH病人還必須接受鹽皮質激素替代治療,一些病人在飲食中可以增加鹽攝入(1~3g/d).大多數病人0.1mg/d氟皮質酮.嬰兒和初學走路的小孩有時需要0.1~0.2mg/次,2/d.主要依靠測定血將腎素活性來調節藥物劑量和鹽攝入量.
(2)非經典型病人治療的適應證:非經典型21-羥化酶缺陷癥病人如果存在雄激素過多的癥狀和體征就應該接受糖皮質激素治療.對性早熟的兒童給以小劑量的糖皮質激素.年輕女性非經典型病人如果發生多毛癥、月經稀發或閉經、痤瘡,也應該用糖皮質激素治療.不育癥也應該接受糖皮質激素替代治療,因為激素紊亂是懷孕的主要障礙,治療後容易受孕.糖皮質激素治療抑制腎上腺雄激素過多分泌後,雄激素過多的臨床癥狀得以逐步改善.單用糖皮質激素治療很難使多毛癥緩解,因為已經形成的毛囊難於消除.作為輔助手段,可以向這些病人建議美容治療多毛癥.男性非經典型21-羥化酶缺陷癥病人接受糖皮質激素治療後,生精和生育能力都有所改善.有睪丸增大的非經典型男性病人也應該接受糖皮質激素治療.對癥狀已經緩解的非經典型21-羥化酶缺陷癥病人,或已經過瞭生育年齡的女性非經典型病人可以考慮終止糖皮質激素治療.
(3)應激劑量:在腎上腺危象時,腎上腺危象的處理用0.9%的生理鹽水維持血容量(至少20ml/kg靜脈推註).在急性擴容後,用0.9%生理鹽水和少量右旋糖酐靜脈維持,速度按維持量速度的2倍.沒有明確診斷時,在糖皮質激素治療前留取血標本檢測雄激素、17-OHP,ACTH及皮質醇.治療首選氫化可的松,靜脈應用,氫化可的松具有鹽皮質激素活性.初始劑量新生兒25mg,兒童50mg,青春期75~100mg.初始負荷劑量後,必須間斷給予50~100mg/(m2·d),分為6次.
應激情況下氫化可的松劑量在40~100mg/(m2·d).可以口服,每8小時1次,或靜脈應用,每6小時1次.根據應激情況決定劑量,給藥途徑和給藥次數.對任何發熱性疾病都要增加藥物劑量(直到退熱24h以後).劑量是平時維持劑量的3~5倍.在更嚴重的應激或口服藥效會受影響時應腸道外應用糖皮質激素.在這些情況下,需要更大劑量75mg/(m2·d).在手術前也應增加氫化可的松劑量.術前晚上給以平時劑量的3~5倍,手術前麻醉誘導時再給以氫化可的松靜脈負荷量.誘導時所給劑量與腎上腺危象時用的初始劑量相似:新生兒25mg,兒童75mg,青春期及成人75~100mg.應激保護要持續24~72h,根據手術的類型和恢復的情況而定.逐漸減量至維持量.非經典型21-羥化酶缺陷癥病人手術時不需要給以應激劑量的氫化可的松,除非此前因長期接受糖皮質激素治療導致醫源性腎上腺皮質功能減退.
2.治療中存在的問題及治療進展過去50年隨著采用糖皮質激素和鹽皮質激素替代治療以及LHRH激動劑控制LHRH依賴性性早熟,CAH患者的生活質量得以顯著改善.盡管取得瞭諸多進展,目前,治療方案不能使許多CAH兒童有正常的生長和發育,成人CAH的治療可能存在醫源性庫欣綜合征,不能充分控制高雄激素血癥和不育.即使患者的依從性非常好,這些問題也未解決.在21-羥化酶缺陷癥治療中,應用生理劑量的氫化可的松可以使CAH病人血漿ACTH水平正常.外源性氫化可的松(2/d或3/d)不能精確模擬ACTH脈沖分泌與皮質醇脈沖之間密切的時效性關系.另外CAH病人經常出現中樞對糖皮質激素反饋抑制的敏感性下降.糖皮質激素敏感性下降進一步使糖皮質激素治療的中樞性作用下降,而外周性糖皮質激素敏感性可以保持,從而出現生長抑制等副作用.
即使CAH病人中ACTH分泌可以恢復正常,雄激素合成卻不能恢復正常,因為腎上腺激素合成過程中21-羥化酶阻斷後分流入雄激素通路的類固醇中間產物都要比正常時多.為瞭防止CAH中腎上腺內源性雄激素分泌過多,必須使膽固醇側鏈裂解速度降到正常水平以下,這樣才能避免17-羥孕酮的過度堆積,以及分流進入雄激素通路.為瞭通過負反饋作用抑制膽固醇側鏈裂解速度至正常水平以下,必需應用超過生理劑量的糖皮質激素.傳統治療很難在高皮質醇血癥和高雄激素血癥之間保持平衡.在接受治療的患者中經常出現糖皮質激素過多的表現,如肥胖、生長速度下降或其他庫欣綜合征臨床特點.高雄激素血癥的癥狀和體征包括:女性男性化、男性性早熟以及女性和男性都會出現的成人最終身高矮.兒童中的另一並發癥為中樞性性早熟,CAH診斷被延誤,以及腎上腺雄激素分泌治療欠佳的病人更易出現真性性早熟,這使腎上腺雄激素分泌過多的問題更復雜.
CAH病人成人身高經常低於正常,可能因為高皮質醇血癥(醫源性),或高雄激素血癥再通過高雌激素血癥對生長軸產生間接影響,或以上兩種原因共同作用.回顧性研究顯示接受治療的病人最終身高相對獨立於腎上腺雄激素水平的控制程度.理論上,用最接近生理劑量的氫化可的松治療的病人腎上腺雄激素水平和骨骼成熟速度控制最差,因此,由於骨骼提前閉合最終身高會下降.然而另一方面糖皮質激素過多也會抑制生長.不斷調整藥量,根據不同個體找到最佳平衡點,是用藥的藝術.有隨機對照前瞻性交叉試驗顯示:用氫化可的松15mg/(m2·d)治療的病人比25mg/(m2·d)治療的病人骨骼抑制的可能性小.
一旦生長發育完成,女性CAH病人繼續面臨多毛癥、閉經和不育的問題.經典型CAH女孩常見月經初潮年齡延遲,如PCOS的卵巢功能障礙.雄激素會直接阻礙卵泡成熟或影響下丘腦-垂體-性腺軸;然而CAH女孩中的月經不規律,不排卵和不育不總是由未治療的高雄激素血癥引起.女性CAH腎上腺孕酮分泌增加,腎上腺來源的雌激素水平增加.CAH女孩卵巢功能障礙也可能由於下丘腦,垂體或卵巢水平的異常.
由於CAH病人的治療比較棘手,存在上述諸多問題,因此,目前正致力於探討一些新的治療方法.新的治療方案目標是使CAH兒童獲得正常的生長發育,成人CAH生活質量最大限度地提高.比如,因為雌激素,而非雄激素是骨骼成熟和骨骺提前閉合的原因,減少雌激素產量可以在一定程度預防或改善身材矮小.有學者正在研究用芳香化酶抑制劑(阻斷雄激素轉變成雌激素)與雄激素拮抗藥(減輕男性化程度)來輔助治療21-羥化酶缺陷癥.這些藥物可以減少糖皮質激素的用量,而不會使女性男性化程度進一步發展或骨骼成熟加速,取得瞭初步成果.腎上腺切除術是另一有很大爭議的治療方法.一些專傢建議有嚴重男性化和失鹽型(酶活性為O的等位基因基因型)女性病人在進行生殖器重建手術時(在1歲內)進行腎上腺切除術.這一方法的根據是女性在生命的以後時間裡都必須要通過治療來抑制腎上腺,手術切除腎上腺可以根治.腎上腺切除後給以替代劑量的氫化可的松和醛固酮治療要比用糖皮質激素抑制腎上腺簡單些.另外,在一些類型的CAH中升高的一些前體物質會引起鈉瀦留,使治療更加困難,尤其是在腎上腺危象時.反對意見認為,最近對癌癥病人的研究顯示,一些腎上腺雄激素對女性有益處.因此,由於腎上腺切除而剝奪女性所有腎上腺雄激素並非完全有利,應該繼續研究其他治療方法.
3.外生殖器重建手術:以前所有生殖器畸形的治療目的是使病人具有正常的性功能和生育能力.因此,46,XX單純男性化的CAH兒童通常按女性扶養,46,XY的兒童按男性扶養.最初的手術方式是在生命早期階段改善外生殖器的外觀(陰蒂肥大是標準),在晚些時候(通常在青春期後)使生殖器更適於性交.有些病人對手術結果不滿意,這些病人中男性性傾向比例增加.現在推薦改良的手術方法:在1歲以內進行一次性完全重建手術,並避免損傷敏感的陰蒂組織(陰蒂成形術).因為接受這種手術的病人還很年輕,尚不能充分評價這些新型外科手術的治療結果.
現在對CAH病人的治療目標是在考慮生殖能力的同時獲得最佳心理治療結果.醫生應該向病人傢屬提供每種治療方法的詳盡信息,讓傢屬作出最後決定.另外,有學者建議在新生兒期決定扶養性別但不手術,直到孩子大到可以決定他(她)的性別傾向.現在還沒有足夠的證據確定這種方法是否會造成心理創傷,或比傳統手術方法造成的創傷小.
(二)預後1.腎上腺危象:是對生命的惟一威脅,可發生於未經治療的失鹽型嬰兒.
2.生長的影響:由於在治療前雄激素分泌增多生長過快,骨成熟提前,使骨骺早閉合,可導致身矮,非失鹽型男病兒易延誤診斷而致身矮,使用皮質激素過量,也常引起矮小.
3.性發育和生育影響:造成性發育和生育影響主要在於治療的不適當所造成.
本病征如能早期予以適當治療,預後尚好,可有正常的生長發育和生育力.
先天性腎上腺皮質增生癥饮食
根據不同的癥狀,有不同情況的飲食要求,具體詢問醫生,針對具體的病癥制定不同的飲食標準.
先天性腎上腺皮質增生癥并发症
某些腎上腺酶的先天缺陷導致類固醇的生成異常,女性則引起假兩性畸形,男性生殖器巨大,酶的缺陷伴有胎兒子宮內過量的雄激素產物,在女性苗勒氏導管結構(即卵巢,子宮和陰道)將正常發育,而過量的雄激素在泌尿生殖系和生殖結節內發揮其男性化效應,以致陰道和尿道連接,肥大的陰蒂低且又開放,陰唇往往也肥大,嚴重者有尿道下裂和隱睪,腎上腺皮質因大部份分泌具有合成代謝的雄性類固醇而導致不同程度的皮質醇不足.
1/2 1 2 下一页 尾页


















