賁門癌 賁門癌變 carcinoma of gastric cardia
賁門癌 賁門癌變 carcinoma of gastric cardia百科
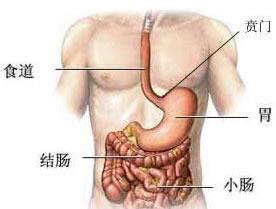
賁門癌在我國食管癌高發區的發病率也很高,據這些地區及腫瘤研治機構的統計,食管癌與賁門癌的比例約為2∶1.由於對賁門的范圍理解不一致,故對賁門癌的定義存在不同看法,以至於統計數字出入較大.正確的賁門癌定義是發生在胃賁門部,也就是食管胃交界線下約2cm范圍內的腺癌,它是胃癌的特殊類型,應和食管下段癌區分.
賁門癌 賁門癌變 carcinoma of gastric cardia
賁門癌 賁門癌變 carcinoma of gastric cardia病因
病因
與其他腫瘤一樣,病因不詳,可能與飲食因素、環境因素、遺傳因素以及幽門螺桿菌感染有關.
發病機制
1.大體分型
(1)進展期:胃腸道腫瘤分型一般沿用Borrman分型,其基本分類為蕈狀,潰瘍Ⅰ型,潰瘍Ⅱ型與浸潤型,我國作者據此對賁門癌分4型.
①隆起型:腫瘤為邊緣較清晰的向腔內隆起的腫塊,呈菜花,結節巨塊或息肉狀,可有淺潰瘍.
②局限潰瘍型:腫瘤為深潰瘍,邊緣組織如圍堤狀隆起,切面與正常組織境界清晰.
③浸潤潰瘍型:潰瘍之邊緣不清晰,切面與周圍組織分界不清.
④浸潤型:腫瘤在賁門壁內浸潤生長,受累處均勻增厚,與周圍組織無界限,周圍黏膜常呈放射狀收縮.
大體分型與組織學類型有關,1,2兩型以高分化腺癌和黏液腺癌較多,浸潤潰瘍型以低分化腺癌及黏液腺癌的比例為多,浸潤型則多數是低分化彌漫型腺癌或黏液腺癌,外科治療預後以隆起型最好,局限潰瘍型第二,浸潤潰瘍型較差,浸潤型最差.
賁門腺癌的組織學類型主要有二類:腺癌與有明顯黏液分泌的黏液腺癌,此二類又根據分化程度各自分為高分化,低分化和彌漫型三個亞型,分化程度之高低與手術預後關系密切,除瞭腺癌與黏液腺癌,賁門癌還有一些少見的組織學類型,如腺鱗癌,未分化癌,類癌(嗜銀細胞癌)以及癌肉瘤等.
(2)早期:早期賁門癌大體形態與胃其他部位和食管的早期癌相似,可以簡單分為三型.
①凹陷型:癌瘤部黏膜呈不規則的輕度凹陷,有少數為淺潰瘍,與周圍正常黏膜分界不明確,鏡下分化常較差.
②隆起型:癌變部黏膜增厚粗糙,稍有隆起,部分表現為斑塊,結節或息肉狀,以高分化腺癌占多數.
③隱伏型:病變部黏膜顏色略深,質地略粗,此外大體無明顯改變,經組織學檢查始確診,是3型中比較最早的形態.
2.賁門癌的擴散與轉移規律
(1)直接浸潤蔓延於食管下端胃的其他部分,裂孔部膈肌,肝左葉,肝胃韌帶,胰尾,脾門,脾以及其他腹膜後結構.
(2)淋巴道轉移:賁門壁內,尤其是黏膜下和漿膜下層有豐富的淋巴網與食管淋巴網交通,匯集而成壁外淋巴管,向上引流至縱隔,向下引流至腹腔叢,最後進入胸導管,有的作者提出賁門的3條淋巴引流系統為:
①升幹:沿食管壁上行至縱隔.
②右幹:從胃小彎沿胃左血管和賁門食管支到腹腔動脈旁.
③左幹:向後壁沿大彎到胰上緣和腹膜後.
又可分大彎支,後胃支及膈支,各系統沿線皆有淋巴結,原第一站的是賁門旁(左,右),下段食管旁及胃小彎淋巴結,第二站有胃左血管旁,脾血管旁及網膜淋巴結,遠處者有腹腔動脈旁,腹主動脈旁,肝門區,縱隔及鎖骨上淋巴結.
(3)血運轉移:
①經過門靜脈入肝,通過下腔靜脈人體循環.
②經器官間靜脈徑路直接入體循環,前者是最常見轉移通路.
(4)種植:癌細胞可脫落種植到腹膜網膜等處,可伴發血性腹水.
賁門癌 賁門癌變 carcinoma of gastric cardia
賁門癌 賁門癌變 carcinoma of gastric cardia症状
賁門癌的癥狀:
柏油便腹部不適腹水貧血貧血貌上消化道出血吞咽困難
由於賁門的解剖特點,猶如一條河流的入海處,食管就是河,而賁門遠方的胃腔即為海,賁門通道越走越寬,因此不似食管發生癌後很容易產生梗阻,賁門區的癌初起時體積小,不易造成梗阻,如果出現吞咽困難,癌瘤必定已經相當進展,故早期賁門癌病人缺乏明確的特征性癥狀,賁門癌的癥狀包括上腹部不適,輕度食後飽脹,消化不良,或心窩部隱痛等,都易與消化性潰瘍癥狀相混淆,引不起病人的重視,一直到吞咽困難加重,始促使病人就醫,賁門癌另一始發癥狀是上消化道出血,表現為嘔血或柏油便,出血嚴重者可伴有虛脫或休克,或表現為重度貧血,此情況的發生率約占病人的5%,由於缺乏哽噎癥狀,病人易被誤診為消化性潰瘍出血,並被腹部外科醫師進行瞭手術,也正是因為多數系急診手術,各方面準備不夠充分,這類病人手術並發癥的發生率和死亡率都較高,療效不良,晚期病例除瞭吞咽困難,還可出現上腹和腰背的持續隱痛,表明癌瘤已累及胰腺等腹膜後組織,是為手術禁忌證.
早期賁門癌病人並無陽性體征,中晚期病人可見貧血貌,低蛋白血癥,消瘦,脫水或低蛋白性水腫,如果腹部出現包塊,肝大,腹水征,盆腔腫物(肛門指診),都不適合手術治療.
賁門癌 賁門癌變 carcinoma of gastric cardia
賁門癌 賁門癌變 carcinoma of gastric cardia检查
賁門癌檢查項目:
食管造影內鏡檢查胃鏡腹部CT上消化道X線鋇餐
1.X線鋇餐造影:是診斷賁門癌的主要手段.
(1)早期:早期表現為細微的黏膜改變,小的潰瘍龕影以及不太明顯而恒定存在的充盈缺損,在早期病例中,必須行內鏡檢查及塗刷細胞學及活檢病理,始能確診.
(2)晚期:晚期病例X線所見明確,包括軟組織影,黏膜破壞,潰瘍,龕影,充盈缺損,賁門通道扭曲狹窄,下段食管受侵,以及胃底,大小彎胃體皆有浸潤,胃壁發僵,胃體積縮小等.
2.胃鏡檢查:可見賁門處腫物或糜爛,質地脆硬易出血,嚴重時管腔扭曲狹窄進鏡困難,檢查同時可多次活檢行病理檢查.
3.腹部CT:可以瞭解腫物與周圍器官之關系,相對食管的CT所見,賁門癌的陽性發現往往不太肯定,CT有助於發現肝轉移以及是否判斷侵及胰和腹腔淋巴結,有利於賁門癌術前評估.
4.脫落細胞學診斷賁門癌的陽性率比食管癌低,這也是賁門的圓錐形解剖特點造成球囊不易接觸腫瘤所致,改用較大球囊後診斷率有所提高.
賁門癌 賁門癌變 carcinoma of gastric cardia预防
誘發賁門癌的因素很多,有效地預防賁門癌,在日常生活中必須註意以下幾點:
1、不抽煙不酗酒,據統計,抽煙是誘發賁門癌的主要因素之一,長期吸煙可直接誘發賁門癌,有關資料表明吸煙者賁門癌的發病率比不吸煙者高10倍,另外,酒精對賁門粘膜刺激很大,容易引起賁門表面粘膜變性壞死,而且酒精內也含有亞硝氨,黃貢黴等等多種致癌物質,據統計,飲酒者比不飲酒者的賁門癌發病率高10倍,又吸煙又飲酒者比不吸煙不飲酒者賁門癌的發病率高30倍.
2、不吃過燙和粗硬食物,有關專傢在賁門癌高發區河南林縣,江蘇揚中縣等地區調查表明,賁門癌的發生與飲食過熱,硬,粗,快有關,過燙的茶,粥可引起賁門粘膜上皮癌變.
3、不吃黴變醃漬食物,黴花生,黴幹菜,醃肉,臘肉等食物常被黃曲黴,白地黴等真菌所污染,易產生亞硝胺,亞硝酸鹽等致癌物質,食用後易發生賁門癌.
賁門癌 賁門癌變 carcinoma of gastric cardia治疗
賁門癌西醫治療方法
手術治療
一、賁門癌的手術適應證
迄今為止,手術治療是公認的賁門癌的首選治療.由於其組織學為腺癌或粘液腺癌,放射治療幾乎無效,化學治療效果也甚微.賁門癌手術適應證:
①經X線、細胞學及內鏡確診;
②超聲檢查、腹部CT掃描或腹腔鏡檢除外淋巴結、肝、腎上腺、網膜、腹膜及盆腔轉移,無腹水;
③一般情況中等以上,無重大心肺或其他臟器合並癥.
由於賁門的解剖學特點,與肝、脾、橫結腸、胰尾、腎、腎上腺、小腸、膈肌、後腹膜等諸多臟器相鄰,又具有豐富的淋巴引流,向上入縱隔,向下沿大彎及小彎兩條主要通道擴散,還可在胃壁內浸潤,甚至達到全胃,因此一般的消化道造影不可能顯示全部上述各個進程,應用發泡劑雙重對比造影,可以清楚顯示腫塊、軟組織影、粘膜破壞、潰瘍、胃壁增厚的范圍等,但X線改變常要比實際情況輕.應用腹部CT,可以瞭解腫物與周圍器官之關系,但是比較食管的CT所見,賁門癌的陽性發現往往不太肯定,譬如是否侵及胰,往往判斷不正確,CT懷疑有胰尾浸潤而實際並無粘連,CT認為與胰無關聯,但開腹腫瘤與胰浸潤粘連成團.CT有助於發現肝轉移,但對局部淋巴結轉移的判斷就不太準確.總之,在術前判斷賁門癌之發展程度,估計其切除可能性等是一件相當困難的事,是臨床到目前尚未解決的難題.為瞭不使病人失去治療機會.腹部B超、CT以及食管胃造影等檢查的陽性發現,除非確證已有廣泛擴散轉移,都應給予探查,爭取切除病變並恢復消化道連續性.
二、賁門癌的手術途徑及方法
醫科院腫瘤醫院胸外科習慣采用左胸後外側標準開胸切口,經第7肋床或肋間,然後在左膈頂部以食管為軸心作輻射狀切口開腹.此種徑路,對賁門區顯露良好,足以行次全胃切除及胃周及胃左血管的淋巴結清掃.如需要擴大切除范圍,行全胃或合並切除脾、部分胰等,則可將該切口向前下延到上腹壁,切斷左肋軟骨弓膈肌及腹壁肌肉,很方便地變成胸腹聯合切口,充分顯露上腹部.
在心肺功能儲備低下和高齡病人中,可以采用頸腹二切口非開胸食管內翻撥脫部分胃切除,食管胃頸部吻合術.先開腹探查病變可以切除後,通過胃底或腹段食管開口將食管探條送到頸部,此時頸部食管已經顯露,在準備作吻合部位之下方將食管結紮固定在探條上,切斷上方食管,持續而均勻地牽拉探條,將食管自上而下翻轉拔脫.遊離胃常規切除部分胃,大彎剪裁成管狀,經食管床上提入頸與食管吻合,這種手術的缺點是胃切除范圍受限,可以導致胃側切緣不凈有殘餘癌.當縱隔過去有炎癥,如淋巴結核而發生粘連時,會使翻轉拔脫遇到困難,拔不動或是撕裂氣管支氣管膜部,發生後一種情況時需立即開胸修補,如事先已經估計拔脫有困難時,最好采用開胸切除的辦法.
對心肺功能不足病人還有一種手術徑路,就是聯合胸骨正中切開和上腹正中切口,術中註意防止雙側胸膜破裂,並將心包自膈面遊離,中線切開膈肌達食管裂孔,將心包前提顯露後縱膈,然後常規將賁門癌及下段食管切除,殘胃上提在後縱隔與食管吻合.此種切口顯露後縱隔受一定限制,可以使用食管胃機械吻合器以保證吻合口質量.
常用的手術方法是近側胃次全切除術.適應於賁門部腫瘤體積不大,沿小彎侵延不超過其全長的1/3時.手術具體操作如下:左後外第7肋床或肋間開胸,探查下段食管,然後以裂孔為軸心向左前切開膈肌、探腹,無肝、腹膜轉移或廣泛淋巴結轉移時,沿大彎離斷大網膜、左胃網膜動脈和胃脾韌帶中的胃短動脈,離斷左側膈肌腳,完全顯露下段食管,清除該部位(包括下肺韌帶內)淋巴結.紗佈墊開胰體及尾,顯露胃左血管及其附近的淋巴結,仔細清掃淋巴結,結紮切斷胃左血管,離斷肝胃韌帶,近側胃完全遊離,在大彎側裁制胃管,如有胃縫合機可節省操作時間.要求切緣距腫瘤邊不<5cm.將胃管順時針旋轉90°,然後與食管下殘端對端吻合,裡層是全層結節縫合,外層將胃漿肌層向上套疊包繞吻合口約2cm,如望遠鏡狀.吻合前為防止胃口粘膜過長,外翻覆蓋肌層邊影響吻合操作,可先環狀切開胃管口部肌層,此時松弛的粘膜由於遠側肌層回縮而如袖狀裸露.充分作粘膜下層止血,齊遠側肌層平面剪除多餘之粘膜,此時胃管口的粘膜正好與肌層相平,吻合時視野十分清晰,有助於嚴密對合.
腫瘤浸潤超過胃小彎長度一半時需行全胃切除,需離斷全部5組胃的血供,全胃切除後縫合十二指腸端,作食管空腸吻合術.最簡單的是食管空腸端側吻合,空腸空腸側側吻合術,或者是Roux-Y食管空腸對端吻合,空腸空腸端側吻合術.作者認為前者操作較簡,空腸血運較後者保存更好.
如腫瘤已侵及胃脾韌帶或胰尾,則可在次全或全胃切除同時行脾、胰尾切除術.註意妥善縫合胰的切斷面,最好再用大網膜覆蓋,以防止發生胰管瘺.
賁門癌手術治療時胃切除范圍一直是有爭議的問題.有主張一律行全胃切除,有的作者主張整塊切除全胃、脾、胰尾、網膜及區域淋巴結取得改進的生存.也有比較次全及全胃切除術後療效,發現兩者之存活率並無差別,建議僅在腫瘤累及胃體時作全胃切除.還有的作者發現在全胃切除術時預防性脾切除對有脾門淋巴結轉移者並不無益於長期生存,而對無脾門淋巴結轉移病例,未作脾切除的反而存活率高.脾切除組還存在術後感染率高,復發死亡較快等現象.醫科院腫瘤醫院937例報告中,有10例行全胃切除術.其中9例在1年內死亡,1例沒有活過2年.胃次全切除合並切除脾、胰尾者20例.術後死亡2例,有2例存活5年以上(1例6年,另1例8年).作者同意一些人的觀點,賁門癌由於就診時多數已屬晚期,早已存在淋巴結轉移,根治手術是無助益的.假如腫瘤確實還是局限時,根治手術又無必要.對於局限於賁門部不超過小彎長度的1/3的病變,應行胃次全切除術加區域淋巴結清掃,是比較合適的治療方針.
三、賁門癌的外科治療近遠期療效
賁門癌的手術療效比食管癌要差.國內三大組切除率73.7%~82.1%,切除死亡率1.7%~2.4%.三大組的5年生存率19.0%~24.0%,10年生存率8.6%~14.3%.
影響賁門癌遠期生存的主要因素為淋巴結有無轉移,腫瘤是否浸潤漿膜以及切除性質(根治或姑息).賁門癌的國際TNM分期,由於綜合瞭前兩個可變因素,同樣是預測病人轉歸的有效指標.
四、殘胃賁門癌
遠側胃部分切除術後殘胃囊發生癌的報告日益增多.其發生率為0.55%~8.9%,其中發生在賁門部的占全部的16.4%~58.5%,殘胃賁門癌在賁門癌中的發生率為1.5%~2.7%.
賁門癌 賁門癌變 carcinoma of gastric cardia饮食
胃癌食療方(下面資料僅供參考,詳細需要咨詢醫生)
(1)蔗薑飲:甘蔗、生薑各適量.取甘蔗壓汁半杯,生薑汁1匙和勻燉即成.每周2次,燉溫後服用,具有和中健胃作用,適宜胃癌初期用.醫學教育網收集整理
(2)紅糖煲豆腐:豆腐100克,紅糖60克,紅糖用清水沖開,加入豆腐,煮10分鐘後即成.經常服食,具有和胃止血,吐血明顯者可選用此食療方治療.
(3)陳皮紅棗飲:桔子皮1塊,紅棗3枚.紅棗去核與桔子皮共煎水即成.每日1次,此食療方行氣健脾,降逆止嘔、適用於虛寒嘔吐.
(4)萊菔粥:萊菔子30克,粳米適量.先將萊菔子炒熟後,與粳米共煮成粥.每日1次,早餐服食,此藥方消積除脹,腹脹明顯者可選用.
(5)陳皮瘦肉粥:陳皮9克,烏賊魚骨12克,豬瘦肉50克,粳米適量.用陳皮、魚骨與米煮粥,煮熟後去陳皮和烏賊骨,加入瘦肉片再煮,食鹽少許調味食用.每日2次,早、晚餐服用,此食療粥降逆止嘔,健脾順氣,腹脹者可首選此膳.
(6)萵苣大棗餅:萵苣250克,大棗250克,面粉500克.將萵苣切碎,大棗煮熟去核,與面粉混和後做餅即成.當點心服用,健脾益胃,燥濕利水;大便稀薄或腹瀉可選用.
(7)芡實六珍糕:芡實、山藥、茯苓、蓮肉、薏米仁、扁豆各30克,米粉500克.將上述全部加工成粉末與米粉合勻即成.每日2次或3次,每次6克,加糖調味,開水沖服,也可做糕點食用,此方健脾,止瀉效果良好.資料來源:醫學教育網
(8)桂圓花生湯:花生連紅衣250克,大棗5枚,桂圓肉12克.大棗去核,與花生、桂圓一起加水煮熟即可.每日1次,養血補脾,貧血明顯者可用此方.
(9)烏梅粥:烏梅20克,粳米100克,冰糖適量.先將烏梅煎取濃汁去渣,入粳米煮成粥,粥熟後加少許冰糖,再稍煮即可.每日1次,此方有收澀止血作用.
(10)麻仁粥:芝麻、桃仁各20克,粳米80克.用芝麻、桃仁和糯米共同煮粥即成.隔日1次,潤腸通便,大便幹燥秘結者可用此粥.
(11)芝麻粥:芝麻6克,粳米30克,蜂蜜適量.將芝麻炒香待米煮粥即將熟時加放,再加蜂蜜調勻即成.每日1次,此藥膳補血潤腸.
(12)魚肚酥:魚肚(大黃魚、鯉魚、黃唇魚、鰻魚的鰾均可作原料),芝麻油.魚肚用芝麻油炸酥,壓碎即成.每日3次,每次10克,用溫開水送服.此藥膳補腎益精,滋養筋脈,止血、散淤、消腫.
(13)健胃防癌茶:向日葵桿蕊或向日葵盤30克.用上述原料煎湯即成.煎湯代茶,長期飲用,有防癌,抗癌消炎之功效.胃癌術後吻合口有炎癥者可選此膳.
胃癌患者飲食
(1)宜多吃能增強免疫力、抗胃癌作用的食物,如山藥、扁豆、薏米、菱、金針菜、香菇、蘑菇、葵花籽、獼猴桃、無花果、蘋果、沙丁魚、蜂蜜、鴿蛋、牛奶、豬肝、沙蟲、猴頭菌、鮑魚、針魚、海參、牡蠣、烏賊、鯊魚、老虎魚、黃魚鰾、海馬、甲魚.
(2)宜多吃高營養食物,防治惡病質,如烏骨雞、鴿子、鵪鶉、牛肉、豬肉、兔肉、蛋、鴨、豆豉、豆腐、鰱魚、鯇魚、刀魚、塘虱魚、青魚、黃魚、烏賊、鯽魚、鰻、鯪魚、鯧魚、泥鰍、蝦、淡菜、豬肝、鱘魚.
(3)惡心、嘔吐宜吃蓴菜、柚子、橘子、枇杷、粟米、核桃、玫瑰、楊桃、無花果、薑、藕、梨、冬菜、芒果、烏梅、蓮子.
(4)貧血宜吃淡菜、龜、鯊、魚翅、馬蘭頭、金針菜、猴頭菌、蜂蜜、薺菜、香蕉、橄欖、烏梅、木耳、羊血、蠶豆衣、芝麻、柿餅、豆腐渣、螺等.
(5)腹瀉宜吃鯊魚、扁豆、梨、楊梅、芋艿、栗子、石榴、蓮子、芡實、青魚、白槿花.
(6)腹痛宜吃金橘、卷心菜、比目魚、鱟魚、蛤蟆魚、沙蟲、海參、烏賊、黃芽菜、芋頭花.
(7)防治化療副作用的食物:獼猴桃、蘆筍、桂圓、核桃、鯽魚、蝦、蟹、山羊血、鵝血、海蜇、鯇魚、塘虱、香菇、黑木耳、鵪鶉、薏米、泥螺、綠豆、金針菜、蘋果、絲瓜、核桃、龜、甲魚、烏梅、杏餅、無花果.
賁門癌 賁門癌變 carcinoma of gastric cardia并发症
轉移與擴散
1.直接浸潤蔓延波及及食管下端胃的其他部分,如裂孔部膈肌、肝左葉、肝胃韌帶、胰尾、脾門、脾以及其他腹膜後結構.
2.淋巴道轉移如轉移到賁門壁內,尤其是粘膜下和漿膜下層有豐富的淋巴網與食管淋巴網交通,匯集而成壁外淋巴管,向上引流縱隔,向下引流腹腔叢,最後進入胸導管.有作者提出賁門的3條淋巴引流系統:①升幹,沿食管壁上行至縱隔;②右幹,從胃小彎沿胃左血管和賁門食管支到腹腔動脈旁;③左幹,向後壁沿大彎到胰上緣和腹膜後.又可分大彎支、後胃支及膈支.各系統沿線皆有淋巴結.屬第一站的是賁門旁(左、右)、下段食管旁及胃小彎淋巴結,第二站有胃左血管旁、脾血管旁及網膜淋巴結.遠處者有腹腔動脈旁、腹主動脈旁、肝門區、縱隔及鎖上淋巴結.
3.血運轉移①經過門靜脈入肝,通過下腔靜脈入體循環;②經器官間靜脈徑路直接入體循環.前者是最常見轉移通路.
4.種植癌細胞可脫落種植到腹膜、網膜、盆腔等處,可伴發血性腹水.
1/2 1 2 下一页 尾页


















