缺血性腦卒中 中風 卒中 腦梗死
缺血性腦卒中 中風 卒中 腦梗死百科
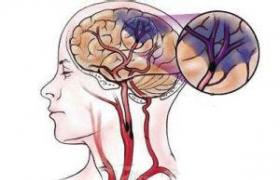
腦梗死又稱缺血性卒中,中醫稱之為卒中或中風.本病系由各種原因所致的局部腦組織區域血液供應障礙,導致腦組織缺血缺氧性病變壞死,進而產生臨床上對應的神經功能缺失表現.腦梗死依據發病機制的不同分為腦血栓形成、腦栓塞和腔隙性腦梗死等主要類型.其中腦血栓形成是腦梗死最常見的類型,約占全部腦梗死的60%,因而通常所說的‘腦梗死’實際上指的是腦血栓形成.
缺血性腦卒中 中風 卒中 腦梗死
缺血性腦卒中 中風 卒中 腦梗死病因
由於腦血栓形成?的病因基礎主要為動脈粥樣硬化,因而產生動脈粥樣硬化的因素是發生腦梗死最常見的病因.近期在全球范圍內進行的INTERSTROKE研究結果顯示:腦梗死風險中的90%可歸咎於10個簡單的危險因素,它們依次是高血壓病、吸煙、腰臀比過大、飲食不當、缺乏體育鍛煉、糖尿病、過量飲酒、過度的精神壓力及抑鬱、有基礎心臟疾病和高脂血癥.需要指出的是,以上大多數危險因素都是可控的.本病具體的病因及其作用機制如下所述:
血管壁病變(60%):
最常見的是動脈粥樣硬化?,且常常伴有高血壓?、糖尿病?、高脂血癥?等危險因素.其可導致各處腦動脈狹窄或閉塞性病變,但以大中型管徑(≥500μm)的動脈受累為主,國人的顱內動脈病變較顱外動脈病變更多見.其次為腦動脈壁炎癥,如結核、梅毒、結締組織病等.此外,先天性血管畸形、血管壁發育不良等也可引起腦梗死.由於動脈粥樣硬化好發於大血管的分叉處和彎曲處,故腦血栓形成的好發部位為頸動脈的起始部和虹吸部、大腦中動脈起始部、椎動脈及基底動脈中下段等.當這些部位的血管內膜上的斑塊破裂後,血小板和纖維素等血液中有形成分隨後黏附、聚集、沉積形成血栓,而血栓脫落形成栓子可阻塞遠端動脈導致腦梗死.腦動脈斑塊也可造成管腔本身的明顯狹窄或閉塞,引起灌註區域內的血液壓力下降、血流速度減慢和血液黏度增加,進而產生局部腦區域供血減少或促進局部血栓形成出現腦梗死癥狀.
血液成分改變(30%):
真性紅細胞增多癥、高黏血癥、高纖維蛋白原血癥、血小板增多癥、口服避孕藥等均可致血栓形成.少數病例可有高水平的抗磷脂抗體、蛋白C、蛋白S或抗血栓Ⅲ缺乏伴發的高凝狀態等.這些因素也可以造成腦動脈內的栓塞事件發生或原位腦動脈血栓形成.
其他(5%):
藥源性、外傷所致腦動脈夾層及極少數不明原因者.
缺血性腦卒中 中風 卒中 腦梗死
缺血性腦卒中 中風 卒中 腦梗死症状
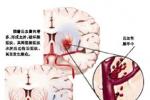
缺血性腦卒中的癥狀對側肢體偏癱口角歪斜,無法說話偏盲伸舌偏斜癱瘓眩暈血管畸形眼球震顫根據腦動脈狹窄和閉塞後,神經功能障礙的輕重和癥狀持續時間,分三種類型:
短暫性腦缺血發作:頸內動脈缺血表現為,突然肢體運動和感覺障礙、失語,單眼短暫失明等,少有意識障礙.椎動脈缺血表現為,眩暈、耳鳴、聽力障礙、復視、步態不穩和吞咽困難等.癥狀持續時間短,可反復發作,甚至一天數次或數十次.可自行緩解,不留後遺癥.腦內無明顯梗死灶.
可逆性缺血性神經功能障礙(RIND)與TIA基本相同,但神經功能障礙持續時間超過24小時,有的病人可達數天或數十天,最後逐漸完全恢復.腦部可有小的梗死灶,大部分為可逆性病變.
完全性卒中(CS)癥狀較TIA和RIND嚴重,不斷惡化,常有意識障礙.腦部出現明顯的梗死灶.神經功能障礙長期不能恢復,完全性卒中又可分為輕、中、重三型.
缺血性腦卒中 中風 卒中 腦梗死
缺血性腦卒中 中風 卒中 腦梗死检查
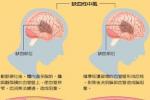
缺血性腦卒中檢查項目顱腦CT檢查腦血管造影顱腦MRI檢查神經系統檢查主要包括腦結構影像評估、腦血管影像評估、腦灌註及功能檢查等.
(一)腦結構影像檢查頭顱頭顱CT是最方便和常用的腦結構影像檢查.在超早期階段(發病6小時內),CT可以發下一些細微的早期缺血改變:如大腦中動脈高密度征、皮層邊緣(尤其是島葉)以及豆狀核區灰白質分界不清楚和腦溝消失等.但是CT對超早期缺血性病變和皮質或皮質下小的梗死灶不敏感,尤其後顱窩的腦幹和小腦梗死更難檢出.大多數病例在發病24小時後CT可顯示均勻片狀的低密度梗死灶,但在發病2-3周內由於病灶水腫消失導致病灶與周圍正常組織密度相當的‘模糊效應’,CT難以分辨梗死病灶.
頭顱標準的MRI序列(T1、T2和Flair相)可清晰顯示缺血性梗死、腦幹和小腦梗死、靜脈竇血栓形成等,但對發病幾小時內的腦梗死不敏感.彌散加權成像(DWI)可以早期(發病2小時內)顯示缺血組織的大小、部位,甚至可顯示皮質下、腦幹和小腦的小梗死灶.結合表觀彌散系數(ADC),DWI對早期梗死的診斷敏感性達到88%~100%,特異性達到95%~100%.
(二)腦血管影像學頸部血管超聲和經顱多普勒目前腦血管超聲檢查最常用的檢測顱內外血管狹窄或閉塞、動脈粥樣硬化斑塊的無創手段,亦可用於手術中微栓子的檢測.目前頸動脈超聲對顱外頸動脈狹窄的敏感度可達80%以上特異度可超過90%,而TCD對顱內動脈狹窄的敏感度也可達70%以上,特異度可超過90%.但由於血管超聲技術操作者主觀性影響較大,且其準確性在總體上仍不及MRA/CTA及DSA等有創檢查方法,因而目前的推薦意見認為腦血管超聲檢查(頸部血管超聲和TCD)可作為首選的腦血管病變篩查手段,但不宜將其結果作為血管幹預治療前的腦血管病變程度的唯一判定方法.
磁共振血管成像(MRA)和計算機成像血管造影和CTA是對人體創傷較小的血管成像技術,其對人體有創的主要原因系均需要使用對比劑,CTA尚有一定劑量的放射線.二者對腦血管病變的敏感度及特異度均較腦血管超聲更高,因而可作為腦血管評估的可靠檢查手段.
數字減影血管造影腦動脈的DSA是評價顱內外動脈血管病變最準確的診斷手段,也是腦血管病變程度的金標準,因而其往往也是血管內幹預前反映腦血管病變最可靠的依據.DSA屬於有創性檢查,通常其致殘及致死率不超過1%.
(三)腦灌註檢查和腦功能評定腦灌註檢查的目的在於評估腦動脈血流在不同腦區域的分佈情況,發病早期的快速完成的灌註影像檢查可區分核心梗死區和缺血半暗帶區域,從而有助於選擇再灌註治療的合適病例,此外其還有評估神經保護劑療效、手術幹預前評估等作用.目前臨床上較常用的腦灌註檢查方法有多模式MRI/PWI、多模式CT/CTP、SPECT和PET等.
腦功能評定:主要包括功能磁共振、腦電圖等對認知功能及情感狀態等特殊腦功能的檢查方法.
缺血性腦卒中 中風 卒中 腦梗死预防
針對可能的病因,積極預防.加強對動脈粥樣硬化、高脂血癥、高血壓、糖尿病等疾病的防治.
對於高血壓患者,應將血壓控制在一個合理水平.因為血壓過高,易使腦內微血管瘤及粥樣硬化的小動脈破裂出血;而血壓過低,腦供血不全,微循環淤滯時,易形成腦梗死.所以應防止引起血壓急驟降低,腦血流緩慢,血黏度增加,以及血凝固性增高的各種因素.
積極治療短暫性腦缺血發作.
講究精神心理衛生,許多腦梗死的發作,都與情緒激動有關.
註意改變不良生活習慣,適度的體育活動有益健康.避免不良嗜好如吸煙、酗酒、暴飲、暴食.要以低脂肪低熱量,低鹽飲食為主,並要有足夠優質的蛋白質、維生素、纖維素及微量元素.飲食過飽不利於健康,黴變的食品、咸魚、冷食品,均不符合食品衛生的要求,要禁食.
當氣溫驟變,氣壓、溫度明顯變化時,由於中老年人特別是體弱多病者,多半不適應而患病,尤其是嚴寒和盛夏時老年人適應能力差,免疫能力降低,發病率及死亡率均比平時高,所以要特別小心.
及時註意腦血管病的先兆,如突發的一側面部或上、下肢突然感到麻木,軟弱乏力,嘴歪,流口水;突然感到眩暈,搖晃不定;短暫的意識不清或嗜睡等.
缺血性腦卒中 中風 卒中 腦梗死治疗
缺血性腦卒中治療腦梗死?屬於急癥,也是一個高致殘率及高致死率的疾病.本病的治療原則是:爭取超早期治療,在發病4.5小時內盡可能靜脈溶栓治療,在發病6-8小時內有條件的醫院可進行適當的急性期血管內幹預;確定個體化和整體化治療方案,依據患者自身的危險因素、病情程度等采用對應針對性治療,結合神經外科、康復科及護理部分等多個科室的努力實現一體化治療,以最大程度提高治療效果和改善預後.具體治療措施如下:
一般治療:主要包括維持生命體征和預防治療並發癥.其中控制腦血管病危險因素,啟動規范化二級預防措施為重要內容.
預後腦梗死比腦出血的病死率低而致殘率高.隨年齡增長病死率明顯上升,平均病死率為25%左右(10%~47%).常見死因是腦疝、多臟器衰竭、繼發感染及心肺功能不全.幸存者中病殘率亦較高,大約20%的幸存者在1~2年內再次復發.
缺血性腦卒中 中風 卒中 腦梗死饮食
戒煙限酒,調整不良生活飲食方式對所有有此危險因素的腦梗死患者及傢屬均應向其普及健康生活飲食方式對改善疾病預後和預防再發的重要性.
缺血性腦卒中 中風 卒中 腦梗死并发症
腦梗死急性期和恢復期容易出現各種並發癥,其中吸入性肺炎、褥瘡、尿路感染、下肢深靜脈血栓形成及肺栓塞、吞咽困難所致營養不良等可明顯增加不良預後的風險.因而對這些並發癥的有效防治和密切護理也是腦梗死規范化治療過程中一個關鍵的環節.
1/2 1 2 下一页 尾页


















