視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤百科
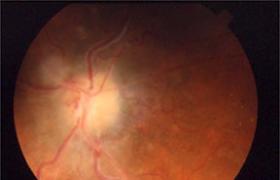
視神經膠質瘤(opticnerveglioma)是發生於視神經內膠質細胞的良性腫瘤.膠質細胞是中樞神經系統和神經節的支持細胞.膠質細胞分為星形膠質細胞、少突膠質細胞和小膠質細胞,發生於視神經內的膠質細胞瘤,幾乎均為星形膠質細胞瘤,又因多發生於兒童時期纖維形星形膠質細胞,故又名兒童纖維星形膠質細胞瘤(juvenilepilocyticastrocytoma,JPA).
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤病因
(一)發病原因
視神經膠質瘤究竟是一種傢族遺傳性星形膠質細胞的良性增生,還是一種新生物,尚有爭議,本病可發生於同一傢族和剛出生的新生兒,進展緩慢,常伴有先天性小眼球和神經纖維瘤病,神經纖維瘤病是一種顯性遺傳病,視神經膠質瘤伴發此癥者高達15%~50%,近10年以來,不少學者對膠質瘤的染色體進行研究,發現有異常改變,這些發現支持遺傳學說,但在臨床上傢族遺傳並不多見,至今遺傳物質證據尚不足.
(二)發病機制
發病機制目前並不十分清楚.
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤症状
視神經膠質瘤的癥狀:
反應遲鈍黃色結節內出血色素斑視神經萎縮斜視眼球突出眼球震顫
1.多見於10歲以下兒童,女性受累較多;
2.眼球突出:是較早必然出現的癥狀,一般為中度突出,不能復位;
3.視力減退:一般出現於突眼之前,為視神經纖維遭瘤組織壓迫之故;
4.眼底改變:眼底征象決定於腫瘤部位,如距眼球後稍遠處,則出現原發性視神經萎縮,如緊靠眼球的視神經處,因壓迫視網膜中央靜脈,可引起視乳頭水腫,伴有明顯滲出、出血、靜脈怒張,象中央靜脈阻塞一樣改變;
5.視野改變:由於視神經幹受累而引起各種形態視野縮小,如視交叉受累則可出現偏盲;
6.斜視:因視神經受壓致視力喪失,或是眼肌受壓迫造成;
7.CT:由於腫瘤起源於眶內段或顱內段,二者可互助延伸,使視神經擴大,因此,經CT掃描或X線攝片檢查可發現,一般認為視神經孔大6.5-7mm或較對側大1mm以上,可視為神經孔擴大.
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤检查
視神經膠質瘤檢查項目:
核磁共振成像(MRI)血塗片免疫學檢測細胞組織化學染色病理反射檢查CT檢查視力眼科檢查
病理學檢查
正常星形膠質細胞分為纖維和原漿兩型,這兩型細胞均可發生腫瘤,兒童時期視神經膠質瘤幾乎均屬於纖維星形膠質細胞瘤,根據細胞分化程度,纖維型星形膠質細胞瘤又分為4級:Ⅰ,Ⅱ級為良性,Ⅲ,Ⅳ級為惡性,兒童時期視神經纖維型星形膠質細胞瘤多為Ⅰ級,成年視神經星形膠質細胞瘤可見Ⅱ級,均屬於良性腫瘤.
視神經星形膠質細胞瘤大體病理標本檢查可見視神經呈梭形腫大,最大橫徑可達2.5cm,表面光滑,硬腦膜完整被撐大,淡白色,鮮嫩,類似於半透明,腫瘤沿視神經縱軸蔓延,常在視神經管內段變細,或單純的視神經和視束增粗,視交叉增寬,少數病例視交叉和視束增寬限於患側,腫瘤橫切面可見外為增厚的腦膜,內為灰白色細膩脆軟的腫瘤實質,以刮匙很易切割,吸引器吸除,由於瘤細胞增生,使小血管阻塞,影響神經纖維的營養,約有1/3的標本可見囊樣變,囊內充滿透明漿液和黏液體,Alcian藍呈陽性反應,嚴重囊樣變性者,可表現為囊性腫物,僅囊壁殘餘少量瘤細胞組織.
鏡下所見瘤細胞浸潤性擴大,與正常視神經纖維間缺乏明顯邊界,腫瘤由分化很好的星形膠質細胞構成,瘤細胞細長,有頭發樣突起,平行或編織狀排列,軟腦膜結締組織隔增厚失去原有的結構,被瘤細胞擴大分開,在瘤細胞之間,散在少數正常的少突膠質細胞,磷鎢酸蘇木精(phosphotungsticacidichematoxylin,PTAH)染色瘤細胞星狀突起呈陽性,免疫組織化學染色,膠原纖維酸性蛋白質(glialfibrllaryacidprotein,GFAP)和神經元特殊磷鎢酸丙酮酸水合酶呈陽性,在細胞突內有嗜伊紅Rosenthal小體,PTAH呈強陽性,在腫瘤表面,可見蛛網膜細胞明顯增生,腦膜增厚,有時誤診為腦膜瘤.
電鏡觀察,瘤細胞顯示纖維型星形膠質特征,星形突起內充滿細絲狀物,直徑50~100nm和無定形的物質融合在一起,這便是光鏡所見的Rosenthal小體,Rosenthal小體為該腫瘤特征發現,星形膠質瘤Ⅱ級,瘤細胞較多,排列較密,形狀不整齊,原漿突起較粗,也稱星形母細胞瘤,仍屬於良性范圍.
1.X線檢查
腫瘤較小時,常無陽性改變,較大的腫瘤引起視神經孔向心性擴大,但骨皮質邊緣清楚,管壁一般不出現骨質硬化或破壞,如果同一病人兩側視神經孔大小相差超過1mm或單側視神經孔寬度超過5mm都要考慮異常,累及視交叉時在頭顱側位片上蝶鞍可呈“梨狀",“葫蘆狀"或擴大.
2.超聲波探查
(1)B型超聲:顯示視神經梭形或橢圓性腫大,邊界清楚銳利,內回聲缺乏,少或中等,軸位掃描腫瘤後界不能顯示,探頭傾斜可顯示腫瘤後界呈中等回聲,合並視盤水腫者,腫物回聲與隆起的視盤前強回聲光斑相連,眼球轉動時腫瘤前端反方向運動,說明腫瘤與眼球關系密切,還可見眼球後部受壓變平.
(2)CDI:在腫瘤周邊可見血流,但不豐富.
3.CT掃描
可為單側發病,也可為雙側發病,後者常伴發神經纖維瘤病,並且兩側發病順序可不一致,應引起重視,視神經增粗扭曲為視神經膠質瘤最常見的表現,由於腫瘤壓迫,常使其前端的正常蛛網膜下腔擴大,視神經膠質瘤眶內部分為視神經梭形或橢圓性腫大,也可呈管狀增粗,邊界清楚,密度均勻,腫瘤內常見低密度的囊變區,約3%的腫瘤內可見鈣化,腫瘤與眶尖部關系密切,腫瘤沿視神經管生長時,可造成視神經向心性擴大,HRCT可清楚顯示其骨質改變,與腦實質比較,視交叉或視束膠質瘤呈等密度或低密度,形態不規整,可侵犯下丘腦,也可壓迫蝶鞍,造成蝶鞍形態改變,視神經膠質瘤強化多變,多數呈輕到中度強化,少數膠質瘤幾乎不強化,增強掃描有助於判斷病變的范圍,視神經膠質瘤同時累及眶內,視神經管和視交叉而表現為“啞鈴狀".
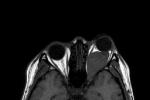
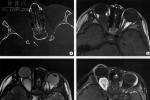
4.MRI
表現為視神經呈梭形,冠狀或橢圓形增粗,多數為中心性,少數為偏心形,與正常眼外肌比較,視神經膠質瘤在T1WI呈低信號,T2WI呈高信號,增強後中度強化,部分腫瘤壓迫使其前部正常的蛛網膜下腔擴大,表現為與腦脊液信號相似的長T1,長T2信號;由於少數腫瘤周圍蛛網膜等結構反應性增生而形成假性包膜,表現為長T1,長T2,MRI可清楚顯示視神經膠質瘤的形態及其與鄰近結構的關系,也可清楚準確顯示視神經管內視神經膠質瘤,更直觀顯示視交叉或視束膠質瘤的形態及其侵犯的結構,如下丘腦,顳葉等,以增強掃描聯合脂肪抑制技術顯示最佳.
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤预防
本病暫無有效預防措施,早發現早診斷是本病防治的關鍵.
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤治疗
(一)治療
對於視神經膠質瘤的治療,至今尚無統一看法,歸納起來有3種意見:觀察、放射治療和手術切除.
不少學者認為兒童視神經膠質瘤是一種良性錯構瘤,發展甚慢,或到一定程度便停止進展,在視力良好情況下,活檢得到組織學證據後,可以在臨床密切觀察,不急於其他治療.另外一些學者則持截然相反的意見,認為多數病例最終將蔓延至視交叉、視束,影響兩側視力,繼續發展侵犯第三腦室及腦幹,顱壓增高甚至死亡,不宜消極觀察.放射治療對視神經膠質瘤雖有一定效果,也隻有15%~39%病例視力改進.但放療後視力仍可惡化,表明病變進展,所以多數病例仍需手術治療.Anderson等認為即便手術不能完全切除,去除腫瘤中大部分,消除瞭對周邊細胞的刺激,部分腫瘤切除也不再增長.Wright根據腫瘤的發展趨勢和視力情況確定治療方案是可取的.通過臨床和影像觀察把視神經膠質瘤分為穩定組與活動組.在穩定組初診時雖然視力也有減退、眼球突出、視盤水腫或萎縮,CT發現患例視神經腫大,甚至對側視神經和視交叉加寬,但在觀察過程中視力無明顯減退,眼球突出度增加緩慢,影像學顯示腫瘤無明顯增大者,則采取定期檢查,以便保留較好的視力.如在觀察中發現視力不斷減退,眼球突出漸增進,超聲、CT和MRI發現腫瘤進展,應盡早手術切除.
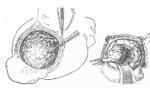
關於手術進路,腫瘤僅限於眶內,外側開眶即可完全切除.前至眼球後極,後至眶尖,全眶內段視神經及腫瘤全部切除.如增粗的視神經已達到眼球部,視神經在眼球斷端電凝破壞.
X線和CT發現視神經孔(管)擴大並不是外側開眶的禁忌,膠質瘤繼發腦膜細胞增生可以引起此種改變.MRI發現管內、顱內視神經侵犯或在觀察過程發現臨床癥狀、體征和影像顯示進展明顯,用外側開眶或經顱手術,自視交叉切除全部視神經,術後放療,多數病例長期觀察病變均無明顯發展.
雙側視神經膠質瘤,視交叉或視束腫瘤,經顱手術也難以完全切除,保持視力和生命均有困難,在此情況隻能采用放射治療.利用60Co或加速器照射病灶每4~6周40~60Gy.曾有報告視神經膠質瘤侵犯視交叉10例,放射治療,隨訪0.5~17年無一例死亡,且視力有所改進.對於手術切除有困難者,立體定位γ刀治療也有效.如腫瘤影響腦脊液循環,顱內壓增高,可采用神經外科減壓,以減少痛苦延長生命.
對於視神經膠質瘤的治療意見比較混亂,利用臨床資料、超聲和CT肯定診斷,MRI確定病變范圍後可采用以下方案:①保留著有用的視力,眼球突出不明顯,MRI(強化T1WI和脂肪抑制)發現腫瘤距視神經管較遠,則定期觀察;②視力少於指數,眼球突出明顯,影響外觀,腫瘤限於眶內或觀察過程中腫瘤進展,外側開眶,手術切除,切除斷端仍有瘤細胞者60Co側野照射40Gy或γ刀治療;③MRI顯示腫瘤已侵犯視神經管,顱內視神經和(或)患側視交叉,經顱開眶,切除視交叉至眼球後極部的視神經和腫瘤,視交叉端有瘤細胞者,放射治療40Gy或γ刀治療;④廣泛的視交叉部位侵犯或雙側視神經膠質瘤,放射治療.
(二)預後
視神經膠質瘤是一種良性病,預後較好.少數病例有自發消退傾向,有的對放射治療有反應.手術治療未完全切除,往往也不再增長.但在年幼患兒術後可繼續擴大,且手術年齡越小,繼續增長可能性越大.
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤饮食
一、飲食
1、食管平滑肌瘤吃哪些食物對身體好?
註意飲食保健,可以多吃營養豐富、好吸收、好消化的食物,口味清淡、少食多餐、多吃新鮮蔬菜瓜果、豆類、蘑菇類食物,多吃湯類、煲類食物,可吃豬肉、鴨肉、鴿子肉.
2、食管平滑肌瘤最好不要吃哪些食物?
不要吃牛羊肉、狗肉、雞肉、魚蝦、辣椒等辛辣食物,不要吃生冷的、油膩的、油炸的、醃制的、煙熏的食物等.
視神經膠質瘤 兒童纖維星形視神經膠質細胞瘤并发症
一、並發病癥
1、本病發生的同時常常有一些伴發性的疾病,包括:
食管癌(二者並無直接關系,因食管癌是多發病)、食管裂孔疝、憩室、食管血管瘤及賁門失弛緩癥等.
2、食管平滑肌瘤並發術後食管瘺、肺部感染、吻合口狹窄的病例也有報導,但一般情況容易控制.
3、腫瘤可導致其表面黏膜潰瘍壞死,可合並食管裂孔疝、食管憩室、甚至引起食管穿孔,也有腫瘤引起窒息猝死的報告.食管平滑肌瘤病人也可合並食管癌.上述並發癥可掩蓋平滑肌瘤的臨床癥狀,造成漏診.
1/2 1 2 下一页 尾页


















