小兒腸旋轉不良
小兒腸旋轉不良百科
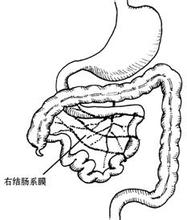
腸旋轉不良是指胚胎期腸管以及腸系膜上動脈為軸心的旋轉運動發生障礙,導致腸管位置發生變異及腸系膜附著不全,易引起腸梗阻的一種先天性疾病,是小腸旋轉及固定異常是宮內小腸發育過程受擾而致的解剖學異常,並可威脅生命,大多在嬰兒及兒童期出現癥狀.
小兒腸旋轉不良
小兒腸旋轉不良病因
(一)發病原因
瞭解小腸胚胎發育對認識及手術治療該病具有重要意義.
孕早期時,胚胎中腸發育快於體腔發育,因此,胎兒發育至第4周時,中腸通常凸出腹腔,形成臍疝;孕10周左右,腸段回納入腹腔,逐步完成旋轉和固定,直至最終形成足月兒形態的小腸與結腸,若中腸在旋轉過程中受擾,生後即可能出現相應的臨床癥狀,中腸發育分為3個階段.
1.第一階段
臍疝形成,孕4周,胎兒中腸開始向腹側彎曲突起,進入體蒂腔,形成疝,疝中軸為腸系膜上動脈(SMA)如,並以此為標志,將中腸分為頭側段(動脈前,十二指腸空腸段)與尾側段(動脈後,盲結腸段),第一階段中腸頭側段發育快於尾側段.
(1)頭側段的發育:中腸疝形成,並在體腔外繼續生長過程中,頭側段被發育中的肝臟與左臍靜脈推向下方,逆時針旋轉90°至SMA右側;隨著腸腔進一步發育,於第二階段開始前,頭側段再旋轉90°至SMA後方,共計旋轉180°.
(2)尾側段的發育:第一階段,中腸尾側段與頭側段平行旋轉,回盲部最初位於SMA下方,與頭側段首次90°旋轉到達SMA右側同步,回盲部逆時針旋轉90°至SMA左側如圖2B所示,在第10周回納入腹腔前,回盲部繼續旋轉90°,此時恰位於SMA腹側.
2.第二階段中腸回納入腹.
(1)頭側段的發育:腸段繼續發育,於孕10周(此時胚胎長約40mm)開始返回腹腔,至孕11周完成,頭側段首先回納,期間繞SMA繼續旋轉90°,共計逆時針旋轉270°,最終,十二指腸空腸連接部經屈氏韌帶固定於SMA左側的後腹壁.
(2)尾側段的發育:在盲結腸回納入腹腔過程中,也繼續旋轉90°至SMA右側,共計繞SMA逆時針旋轉270°.
3.第三階段
中腸固定從孕12周至出生,如中腸正常旋轉,則結腸逐漸完成固定,腹膜形成束帶樣組織即升,降結腸系膜附著於後腹壁,如盲腸和升結腸旋轉不徹底,未達到右側腹,腹膜束帶仍會把升結腸連至右結腸溝,此時束帶橫跨於十二指腸腹側,壓迫腸段造成梗阻.
(二)發病機制
旋轉不良的解剖異常主要還是根據頭側段和尾側段來分型,固定異常通常隻發生於盲結腸部.
1.完全不旋轉
臨床上最為常見的是中腸完全不旋轉,即頭側段和尾側段均不旋轉如圖4所示,正常情況下,十二指腸旋轉至SMA後方,屈氏韌帶恰位於中線左側胃竇水平,如果中腸不旋轉,十二指腸長度變短,外觀呈螺旋狀,完全位於中線右側,導致十二指腸不全梗阻;而腸段不固定,使中腸易發生扭轉,十二指腸和結腸的腸系膜包繞SMA彼此融合成一系膜蒂,中腸即以此為軸發生扭轉,正常情況下,小腸系膜附著的基底部很寬,從左上腹屈氏韌帶直至右下腹回盲部,小腸及系膜一般不可能發生軸性扭轉;若近端空腸和遠端回腸均位於中腹部,系膜附著部相對較窄,則扭轉的可能性大大增加.
2.頭側段旋轉異常
如果隻是頭側段不旋轉,而尾側段旋轉和固定正常,亦可因結腸系膜束帶的壓迫,導致十二指腸梗阻所示,但由於十二指腸空腸連接部至回盲部之間的系膜附著部仍相對較寬廣,中腸扭轉的可能性較小.
3.頭側段反方向旋轉
導致十二指腸位於SMA前面(正常應位於後方);而尾側段的逆向旋轉則導致橫結腸位於SAM後方如圖6所示,出現結腸梗阻,若尾側段正常旋轉,隨著升結腸從左上腹旋轉至右下腹,其系膜跨越SMA前方,覆蓋頭側段發育而來的小腸,形成疝囊,稱十二指腸旁疝.
4.頭側段不完全旋轉
導致十二指腸空腸連接部(屈氏韌帶)位置低於其左上腹的正常位置;而尾側段異常旋轉可致中腸扭轉,此外,區分頭側段不旋轉或不完全旋轉,並無客觀標準,一般認為,隻要屈氏韌帶位於腹部中線右側,即為不旋轉.
5.尾側段的旋轉異常
如果頭側段旋轉正常,但尾側段旋轉異常,亦可引起中腸扭轉,與完全不旋轉相同,此時屈氏韌帶與回盲部之間的腸系膜根部附著處很窄.
6.尾側段不完全旋轉
可能導致結腸固定異常,回盲部的不完全固定可致盲腸扭轉;而結腸肝曲固定不全時,則有結腸延伸至右上後腹壁的腹膜束帶形成,導致十二指腸部分梗阻.
小兒腸旋轉不良
小兒腸旋轉不良症状
旋轉不良可表現為:①中腸扭轉,②十二指腸不全或完全梗阻,膽汁性嘔吐,③間歇性或長期腹痛,間歇性腹瀉或便血,④偶然發現的無癥狀者,此外還可出現體重下降或生長發育不良,大多病兒1歲以內發病,也可有成年後仍無癥狀,在明確為其他疾病前,1歲以內患兒發生膽汁性嘔吐應首先考慮腸旋轉不良.
1.中腸扭轉(midgutvolvulus)
中腸扭轉多見於嬰兒及兒童,但也可發生在其他年齡段,甚至成年後,系外科急診,如果未能及時手術糾治,可因小腸壞死導致短腸與死亡,典型癥狀為新生兒突發膽汁性嘔吐,嘔吐尚與十二指腸折疊成角及腹膜束帶壓迫導致十二指腸梗阻有關,腸梗阻,敗血癥,出血性顱高壓也可引起膽汁性嘔吐,需快速做出鑒別診斷,中腸扭轉目前無法預測何時或在何種情況下會發生,故對膽汁性嘔吐患兒,必須積極診治,絕不允許隻作觀察而任其發展至絞窄性腸梗阻,一旦出現腸壞死,生存機會大大減少,保留足夠長度小腸亦極度困難,所以一旦發現存在旋轉不良,即應手術糾治.
除瞭膽汁性嘔吐,患兒可有腹脹,脫水,激惹等;絞窄性腸梗阻患兒則有意識淡漠,感染性休克表現;其他臨床表現包括:腹壁潮紅,腹膜炎,酸中毒,血小板減少,白細胞增多或減少,以及由腸黏膜局部缺血所至腸道出血和(或)黑便.
中腸扭轉也可出現間歇性的癥狀,主要見於年長患兒,包括慢性腹痛,間歇性嘔吐(有時為非膽汁性),厭食,體重下降,生長發育不良,腸道吸收障礙,腹瀉等,腸部分扭轉者腸系膜靜脈和淋巴回流受阻,可致營養素吸收障礙,腸腔內蛋白質丟失;動脈供血不足致黏液缺血,出現黑便.
2.十二指腸梗阻
十二指腸梗阻系頭側段的十二指腸空腸未繞SMA旋轉或旋轉不徹底,引起十二指腸折疊,扭曲,產生間歇性梗阻,此外,從升結腸行經十二指腸腹側至右上後腹壁的先天性束帶可壓迫十二指腸,引起梗阻,典型癥狀為膽汁性嘔吐(偶見非膽汁性)和腹痛,或二者兼有.
3.間歇性慢性腹痛
旋轉不良者可出現間歇性或慢性腹痛,原因很多,且往往並存,間歇性腸扭轉或其他原因所致腸梗阻均可引發腸腔擴張,產生痙攣性疼痛及嘔吐;腸系膜靜脈或淋巴系統部分或間斷閉塞,可致腸壁,腸系膜及系膜淋巴結水腫,以上原因也可引起腹痛,部分扭轉亦可引發慢性動脈供血不足,導致腹瀉,慢性腹痛,餐後加重的腸絞痛,或因黏膜缺血出現黑便.
4.無癥狀病人
因其他疾病行腹部手術或上下消化道造影檢查時,偶可發現無癥狀腸旋轉不良,其病理基礎既可能是頭側段與尾側段完全不旋轉,也可能是頭側段正常旋轉而尾側段不旋轉.
小兒腸旋轉不良
小兒腸旋轉不良检查
血液檢查外周血可有白細胞增多或減少,血小板減少;血生化檢查可有代謝性酸中毒等,大便檢查潛血陽性.
1.腹部平片
每個有膽汁性嘔吐的新生兒都應立即接受影像學檢查,通常為前後直立位及側臥位腹部平片,中腸扭轉影像學表現有:
(1)胃出口梗阻,可見擴張的胃泡,遠端氣體減少.
(2)典型的雙泡征提示十二指腸梗阻.
但以上兩種情況並不多見,嬰兒嘔吐膽汁樣物,即使腹部平片表現正常,也不能排除腸旋轉不良,需進一步檢查明確診斷,中腸扭轉病人腹部平片腸腔充氣可完全正常,也可表現為完全性小腸梗阻,包括多個充氣擴張腸襻及液平,此時可能已有腸壞死,若腹部平片提示腸梗阻,則無需進一步檢查,應立即手術.
2.上消化道造影
當懷疑有腸旋轉不良時,常規應行消化道造影檢查,首選鋇劑造影,也可選用水溶性造影劑,經鼻胃管註入造影劑後,即可在透視下行動態觀察,以獲得更多有用信息,中腸扭轉最典型表現是十二指腸第2,3段出現“鳥嘴樣”改變;十二指腸部分梗阻則可呈“螺旋樣”改變,需要指出,懷疑急性腸扭轉時不宜行此檢查.
如果腸旋轉不良患兒未發生腸扭轉,上消化道造影對確定十二指腸空腸連接部(屈氏韌帶)位置具有十分重要的作用,正常情況下,該韌帶應位於脊柱左側胃竇水平,緊貼後腹壁,如果有腸旋轉不良,十二指腸未繞SMA發生正常旋轉,則位於脊柱右側十二指腸球部下方,且較正常部位更靠近腹側,腹部平片中未能顯示的充滿液體的擴張腸段也可使十二指腸空腸連接部下移,造成旋轉不良假象,此時可經肛門註入造影劑,以確定回盲部位置.
3.鋇劑灌腸
盡管鋇灌腸是診斷腸旋轉不良的方法之一,但同上消化道造影相比,有較大局限性,主要因為15%的正常嬰兒回盲部遊離或位置較高;而嬰兒的結腸相對較長,給回盲部識別和攝片帶來困難;更重要的是,腸旋轉不良病人回盲部位置可能正常.
雖然存在以上局限,但如果鋇灌腸檢查發現全部結腸位於左腹部(見於完全不旋轉),或(和)升結腸異常縮短且回盲部位於髂骨翼上方,亦可診斷腸旋轉不良.
4.超聲
作為一種非創傷性檢查,通過探查腸系膜上血管位置和走向,超聲有助於確診腸旋轉不良,正常情況下,腸系膜上靜脈(SMV)位於SMA右側,若位於SMA前方或左側,提示可能存在腸旋轉不良,但是,超聲並不能精確診斷腸旋轉不良,有作者報道,9例手術證實為腸旋轉不良的患者,僅有6例B超發現腸系膜血管異常;另一組249例為排除幽門狹窄而接受超聲檢查病人中,僅9名發現腸系膜血管異常,其中SMV位於SMA左側的5例均患有腸旋轉不良,其餘4例SMV位於SMA腹側,但僅1例證實患有腸旋轉不良,因腸旋轉不良病人的腸系膜血管位置可能完全正常,而血管位置異常亦不能確定腸旋轉不良,故而超聲並非診斷腸旋轉不良的首選方法,其作用僅限於排除嘔吐患兒的幽門狹窄.
小兒腸旋轉不良预防
預防措施同其他出生缺陷性疾病,出生缺陷是影響嬰兒和兒童健康的重要原因,影響出生人口的素質,為此,各地組成多科多院協作體系,為降低和扭轉新生兒出生缺陷發生率,預防應從孕前貫穿至產前:
1.婚前體檢在預防出生缺陷中起到積極的作用
作用大小取決於檢查項目和內容,主要包括血清學檢查(如乙肝病毒,梅毒螺旋體,艾滋病病毒),生殖系統檢查(如篩查宮頸炎癥),普通體檢(如血壓,心電圖)以及詢問疾病傢族史,個人既往病史等,做好遺傳病咨詢工作.
2.孕婦盡可能避免危害因素
包括遠離煙霧,酒精,藥物,輻射,農藥,噪音,揮發性有害氣體,有毒有害重金屬等,在妊娠期產前保健的過程中需要進行系統的出生缺陷篩查,包括定期的超聲檢查,血清學篩查等,必要時還要進行染色體檢查.
一旦出現異常結果,需要明確是否要終止妊娠;胎兒在宮內的安危;出生後是否存在後遺癥,是否可治療,預後如何等等,采取切實可行的診治措施.
小兒腸旋轉不良治疗
(一)治療
腸扭轉腸梗阻患兒需急診手術,首先應立即予靜脈補液,同時置胃腸減壓管、Foley導尿管,血液交叉配型,應用廣譜抗生素控制感染.時間是能否保留小腸的關鍵.
如果影像學檢查發現腸旋轉不良,但無臨床癥狀,不必急診手術.但新生兒應盡早手術;有間歇性癥狀的大齡兒可行擇期手術.
手術采用經典的Ladds術式,須遵循以下6個原則:
1.探查:進腹後,立即將全部腸管托出腹腔,探查是否存在腸扭轉或造成腸梗阻的其他原因,辨識回盲部位置.腸扭轉時,腹腔內渾濁腹水提示可能已存在細菌污染,膿性滲出見於缺血性腸壞死;如淋巴回流受阻則出現乳糜樣腹水,應常規作腹水培養.
2.扭轉復位:大多數情況下,腸扭轉呈順時針方向,應行逆時針旋轉復位,也就是“把時針往後撥”.復位後,小腸可能已有充血、水腫及局部壞死,此時可用溫水熱敷一會兒,觀察腸管血運情況.若已存在腸壞死,應行腸切除與造瘺.為瞭盡可能多地保留小腸,對一些暫時無法判斷的可疑腸段,應曠置觀察24~36h,再次手術決定是否切除.
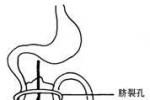
3.束帶松解:束可壓迫十二指腸造成反復梗阻,必須松解,通常松解至十二指腸上方的肝門,下方至十二指腸空腸連接部.
4.加寬腸系膜基底部:松解十二指腸內側部分的束帶,可進一步增加十二指腸和升結腸間距離,最大限度地擴大腸系膜基底部,以減少腸扭轉機會.但並不強調回盲部和十二指腸復位至正常解剖位置.
5.解除十二指腸梗阻:十二指腸粘連處可形成“螺旋樣”結構.
6.順行切除闌尾Ladds術後,回盲部最終位於左側腹,若將來發生闌尾炎,診斷具有困難,故應順便切除闌尾.小腸放回右側腹腔,而結腸放在左側腹.
(二)預後
手術治療腸旋轉不良的死亡率為3%~9%,如同時伴有小腸壞死、早產及其他畸形,則死亡率上升.隨著重癥監護和腸內腸外營養支持手段日趨完善,該病成活率大大提高.此外,及時辨識腸扭轉和腸旋轉不良癥狀、早期診斷與治療均是改善其預後的重要環節.臨床上很少復發腸扭轉,但術後出現腸梗阻表現時,仍需考慮復發可能.導致腸扭轉復發的因素包括:將小腸固定於腹腔右側、結腸固定於左側的腹腔內粘連形成不全;或腸系膜基底部不夠寬大.有報告腸扭轉的復發率為0~10%.腸旋轉不良松解術後,常見胃腸道蠕動功能紊亂;而假性神經性腸梗阻提示小腸存在內在神經支配缺陷可能.其他術後並發癥包括:絞窄性腸梗阻、遲發性腸梗阻、手術相關出血,另外腸扭轉復位可致小腸再灌註損傷.細胞因子、細菌及其他毒素進入血液循環,則可致術中及術後早期血流動力學不穩定.約18%小兒短腸綜合征的原因是腸扭轉,因此早期及時的診斷與治療是關鍵.預後取決於多種因素,如新生兒腸旋轉不良取決於生後體重、就診時間的早晚、是否合並肺炎、硬腫、中腸壞死,以及是否並發其他先天畸形.
小兒腸旋轉不良饮食
具體飲食建議需要根據癥狀咨詢醫生,合理膳食,保證營養全面而均衡.
小兒腸旋轉不良并发症
1.合並癥
中腸不旋轉或旋轉不全往往是先天性膈疝和腹壁缺損--臍膨出,腹裂的重要合並癥,有報道稱:30%~62%旋轉不良患兒有伴發畸形,大多為消化道畸形,1/2十二指腸閉鎖病兒,1/3空回腸閉鎖病人伴有腸旋轉不良,原因之一是宮內腸扭轉使腸系膜血供受阻,導致腸閉鎖,其他畸形包括:美克爾憩室,十二指腸瓣膜或狹窄,巨結腸,肛門閉鎖,食道閉鎖合並食管氣管瘺,先天性短腸,膽道閉鎖,先天性心臟病,內臟反位,腸系膜囊腫和梨狀腹綜合征,有報道發現傢族性腸旋轉不良伴發顏面或肢體異常,提示該病可能與遺傳有關.
2.本病癥可發生脫水,酸中毒,感染性休克,腹膜炎,絞窄性腸梗阻,如間歇性出現癥狀可致營養不良,生長發育遲緩.
1/2 1 2 下一页 尾页


















