軟產道異常性難產
軟產道異常性難產百科
軟產道異常所致的難產遠比骨產道異常所致的難產少見,因而易被忽略,造成漏診.軟產道包括子宮下段,宮頸、陰道及外陰.軟產道本身的病變可引起難產,生殖道其他部分及其周圍病變也可能影響軟產道使分娩發生困難,但以前者較常見.故應於妊娠早期常規行陰道檢查,以瞭解生殖道及盆腔有無異常.
軟產道異常性難產
軟產道異常性難產病因
(一)發病原因
1.體質發育異常子宮發育不良,會陰短,小,長,陰道狹窄,宮頸管長,小,硬,缺乏伸展性和彈性,分娩時擴展開大困難.
2.高齡初產婦35歲以上的產婦為高齡初產婦,如果35歲結婚即妊娠與結婚10年後達35歲的初產婦相比,又有所不同,前者不一定發生難產,後者可能因生殖器官發育不良發生分娩困難,一般軟產道裂傷形成子宮脫垂機會增多,因高年初產婦盆底肌肉群和肌膜伸展不良,胎兒通過時容易損傷盆底肌肉和肌膜,易形成子宮脫垂.
(二)發病機制
目前暫無相關資料.
軟產道異常性難產
軟產道異常性難產症状
軟產道異常的種類.
1.外陰異常
(1)外陰水腫:靜脈瘤,靜脈曲張,外陰狹窄是發生難產的原因.
(2)外陰腫瘤:可致成難產,外陰膿腫在陰道分娩時切開引流.
(3)外陰瘢痕:一般外陰大的手術後和會陰裂傷後瘢痕,分娩時容易撕裂,陰道分娩困難.
2.陰道異常
(1)先天性陰道狹窄:妊娠後雖能軟化,但分娩時因伸展性差而引起裂傷.
(2)陰道手術瘢痕:如子宮脫垂修補術後,高度炎癥的瘢痕形成,宮頸裂傷,妊娠時可軟化,分娩時可伸展開大,但可引起瘢痕較深的裂傷出血,應早期診斷,以剖宮產為好.
(3)陰道腫瘤:一般陰道囊腫在分娩時才被發現,可以穿刺,其他如癌瘤,肉瘤,肌瘤等伸展受限,脆性增大易出血感染,達足月宜選擇性剖宮產.
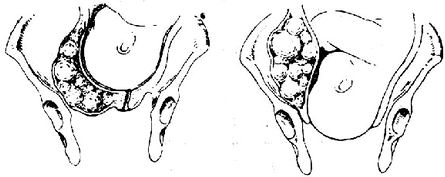
(4)陰道縱隔:完全縱隔由子宮延伸至宮頸達陰道,陰道常合並有雙子宮及雙宮頸畸形,完全縱隔,一般在胎頭下降過程中能將半個陰道充分擴張後通過,不全縱隔為上,下部之分,不全縱隔可妨礙胎頭下降,有時自然破裂,但如較厚須將其剪斷,待胎兒娩出後再切除剩餘的隔,用腸線鎖縫殘端.
(5)陰道橫隔:陰道橫隔多位於陰道上,中段,臨產後肛查可誤診為宮頸口,但可感到宮頸口位於橫隔水平之上,經陰道檢查在橫隔小孔的上方查到宮頸外口,如宮口已開全,胎頭下降至盆底用手指擴張橫隔或X形切開,待胎兒娩出後再鎖縫切緣,困難時,以剖宮產為宜.
3.宮頸病變
(1)宮頸病變:宮頸裂傷後感染造成子宮頸左右裂開,呈不規則裂傷瘢痕,硬節,子宮口發生狹窄,臨產後產程延長,強行產鉗助產可引起深部裂傷,出血,仍以選擇性剖宮產為好.
(2)宮頸管狹窄:因前次困難的分娩造成宮頸組織嚴重破壞或感染引起狹窄,一般妊娠後宮頸軟化,臨產後宮頸無法擴張或擴張緩慢者應行剖宮產.
(3)宮頸口黏合:分娩過程中宮頸管已消失但宮口不開大,宮口包著兒頭下降,先露部與陰道之間有一薄層的宮頸組織,如胎頭下降已達棘下2cm,可經手捅破,宮頸口即很快擴張,也可在子宮口邊緣相當於時針10點,2點及6點處將宮頸切開1~2cm,再產鉗助產,但宮頸有撕裂的危險.
(4)宮頸口開大障礙:宮縮正常,產程進展順利,胎頭已銜接,子宮內口開大,宮頸消失,僅宮外口開指尖,外口薄如紙包著兒頭而不開大,初產婦發生在分娩過程中,呈宮口開大不全,經產婦可引起子宮破裂,分為原發及繼發2種.
①原發性子宮頸口異常:為先天性缺陷,非妊娠時,子宮頸和宮口均小,分娩時組織學方面不發生擴張而引起的分娩障礙.
②繼發性子宮口異常:子宮外口組織學異常,如多次分娩,多次人工流產史者,宮口邊緣的瘢痕,子宮陰道部堅硬癥,過去宮頸口切開術後,或宮頸,陰道鐳療後,以及子宮頸癌瘤等,多為經產婦,如不處理,可發生子宮破裂,偶有宮頸部分壞死,呈輪狀脫落而發生出血.
以上宮頸管異常,在臨產前有病史可疑者,可經陰道檢查,早期發現,早期治療.
(5)宮頸水腫:一般常見於扁骨盆,骨盆狹窄,骨盆壁與兒頭之間壓迫而發生的宮頸下部水腫,此為胎頭受壓,血流障礙而引起宮口開大受阻,長時間的壓迫使分娩停滯,如為輕度水腫,可穿刺除去緊張可使宮口開大而順產,重者以選擇性剖宮產.
(6)子宮外口變位:分娩開始,先露部進入宮頸前壁,宮頸後壁擴張不良,將宮口推向骶骨方向,向後上方變位,稱為OS.Sacralis,宮外口達骶骨岬處,一般肛門檢查手指摸不到,引起宮口擴張障礙而發生難產,但在分娩過程中,後上方的宮口多移至中央與骨盆軸一致,可以開大而分娩者有之,如宮口不能夠轉向正中,宮口開大受阻,產程延長,致成難產,影響母嬰健康.
(7)宮頸與胎膜粘連:因炎癥致使宮頸下部與胎膜粘連,使產程進展緩慢,如經陰道檢查可伸手入宮頸內口深部進行剝離,使之與子宮下段,宮頸壁分離,羊膜囊形成,產程很快進展.
(8)宮頸肌瘤:妊娠合並宮頸肌瘤比較少見,約占0.5%,多數為子宮肌瘤合並妊娠,宮頸肌瘤,當分娩時宮體收縮而宮頸向上牽引受阻,引起難產.
漿膜下肌瘤嵌頓於Douglas窩時,分娩障礙明顯,陰道檢查確診,以剖宮產為宜.
(9)宮頸癌瘤:一般20~30歲的婦女患宮頸癌時分娩開始,宮口缺乏伸展性和彈性,宮頸開大發生障礙,組織脆弱,引起裂傷,出血,壓迫壞死,感染等危險,根據產婦出現的癥狀早做檢查,及時確診可做選擇性剖宮產,宮頸癌患者分娩時,先剖宮產,取出胎兒後,如條件許可,可做廣泛子宮切除術,否則術後做放射鐳療.
(10)宮頸堅硬癥:
①宮頸堅硬癥:分為宮頸上部堅硬癥,指宮頸管異常或宮頸肌化不全堅硬癥,宮頸下部堅硬癥,指宮頸結締組織堅硬癥為宮頸不成熟,這樣均影響宮頸變軟,消失,展平和宮口開大及胎頭入盆,而造成難產.
②宮頸管的結締組織發生堅硬異常,使宮頸不成熟,若臨產,宮頸成熟不全,宮口開指尖,使產程延長,導致胎兒窒息,產程停滯,須做剖宮產.
4.子宮異常
(1)子宮脫垂:子宮完全脫垂,妊娠4個月後逐漸向腹腔內上升,不再脫出,分娩時盆底無抵抗,分娩較快,但宮體在腹腔內,宮頸管長而脫出陰道外時,因結締組織增生,肥大,影響宮口開大,分娩過程中,常常發生胎膜早破,產程延長,宮腔感染,宮頸裂傷,有突然破膜,向下用勁,宮頸水腫,影響宮口開大造成難產.
(2)子宮扭轉:妊娠子宮的宮頸部分,分為上部和下部,上部扭轉,嚴重時可引起胎兒死亡,陰道檢查時,手指不易進入宮頸內口可以確診,及早結束分娩,檢查時以雙合診或三合診才好確診.
(3)子宮高度前屈和子宮前腹壁固定術後:妊娠子宮呈前屈位,宮底高度下垂,呈懸垂腹,宮頸向上牽引,分娩開始時,胎頭入盆困難,容易胎膜早破,強的子宮收縮使宮頸向上方牽連變薄,宮口開大緩慢,兒頭緊壓宮頸後壁,可引起後壁破裂,子宮腹壁固定術後妊娠,同樣成為懸垂腹,宮頸開大發生障礙,兒頭壓迫宮頸後壁,過度伸展,同樣後壁有破裂的危險,有此種病史或呈懸垂腹者,提高警惕,早做估計,可做選擇性剖宮產術.
(4)子宮畸形:
①分離型雙子宮,雙宮頸及雙角子宮:分離的雙子宮或雙宮頸,雙角子宮與單角子宮相似,發育均不佳,很少有足月產,一般宮頸開大發生障礙,盆頭不稱,易產程延長,一經查出應做選擇性剖宮產,子宮畸形分為19種,畸形子宮內妊娠的胎兒位置異常分為8種.
②單宮頸雙角子宮:子宮兩角短,近似中隔子宮,合並臀位多,合並癥多,以剖宮產為宜.
③中隔子宮或不全中隔子宮:多為不妊癥,懷孕後流產,早產多,因子宮有中膈,卵膜增大,發生障礙,發生橫位或臀位,產後胎盤剝離發生障礙,產後出血多,易漏診,多為X線檢查才被發現.
④雙角子宮:子宮底向宮腔內膨隆,妊娠後發生橫位居多.
⑤單角子宮:此為一側Muller管發育,一側發育不良,懷孕後臀位多,一般多不能達到足月,流產,早產多,子宮肌發育不良,一旦臨產後陣縮微弱,產程延長,母嬰合並癥多,分娩時易發生子宮破裂,單角子宮妊娠比副角子宮妊娠稍好,副角子宮妊娠50%發生子宮破裂,應在妊娠期檢查,早期確診早處理.
(5)子宮發育不全:子宮發育不全均合並卵巢功能不良,因此不孕癥居多,即或妊娠發生流產,早產多,達足月時,宮頸開大發生障礙,陣痛微弱,產程延長,為挽救胎兒多做剖宮產.
(6)子宮縮窄環:在分娩過程中,子宮下段或子宮內口處局部肌發生痙攣,即產程長,產婦呈疲勞脫水,子宮肌功能發生不協調收縮,以子宮內口為好發部分,一部分痙攣縮窄,將胎兒的頸部,腰部緊縮纏繞,腹部可觸及一部分呈凹陷,宮腔內可觸及異常的隆起的縮窄環狀物,開口期可在內子宮口附近出現縮窄,因壓迫致宮頸口松弛,水腫,宮頸縮緊,兒頭下降困難,產程延長,膀胱,直腸受壓,如分娩後出現縮窄環,可引起胎盤嵌頓,子宮縮窄部分經松弛後才能娩出胎兒或胎盤,必要時應采取剖宮產挽救胎兒.
5.子宮肌瘤合並妊娠子宮肌瘤隨妊娠孕周增長隨之增大,子宮肌瘤在孕期及產褥期發生紅色變性,局部出現疼痛和壓痛,並伴有低溫和白細胞增高,如合並發生感染需抗生素治療.
黏膜下肌瘤合並妊娠,容易發生流產,早產,影響胎盤功能,妊娠達足月,因黏膜下肌瘤脫垂至陰道外發生感染,一經確診,胎兒成熟即可做選擇性剖宮產手術.
肌間肌瘤臨產後,可使子宮收縮乏力,產程延長,生長在宮頸肌瘤或子宮下段肌瘤或嵌頓於盆腔內的漿膜下肌瘤,均使分娩發生障礙,位於子宮後壁肌瘤影響更大,確診後及早做選擇性剖宮產,曾做肌瘤剔出術的子宮,有可能在分娩過程中發生瘢痕破裂,不可忽視.
一般子宮肌瘤合並妊娠,分娩方式應根據胎頭與肌瘤的位置作出判斷,如肌瘤在盆腔上方,胎頭已入盆,如宮縮好,產程正常進展,可自然分娩,如肌瘤位於先露部以下,胎頭浮動,則陰道分娩有一定困難,應行剖宮產,剖宮產時一般不做肌瘤摘除術.
6.盆腔腫瘤
(1)卵巢囊腫:妊娠合並卵巢囊腫,多發生在孕3個月及產褥期發生蒂扭轉,如果卵巢囊腫阻塞產道,可導致卵巢囊腫破裂,或使分娩發生梗阻,偶爾可導致子宮破裂,因此確診後,應擇期手術,孕4個月或產後的一段時間裡行卵巢囊腫摘除術,如果臨產後卵巢囊腫嵌頓在盆腔內須行剖宮產.
(2)盆腔腫塊:臨床上比較少見,偶可有重度膀胱脹滿,或陰道膀胱膨出,陰道直腸膨出,下垂的腎等阻塞盆腔,妨礙分娩進行,可行剖宮產.
軟產道異常性難產
軟產道異常性難產检查
根據病情,臨床表現,癥狀,體征選擇做X線,B超等檢查.
軟產道異常性難產预防
本病無特殊預防方式,積極治療.
軟產道異常性難產治疗
(一)治療
1、宮頸水腫,若宮頸口停滯在5~6cm不繼續開大,則應行剖宮產術.若宮頸口近開全,水腫的范圍不大,可在行陰道檢查時上推胎頭,調整胎頭位置,解除胎頭與恥骨之間的壓迫,用手指輕輕把水腫部分的宮頸上推,使其消退,有時可經陰道分娩.還可試行水腫部位註射阿托品0.5mg或東莨菪堿0.3mg,也可試用宮頸旁組織封閉,即以0.25%普魯卡因註射,每側5ml,用藥後觀察1~2小時仍不見緩解,宮口不能繼續擴張宜行剖宮產術.
2、如系宮頸瘢痕妨礙宮口繼續擴大,不宜久等,即行剖宮產術為宜,以防裂傷.宮頸堅韌者少見,多合並有其他並發癥,也宜剖宮產結束分娩.
3、子宮頸癌若在妊娠期發現,當行剖宮取胎中止妊娠,若已近妊娠晚期或臨產時更應剖宮產,後給予放射治療.若病變范圍許可也可行根治手術.
4、子宮肌瘤若在子宮下段且充塞部分盆腔者阻塞產道,須剖宮產.若不影響產道須預防產後出血.子宮肌瘤挖除術後妊娠足月者須嚴密觀察,以防宮縮引起子宮瘢痕破裂.
5、卵巢腫瘤如在妊娠早期要嚴密觀察,待妊娠14~18周時行手術切除.卵巢腫瘤若占據小骨盆腔之一部分者阻塞產道,可行剖宮產,並手術切除腫瘤.在卵巢腫瘤切除時,均需做快速病理檢查,以確定其性質,如惡性腫瘤根據病情進一步處理.
6、單純陰道側壁囊腫可行穿刺抽液,待分娩後作適當處理.陰道腫瘤少見,可根據具體部位、大小作適當處理,以不影響產道為原則,如阻塞產道,則應剖宮產.
7、產道畸形盡可能在孕期確診,並估計對分娩影響的程度,臨產時作相應的處理.若為殘角子宮妊娠,應行剖宮產術,並切除其殘角子宮.雙角子宮經過Strassmann手術後妊娠者,分娩時應嚴密觀察,預防癱痕破裂,應放寬剖宮產指征.此類多有胎盤粘連,分娩後預防出血.
8、會陰部水腫嚴重者可在無菌條件下行多點穿刺放水腫液,分娩後預防感染.陰部靜脈瘤應預防破裂,一旦破裂,應壓迫和縫紮止血,並在分娩後作適當處置.會陰堅韌者適時作會陰切開術,以減輕會陰裂傷.
(二)預後
1、軟產道異常對產婦的影響
(1)分娩時間延長,使產婦疲勞,對有合並癥的產婦如妊娠期高血壓疾病,心、肺疾病者不利,手術產率增加.
(2)如胎位異常及(或)旋轉異常,分娩停滯,致成難產和產傷.
(3)胎膜早破,產程延長,引起宮內感染.
(4)產鉗助娩、穿顱術等手術產,產傷機會增多.
(5)軟產道擴展受阻,導致陣痛異常,不利於分娩.
2、對胎兒的影響軟產道異常時,產道的擴展開大受阻,產程延長,引起胎兒缺氧酸中毒,宮內窒息,生存者腦後遺癥多.頻頻的檢查包括肛門檢查和陰道檢查,可引起宮內感染而威脅胎兒生命.
據統計,胎兒死亡中軟產道難產占65%,因骨產道異常胎兒死亡占20%,軟產道異常胎兒死亡的65%中,35.7%為軟產道開大不全,29、3%為手術產所致.第二產程延長分娩者,胎兒窒息及死亡率均增加.
軟產道異常性難產饮食
根據不同的癥狀,有不同情況的飲食要求,具體詢問醫生,針對具體的病癥制定不同的飲食標準.
軟產道異常性難產并发症
易致產程延長,產婦痛苦,最後致成難產、新生兒窒息等.新生兒窒息,為胎兒娩出後一分鐘,僅有心跳而無呼吸或未建立規律呼吸的缺氧狀態.為新生兒死亡的主要原因之一,是出生後最常見的緊急情況,必須積極搶救和正確處理,以降低新生兒死亡率及預防遠期後遺癥.
1/2 1 2 下一页 尾页


















