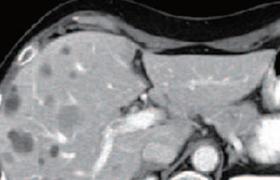
神經內分泌腫瘤
神經內分泌腫瘤百科
神經內分泌腫瘤罕見,在全部惡性腫瘤中的比例不足1%,多發生於胃、腸、胰腺.在這類腫瘤中最常見的是類癌,其發生率大約為2.5/100000,占全部胃腸胰神經內分泌腫瘤的50%,根據起源的部位不同,可將類癌分為前腸(肺、支氣管及直到空腸的上部胃腸道)、中腸(回腸和闌尾)和後腸(直腸和直腸).此類腫瘤可發生於整個神經內分泌系統,但最常見的累及部位是胰腺.根據腫瘤分泌的物質是否引起典型的臨床癥狀可以將神經內分泌腫瘤分為兩大類——有功能性和無功能性.
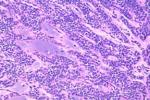
神經內分泌腫瘤
神經內分泌腫瘤病因
遺傳因素(75%)
病因尚不明.但有研究稱本病有一定的遺傳性,由於神經內分泌腫瘤患者的子女約半數可患這種遺傳性疾病,因此篩查對早期診斷及治療很重要.最近,ⅡA、ⅡB兩型的異常致病基因已明確.異常基因的檢測最終可進行較早的、更有效的診斷和治療.
發病機制
本病病因尚未闡明.神經內分泌腫瘤是一種能產生小分子多肽類或肽類激素的腫瘤,即apud細胞瘤,它能通過靶細胞增加環腺甙單磷酸鹽起作用,能分泌具有強烈生理活性的血清素(5-羥色胺),胰舒血管素和組織胺外,有的還可分泌其它肽類的激素,如促腎上腺皮質激素、兒茶酚胺、生長激素、甲狀旁腺激素、降鈣素、抗利尿素、促性腺激素、胰島素、胰升血糖素、前列腺素、胃泌素、胃動素等物質.產生類癌綜合征的主要物質是血清素和緩激肽,組織胺也參與一部分作用.
血清素對周圍血管和肺血管均有直接收縮作用,對支氣管也有強烈收縮作用,對胃腸道節前迷走神經和神經節細胞有刺激作用,使胃腸道蠕動增強,分泌增多.
緩激肽有強烈的擴血管作用,有些類癌瘤尤其是胃類癌可產生大量的緩激肽、組胺等血管活性物質而引起皮膚潮紅.循環中血清素增高還可引起心內膜纖維化.
正常情況下,食物中攝入的色氨酸僅2%左右被用作5-羥色胺(5-ht)的合成,98%進入煙酸及蛋白合成的代謝途徑.但在類癌綜合征的病人,60%的色氨酸可被瘤細胞攝取,造成5-ht合成增加,煙酸合成減少.60%攝入瘤細胞的色氨酸經色氨酸羥化酶催化成5-羥色氨酸(5-htp),再經多巴脫羧酶變成5-ht,部分儲存於瘤細胞的分泌顆粒內,其餘部分直接進入血液內.在血液中遊離的5-ht大部分經肝、肺、腦中的單胺氧化酶(mao)降解成5-羥吲哚乙酸(5-hiaa)自尿內排出.起源於中腸系統的類癌病人血清中5-ht水平升高,而尿內5-hiaa排出增加,此屬典型的類癌綜合征.此類約占類癌綜合征病例的75%以上.前腸系統類癌往往缺乏多巴脫羧酶,不能使5-htp轉變成5-ht,5-htp就直接被釋放進入血液內,因此病人血清內5-htp水平升高,而5-ht不升高.病人尿中5-htp及5-ht排出增加,而5-hiaa增加不明顯,此即不典型類癌綜合
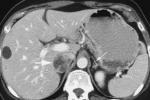
神經內分泌腫瘤
神經內分泌腫瘤症状
有功能性的神經內分泌腫瘤常表現為過量分泌腫瘤相關物質引起的相應癥狀.
1、類癌綜合征:突發性或持續性頭面部,軀幹部皮膚潮紅,可因酒精,劇烈活動,精神壓力或進食含3-對羥基苯胺的食物如巧克力,香蕉等誘發;輕度或中度的腹瀉,腹瀉並不一定和皮膚潮紅同時存在,可能與腸蠕動增加有關,可伴有腹痛;類癌相關心臟疾病,如肺動脈狹窄,三尖瓣關閉不全等;其它癥狀如皮膚毛細血管擴張癥,糙皮病等,偶見皮炎,癡呆和腹瀉三聯征.
2、胃泌素瘤常表現為Zollinger-Ellison綜合征,腹痛腹瀉常見,呈間歇性腹瀉,常為脂肪痢,也可有反復發作的消化性潰瘍.
3、胰島素瘤的臨床癥狀與腫瘤細胞分泌過量的胰島素相關,特征性表現是神經性低血糖癥,常見於清晨或運動後,其它還有視物模糊,精神異常等表現.
4、胰高血糖素瘤常伴有過量的胰高血糖素分泌,典型表現是壞死性遊走性紅斑伴有貧血以及血小板減少,大約半數患者可有中度糖尿病表現,還可能有痛性紅舌,口唇幹裂,靜脈血栓,腸梗阻及便秘等表現.
5、VIP瘤典型癥狀是Verner-Morrison綜合征,即胰性霍亂綜合征,表現為水樣腹瀉,低鉀血癥,胃酸缺乏癥和代謝性酸中毒.
無功能性的神經內分泌腫瘤常缺乏典型的臨床表現,就診時往往已經出現肝轉移.
神經內分泌腫瘤
神經內分泌腫瘤检查
可通過測定嗜鉻黏多肽A及胰多肽有助於診斷以及腫瘤治療效果監測.
特殊染色和免疫組化檢查:來自支氣管的類癌,含銀染色陽性的嗜銀顆粒,銀染色陽性,小腸類癌含Fontans-Masson陽性的嗜銀顆粒,免疫過氧化酶檢查,神經母細胞的小圓形性嗜堿性細胞神經元特異性烯醇化酶(NSE)和神經細絲(neurofilament)陽性,基質梭形細胞S-100蛋白陽性提示其細胞分化像施萬細胞,Merkel細胞癌具有神經內分泌和上皮分化二者的特點,它們有獨特的核旁和核附近的球狀染色型,類似細胞質包涵體和核周圍小圓點,用低分子重角蛋白抗體如AE-1,CAM-5.2和神經細絲染色可以看到,Merkel細胞癌上皮膜抗原,嗜鉻粒蛋白,神經細絲和NSE染色也呈陽性,但S-100蛋白,癌胚抗原和白細胞共同抗原染色為陰性,肺轉移性小細胞癌用低分子重細胞角蛋白染色呈彌漫性核周點樣外觀,用抗神經細絲抗體染色則呈程度不一點狀外觀,雖然Merkel癌用CEA染色呈陰性反應,但約50%的轉移性小細胞癌CEA染色為陽性反應,乳頭狀和濾泡性甲狀腺癌,甲狀腺球蛋白免疫染色陽性,髓性甲狀腺癌,降鈣素染色陽性.
神經內分泌腫瘤预防
本病有一定的遺傳性,故早期篩查很重要.由於神經內分泌腫瘤患者的子女約半數可患這種遺傳性疾病,因此篩查對早期診斷及治療很重要.每種腫瘤的檢測通常都有用.最近,ⅡA、ⅡB兩型的異常致病基因已明確.異常基因的檢測最終可進行較早的、更有效的診斷和治療.
經血道或淋巴管轉移的多發性皮膚轉移癌,提示病程已晚期,生存期3~12個月.
神經內分泌腫瘤治疗
可分為生物治療、化療和手術切除.生物治療主要為α幹擾素和生長抑素類似物,在分泌相關激素的有功能的NET中應作為首選治療手段,在無功能NET治療中的應用還處於探討階段.目前最新的一種酪氨酸激酶血管生成抑制劑(mTOR抑制劑)已在國外上市,應用於NET的治療.
化療的主要適應證為不能手術的中低增殖度的惡性胰腺內分泌腫瘤,且生物治療失敗.化療方案目前有以下幾種:鏈脲黴素+多柔比星±5氟尿嘧啶、順鉑+依托泊苷、達卡巴嗪,其他還有替莫唑胺、奧沙利鉑、卡培他濱等.鏈脲黴素+多柔比星±5氟尿嘧啶方案最主要的並發癥是急性心梗,據報告可達40%.順鉑+依托泊苷主要用於分化較差的NET,但副作用較多,主要見於肝、腎、消化系統和外周神經,每周應監測外周血.達卡巴嗪主要應用於生物治療和鏈脲黴素治療失敗的惡性NET,主要副作用為骨髓抑制.卡培他濱和替莫唑胺聯合應用治療胰腺惡性NET常可收到較好療效,副作用也較小.
作為一種新的治療手段,肽類受體核素放射治療(PRRT)首先要通過國傢的許可,治療前要明確腫瘤具有生長抑素受體.其禁忌證包括妊娠和哺乳期婦女、肌酐清除率小於40ml/min、血紅蛋白小於8g/dl,白細胞小於2×109/L、血小板小於75×109/L.由於目前尚無PRRT治療指南,不同地區和臨床機構采用的劑量也有所不同.
影響治療效果的因素有原發腫瘤灶的位置、腫瘤分期和增殖指數,一般來說,原發胰腺腫瘤、Ⅳ期腫瘤和Ki67陽性提示治療效果欠佳.建議每隔3~6個月,對治療反應進行評價,主要檢測鉻粒素A和特異性激素指標的水平,每6個月行一次CT或MRI檢查.
安慰劑對照雙盲隨機前瞻性研究提示,對於腸NET以及有功能或無功能的轉移瘤,長效生長抑素制劑能明顯延長腫瘤患者的中位生存期.在對回腸和結腸分泌5-羥色胺NET患者2年和5年隨訪中,通過檢測外周血神經激肽A(NKA)和鉻粒素水平可監測腫瘤復發,其中NKA較鉻粒素更為敏感,NKA水平升高提示預後較差,給予幹擾素α治療可獲得滿意療效.
可進行手術切除.
預後:經血道或淋巴管轉移的多發性皮膚轉移癌,提示病程已晚期,生存期3~12個月.
神經內分泌腫瘤饮食
忌辛辣刺激性食物.
神經內分泌腫瘤并发症
視物模糊,血小板減少.
2/2 首页 上一页 1 2


















